Содержание
Ученые выяснили, что чувствуют умирающие люди
10% людей сталкивались с околосмертными переживаниями, выяснила международная группа ученых. Большинство сталкивалось с аномальным восприятием времени, обострением чувств и ощущением выхода из тела. Те, кто столкнулся с наиболее сильными ощущениями, чаще оценивали свой опыт как приятный.
Примерно 10% людей сталкивались с околосмертными переживаниями, выяснила группа исследователей из Дании, Норвегии и Германии. Результаты были представлены на пятом конгрессе Европейской академии неврологии.
Околосмертные переживания (или околосмертный опыт) — это субъективные переживания человека, который выжил в угрожающей жизни ситуации, например, автомобильной аварии или при инфаркте. Люди говорят, что чувствовали выход из физического тела, эйфорию, их посещали мистические видения. Описания подобных переживаний встречаются еще в древних религиозных текстах. Также подобные ощущения могут быть вызваны приемом некоторых психоактивных веществ.
Для оценки околосмертных переживаний используется шкала Грейсона, разработанная Международной ассоциацией изучения околосмертного опыта. В ней описаны 16 типичных околосмертных ощущений: чувство мистического восторга, выход из тела, движение по туннелю, ощущение присутствия рядом сверхъестественных существ и так далее. Интенсивность каждого из них оценивается от 0 до 2 баллов, которые потом суммируются.
Исследователи опросили 1034 добровольца из 35 стран. О переживании околосмертного опыта рассказали 289 из них. 106 набрали более 7 баллов по шкале Грейсона, что свидетельствовало об истинности переживаний.
87% испытуемых сообщили об аномальном восприятии времени, 65% — о повысившейся скорости мышления, 63% — о резком обострении чувств, 53% — об ощущении выхода из тела.
При этом 73% людей заявили, что околосмертные переживания показались им неприятными, а 27% добровольцев опыт понравился.
Однако при пересчете только на тех участников, которые набрали более 7 баллов по шкале Грейсона, выяснилось, что среди них околосмертный опыт положительно оценили 53% и лишь 14% назвали его однозначно неприятным.
Также исследователи установили связь между околосмертными переживаниями и фазой быстрого сна, во время которой мозг работает так же активно, как и во время бодрствования. В это время головной мозг посылает спинному сигналы, ограничивающие движения тела — иначе человек может пытаться бежать или драться во время сна. При пробуждении в этой фазе человек может столкнуться с сонным параличом, а также зрительными и слуховыми галлюцинациями.
Как выяснилось, люди, набравшие по шкале Грейсона больше баллов, чаще сталкивались и с подобными ощущениями тоже. Среди тех, кто набрал более 7 баллов, таковых оказалось 47%. Среди тех, кто не сталкивался с околосмертным опытом вообще — лишь 14%.
«Хотя речь идет не о причинно-следственной связи, выявление физиологических механизмов, лежащих в основе пробуждения во время фазы быстрого сна может способствовать нашему пониманию того, что происходит на грани смерти», — отмечают исследователи.
Несмотря на популярное среди неспециалистов поверье, никакого фактического «выхода из тела» при околосмертном опыте не происходит. Это наглядно показывают эксперименты. Например, в 2001 году британские исследователи закрепили на полках в операционной одной из больниц специальные символы так, чтобы их можно было видеть только сверху.
Это наглядно показывают эксперименты. Например, в 2001 году британские исследователи закрепили на полках в операционной одной из больниц специальные символы так, чтобы их можно было видеть только сверху.
По итогам исследования лишь двое из 63 пациентов, переживших в операционной клиническую смерть, сообщили о каких-либо видениях в это время. Символы никто из них не видел.
Околосмертные переживания и видения связаны с изменениями мозга в условиях гипоксии, нехватки глюкозы и гибели клеток. Массив данных о том, что происходит с мозгом во время смерти и после нее непрерывно пополняется. Так, в 2013 году было установлено, что после остановки сердца мозг крыс демонстрирует высокочастотную активность, характерную для состояния когнитивных процессов.
Интенсивная мозговая активность продолжалась в течение 30 секунд после остановки сердца.
Наблюдаемые у крыс после остановки сердца вспышки гамма-волн, обычно наблюдаемых при решении задач, требующих максимального сосредоточенного внимания, охватывали весь мозг и были синхронизированы в разных его участках. Возможно, эти результаты распространяются и на других млекопитающих, в том числе людей.
Возможно, эти результаты распространяются и на других млекопитающих, в том числе людей.
Признаки приближающейся смерти — Благотворительный фонд помощи хосписам «Вера»
Рано или поздно человек задумывается о смерти — близких людей или своей собственной. Но когда смерть уже стоит у порога, мы не всегда готовы встретить ее «во всеоружии».
Тревога, вызываемая близостью смерти, зачастую проистекает от недостатка знаний, поэтому рекомендуем вам прочитать этот текст. Здесь описаны некоторые типичные особенности процесса умирания. Возможно, вы получите ответы на некоторые вопросы и, надеемся, захотите обратиться за дополнительной информацией и помощью. Близким людям легче поддержать друг друга в это тяжелое, ответственное время, если знаешь, чего ждать.
Какие перемены происходят с человеком перед смертью?
Процесс ухода человека из жизни — уникален, но все же есть ряд общих признаков, указывающих на то, что человек умирает. Любой из этих признаков по отдельности не обязательно означает приближение смерти, поэтому нужно помнить, что в нашем случае речь идет именно об умирающих людях.
Есть три категории изменений в состоянии человека, которые свидетельствуют, что его жизнь приближается к концу:
- сокращение потребности в воде и пище:
- изменения в характере дыхания;
- уход в себя.
1. Сокращение потребности в воде и пище
Все мы знаем, что больной, прекративший есть и пить, вряд ли поправится. Близким людям от этого знания конечно, ничуть не легче. По мере того, как человек слабеет, пить и есть самостоятельно ему становится просто не под силу. В этот период он, пожалуй, будет благодарен, если его покормят. Однако потом наступает время, когда желание, да и потребность, есть и пить пропадает. Отказ больного от пищи и воды может вызвать отчаяние у его близких, поскольку кормление они тесно связывают с уходом за ним. Тем не менее, есть и другие важные способы продолжить уход: побыть рядом, предаться общим воспоминаниям, поделиться новостями из жизни родных и друзей. Не отчаивайтесь, если больной слабо реагирует: это, скорее всего, из-за усталости, а не потому, что ему безразлично. Просто побыть вместе — в этом и вы, и больной можете найти огромное утешение. Важнее всего то, что подобное общение дает умирающему почувствовать, что жизнь прожита не зря, что о нем будут помнить.
Просто побыть вместе — в этом и вы, и больной можете найти огромное утешение. Важнее всего то, что подобное общение дает умирающему почувствовать, что жизнь прожита не зря, что о нем будут помнить.
2. Характерные перемены в дыхании
Люди, страдающие одышкой, часто боятся умереть от недостатка кислорода. Однако ближе к смерти, чем менее активно протекают процессы в организме: потребность в кислороде сокращается до минимума. Возможно, это послужит утешением для больных с нарушениями дыхания, так как люди, которым приходилось ухаживать за умирающими, замечали: когда человек умирает, его дыхание становится более спокойным. Причиной затрудненного дыхания может быть и страх, поэтому, когда кто-то из близких находится рядом с умирающим, это не только служит ему утешением, но и выравнивает дыхание, перебиваемое ощущением тревоги.
Иногда в последние часы жизни дыхание становится шумным, клокочущим, это происходит оттого, что в груди больного скапливается мокрота, которую тот не в состоянии откашлять. Тогда больного лучше перевернуть, если это вообще возможно. Шумное дыхание однако, как бы оно ни угнетало сидящего с больным, вряд ли беспокоит самого умирающего. Если большой дышит через рот, губы и ротовая полость пересыхают. Этому можно помочь, смочив больному рот губкой и нанеся на губы увлажняющий крем. Можно использовать кислородный концентратор, кислородную подушку, постараться найти позу, в которой пациенту легче дышать.
Тогда больного лучше перевернуть, если это вообще возможно. Шумное дыхание однако, как бы оно ни угнетало сидящего с больным, вряд ли беспокоит самого умирающего. Если большой дышит через рот, губы и ротовая полость пересыхают. Этому можно помочь, смочив больному рот губкой и нанеся на губы увлажняющий крем. Можно использовать кислородный концентратор, кислородную подушку, постараться найти позу, в которой пациенту легче дышать.
За минуты или часы до смерти характер дыхания может опять измениться. Иногда оно становится прерывистым, при этом паузы между вдохами и выдохами оказываются достаточно длинными. Иногда легочное дыхание заменяется брюшным, тогда больной как бы дышит не легкими, а животом. Помните: если дыхание затруднено, то он наверняка страдает от этого меньше, чем тот, кто за этим наблюдает. Незадолго до смерти кожа больного бледнеет, покрывается испариной и слегка холодеет. Большинство умирающих уходит тихо и спокойно, не просыпаясь.
3. Уход в себя
«Отключение от жизни» — это деликатный процесс, протекающий постепенно. Чем ближе к концу, тем больше времени человек проводит во сне, а когда не спит, то чувствует, сонливость. Это внешнее отсутствие интереса к окружающему миру является частью естественного процесса умирания, который может даже сопровождаться чувством умиротворения (разумеется, по отношению к родным в этом нет ничего оскорбительного). Наконец, человек может впасть в беспамятство и находиться в этом состояния как угодно долго — порой целыми днями.
Чем ближе к концу, тем больше времени человек проводит во сне, а когда не спит, то чувствует, сонливость. Это внешнее отсутствие интереса к окружающему миру является частью естественного процесса умирания, который может даже сопровождаться чувством умиротворения (разумеется, по отношению к родным в этом нет ничего оскорбительного). Наконец, человек может впасть в беспамятство и находиться в этом состояния как угодно долго — порой целыми днями.
Тяжело пережить смерть близкого человека, ведь вы теряете того, кого любили. Порой не знаешь, что сказать друг другу в такие минуты. Врачи и медсестры в хосписе помогут вам преодолеть ваше горе, окажут внимание и поддержку.
Больше полезной информации об уходе за тяжелобольным человеком вы найдёте на портале «Про паллиатив».
Пожалуйста, почитайте также наши памятки «Раздели этот путь» и «Переживая скорбь».
Как поддержать пациентов хосписов?
Поддержать пациентов хосписов очень легко. Можно подписаться на ежемесячные пожертвования (поставив галочку напротив «Хочу жертвовать ежемесячно») или совершить разовое пожертвование:
Можно подписаться на ежемесячные пожертвования (поставив галочку напротив «Хочу жертвовать ежемесячно») или совершить разовое пожертвование:
Спасибо вам всегда.
Что это такое и как с этим бороться
Боль – это неприятное ощущение и эмоциональное переживание, обычно вызванное повреждением тканей. Это позволяет организму реагировать и предотвращать дальнейшее повреждение тканей.
Люди чувствуют боль, когда сигнал проходит через нервные волокна в мозг для интерпретации. Переживание боли у каждого человека разное, и существуют различные способы чувствовать и описывать боль. В некоторых случаях это изменение может затруднить определение и лечение боли.
Боль может быть кратковременной или долговременной, оставаться в одном месте или распространяться по всему телу.
В этой статье мы рассмотрим различные причины и типы боли, способы ее диагностики и способы управления ощущениями.
Люди чувствуют боль, когда определенные нервы, называемые ноцицепторами, обнаруживают повреждение тканей и передают информацию о повреждении по спинному мозгу в головной мозг.
Например, прикосновение к горячей поверхности посылает сигнал через рефлекторную дугу в спинной мозг и вызывает немедленное сокращение мышц. Это сокращение оттянет руку от горячей поверхности, ограничивая дальнейшее повреждение.
Этот рефлекс возникает до того, как сообщение достигает мозга. Как только поступает сообщение о боли, оно вызывает у человека неприятное ощущение — боль.
Интерпретация мозгом этих сигналов и эффективность канала связи между ноцицепторами и мозгом определяют то, как человек испытывает боль.
Мозг также может выделять химические вещества, вызывающие хорошее самочувствие, такие как дофамин, чтобы противодействовать неприятным последствиям боли.
В 2011 году исследователи подсчитали, что боль стоит Соединенным Штатам от 560 до 635 миллиардов долларов в год в виде затрат на лечение, потери заработной платы и пропущенных рабочих дней.
Боль может быть острой или хронической.
Острая боль
Этот тип боли обычно интенсивный и кратковременный.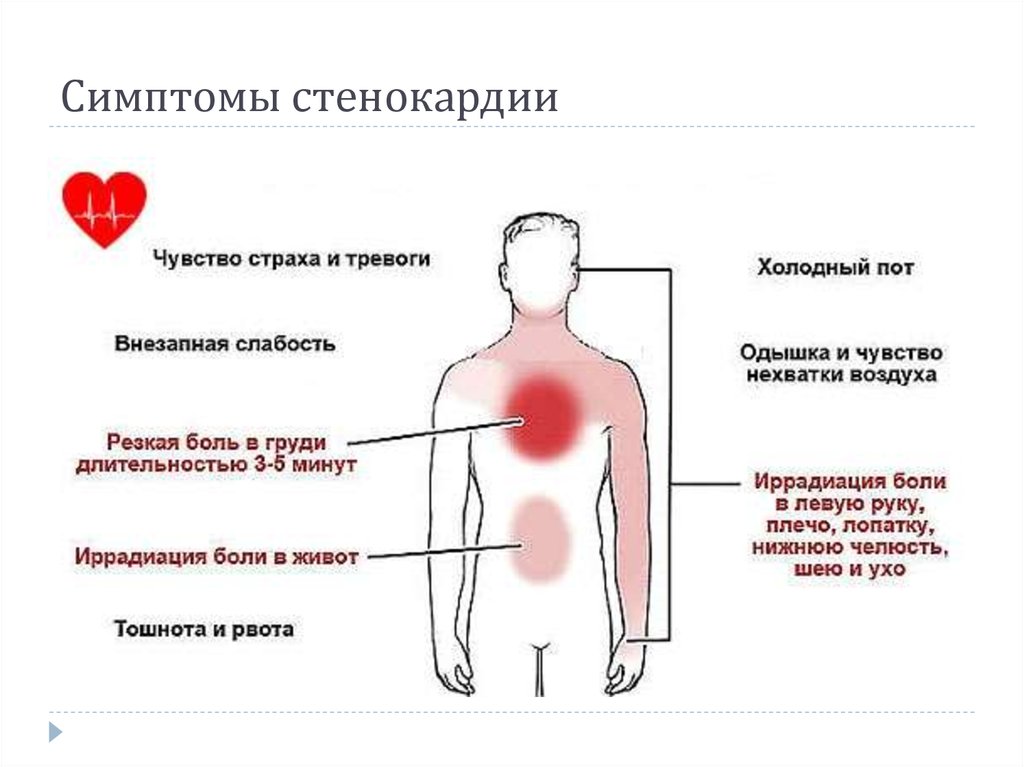 Так тело предупреждает человека о травме или локальном повреждении тканей. Лечение основной травмы обычно устраняет острую боль.
Так тело предупреждает человека о травме или локальном повреждении тканей. Лечение основной травмы обычно устраняет острую боль.
Острая боль вызывает реакцию организма «бей или беги», что часто приводит к учащению сердцебиения и частоты дыхания.
Существуют разные виды острой боли:
- Соматическая боль: Человек чувствует эту поверхностную боль на коже или в мягких тканях непосредственно под кожей.
- Висцеральная боль: Эта боль возникает во внутренних органах и слизистых оболочках полостей тела.
- Отраженная боль: Человек испытывает висцеральную боль в месте, отличном от источника повреждения ткани. Например, люди часто испытывают боль в плече во время сердечного приступа.
Хроническая боль
Этот тип боли длится гораздо дольше, чем острая боль, и часто не поддается лечению. Хроническая боль может быть легкой или сильной. Он также может быть непрерывным, как при артрите, или прерывистым, как при мигрени. Прерывистая боль повторяется, но прекращается между приступами.
Прерывистая боль повторяется, но прекращается между приступами.
Реакция «бей или беги» в конце концов прекращается у людей с хронической болью, поскольку симпатическая нервная система, запускающая эти реакции, адаптируется к болевому раздражителю.
Если возникает достаточное количество случаев острой боли, они могут вызвать накопление электрических сигналов в центральной нервной системе (ЦНС), которые чрезмерно стимулируют нервные волокна.
Этот эффект известен как «заводной», который сравнивает накопление электрических сигналов с заводной игрушкой. Наматывание игрушки с большей интенсивностью приводит к тому, что игрушка работает быстрее и дольше. Хроническая боль работает таким же образом, поэтому человек может чувствовать боль спустя долгое время после события, которое впервые ее вызвало.
Описание боли
Существуют и другие, более специализированные способы описания боли.
К ним относятся:
- Нейропатическая боль: Эта боль возникает после повреждения периферических нервов, соединяющих головной и спинной мозг с остальным телом.
 Это может ощущаться как поражение электрическим током или вызывать болезненность, онемение, покалывание или дискомфорт.
Это может ощущаться как поражение электрическим током или вызывать болезненность, онемение, покалывание или дискомфорт. - Фантомная боль: Фантомная боль возникает после ампутации конечности. Это относится к болезненным ощущениям, которые ощущаются так, как будто они исходят от отсутствующей конечности.
- Центральная боль: Этот тип боли часто возникает из-за инфаркта, абсцесса, опухоли, дегенерации или кровоизлияния в головной и спинной мозг. Центральная боль непрекращающаяся, от легкой до очень сильной. Люди с центральной болью сообщают о жжении, боли и давящих ощущениях.
Знание того, как описать боль, может помочь врачу поставить более точный диагноз.
Субъективное описание боли пациентом поможет врачу поставить диагноз. Объективной шкалы для определения типа боли не существует, поэтому врач соберет анамнез боли.
Пациента попросят описать:
- характер всех болей, таких как жгучая, жалящая или колющая
- место, качество и иррадиация боли, то есть где человек чувствует боль, что она чувствует как и как далеко она распространилась
- какие факторы усиливают и облегчают боль
- время, когда боль возникает в течение дня
- ее влияние на повседневную деятельность и настроение человека
- понимание человеком своей боли
Некоторые системы могут идентифицировать и оценивать боль. Тем не менее, наиболее важным фактором в постановке точного диагноза является четкая коммуникация между человеком и его врачом.
Тем не менее, наиболее важным фактором в постановке точного диагноза является четкая коммуникация между человеком и его врачом.
Измерение боли
Некоторые из показателей боли, которые используют врачи:
- Числовые шкалы оценки: Они измеряют боль по шкале от 0 до 10, где 0 означает полное отсутствие боли, а 10 означает сильную боль. вообразимый. Это полезно для оценки того, как уровни боли меняются в ответ на лечение или ухудшение состояния.
- Вербальная дескрипторная шкала: Эта шкала может помочь врачу измерить уровень боли у детей с когнитивными нарушениями, пожилых людей, аутистов и людей с дислексией. Вместо того, чтобы использовать цифры, врач задает различные описательные вопросы, чтобы сузить тип боли.
- Шкала лиц: Врач показывает страдающему пациенту ряд выразительных лиц от несчастного до счастливого. Врачи в основном используют эту шкалу с детьми. Метод также показал эффективные ответы у аутичных людей.

- Краткая инвентаризация боли: Этот более подробный письменный вопросник может помочь врачам оценить влияние боли человека на его настроение, активность, характер сна и межличностные отношения. Он также отображает временную шкалу боли для выявления любых закономерностей.
- McGill Pain Questionnaire (MPQ): MPQ предлагает людям выбрать слова из 20 групп слов, чтобы получить более глубокое представление о том, как ощущается боль. Группа 6, например, «тянет, дергает, дергает», а группа 9«тупой, болезненный, болезненный, ноющий, тяжелый».
Другие индикаторы боли
Когда люди с когнитивными нарушениями не могут точно описать свою боль, все же могут быть четкие индикаторы. К ним относятся:
- Беспокойство
- плач
- Стоны и стоны.0036
Врач либо вылечит основную проблему, если она поддается лечению, либо назначит обезболивающее лечение для снятия боли.
Существует распространенный миф о том, что черные люди чувствуют боль не так, как белые. Из-за этого чернокожие американцы часто получают недостаточное лечение боли по сравнению со своими белыми коллегами.
Из-за этого чернокожие американцы часто получают недостаточное лечение боли по сравнению со своими белыми коллегами.
Расовая предвзятость при оценке и лечении боли хорошо задокументирована.
Например, исследование 2016 года показало, что половина белых студентов-медиков и резидентов считает, что у чернокожих более толстая кожа или менее чувствительные нервные окончания, чем у белых.
Исследование также показало, что эти неправильные представления повлияли на оценку боли медицинским персоналом и рекомендации по лечению. Это указывает на то, что медицинские работники с такими убеждениями могут не относиться к боли чернокожих должным образом.
Искоренение расистских стереотипов и предубеждений является важным шагом на пути к устранению системного неравенства в сфере здравоохранения.
Узнайте больше о системном расизме в здравоохранении и несправедливости в отношении здоровья здесь.
Врачи лечат разные виды боли по-разному. Лечение, которое эффективно против одного типа боли, может не облегчить другой.
Лечение острой боли
Лечение острой боли часто связано с приемом лекарств.
Часто этот тип боли возникает из-за основной проблемы со здоровьем, и ее лечение может облегчить боль без необходимости обезболивания. Например, если боль в горле вызвана бактериальной инфекцией, антибиотики могут лечить инфекцию, в результате ослабляя болезненность.
Ацетаминофен
Ацетаминофен является анальгетиком или болеутоляющим средством. Он является активным ингредиентом сотен лекарств, в том числе безрецептурных и отпускаемых по рецепту.
Часто известный под торговой маркой Tylenol, ацетаминофен может облегчить боль и лихорадку. В сочетании с другими ингредиентами он может помочь в лечении симптомов аллергии, кашля, симптомов гриппа и простуды.
Врачи часто назначают препараты, содержащие ацетаминофен и другие ингредиенты, для снятия боли от умеренной до сильной.
Однако при приеме в более высоких дозах ацетаминофен может вызвать серьезное повреждение печени. Люди никогда не должны превышать рекомендуемую дозировку.
Люди никогда не должны превышать рекомендуемую дозировку.
Нестероидные противовоспалительные препараты (НПВП)
НПВП — еще один тип анальгетиков. Они могут уменьшить боль и помочь человеку восстановить повседневную функцию. Они доступны без рецепта или по рецепту в диапазоне сильных сторон. НПВП подходят для незначительных острых болей, таких как головные боли, легкие растяжения связок и боли в спине.
НПВП могут облегчить локализованное воспаление и боль, вызванную отеком. Эти препараты могут иметь побочные эффекты, связанные с пищеварительной системой, включая кровотечения. Таким образом, врач будет контролировать человека, принимающего высокую дозу.
Всегда важно читать упаковку, чтобы проверить максимальную дозировку и выяснить, что содержится в анальгетике, прежде чем принимать его. Люди никогда не должны превышать рекомендуемую дозировку.
Опиоиды
Врачи назначают эти препараты при самых сильных острых болях, таких как боли, возникающие в результате операций, ожогов, рака и переломов костей. Опиоиды вызывают сильное привыкание, вызывают симптомы отмены и со временем теряют эффективность. Требуют рецепт.
Опиоиды вызывают сильное привыкание, вызывают симптомы отмены и со временем теряют эффективность. Требуют рецепт.
В ситуациях, связанных с тяжелой травмой и болью, врач будет тщательно контролировать и вводить дозу опиоидов, постепенно уменьшая количество, чтобы свести к минимуму симптомы отмены.
Люди должны тщательно обсудить все варианты лечения с врачом и сообщить о любых состояниях здоровья и текущих лекарствах. Опиоиды могут существенно влиять на прогрессирование ряда хронических заболеваний, в том числе:
- хроническая обструктивная болезнь легких (ХОБЛ)
- заболевание почек
- проблемы с печенью
- предшествующее употребление психоактивных веществ
- слабоумие
Опиоиды могут вызывать опасные побочные эффекты люди с некоторыми хроническими заболеваниями. Например, они могут вызывать угнетение дыхания, что может усугубить симптомы ХОБЛ.
Лечение хронической боли
Ряд немедикаментозных методов лечения может облегчить боль. Эти альтернативы лекарствам могут быть более подходящими для людей, страдающих хронической болью.
Эти альтернативы лекарствам могут быть более подходящими для людей, страдающих хронической болью.
Эти методы лечения включают:
- Иглоукалывание: Введение очень тонких игл в определенные точки давления может уменьшить боль.
- Блокада нервов: Эти инъекции могут обезболить группу нервов, которые действуют как источник боли для определенной конечности или части тела.
- Психотерапия: Хроническая боль часто снижает удовольствие от повседневной деятельности и затрудняет работу. Также исследования показали, что хроническая боль может привести к депрессии, а депрессия усиливает хроническую боль. Психотерапевт может помочь человеку внести изменения, чтобы свести к минимуму интенсивность боли и развить навыки преодоления.
- Чрескожная электрическая стимуляция нервов (ЧЭНС): ЧЭНС направлена на стимуляцию опиоидных и болевых ворот мозга, что обеспечивает облегчение.
- Хирургия: Для лечения хронической боли возможны различные операции на нервах, головном мозге и позвоночнике.
 К ним относятся ризотомия, декомпрессия и процедуры глубокой электрической стимуляции головного и спинного мозга.
К ним относятся ризотомия, декомпрессия и процедуры глубокой электрической стимуляции головного и спинного мозга. - Биологическая обратная связь: С помощью этой техники разум-тело человек может научиться более эффективно контролировать свои органы и автоматические процессы, такие как частота сердечных сокращений, с помощью мыслей. По данным 2019 года, виртуальная реальность теперь может играть роль в использовании биологической обратной связи при лечении боли.исследовательская работа.
- Релаксационные терапии: Они включают в себя широкий спектр методов и упражнений контролируемой релаксации, в основном из области альтернативной и комплементарной медицины. Человек может попробовать гипноз, йогу, медитацию, лечебный массаж, методы отвлечения внимания, тай-чи или комбинацию этих практик.
- Физические манипуляции: Физиотерапевт или мануальный терапевт иногда могут облегчить боль, манипулируя напряжением спины человека.

- Физиотерапия: Физиотерапевтические упражнения могут помочь в подвижности и облегчить хроническую боль.
- Тепло и холод: Может помочь использование горячих и холодных компрессов. Люди могут чередовать их или выбирать в зависимости от типа травмы или боли. Некоторые местные лекарства обладают согревающим эффектом, когда человек наносит их на пораженный участок.
- Отдых: Если боль возникает из-за травмы или переутомления части тела, отдых может быть лучшим вариантом.
При адекватном обезболивании можно поддерживать повседневную активность, социальную активность и активное качество жизни.
Узнайте, как йога может помочь людям с фибромиалгией.
Q:
Есть ли какие-нибудь исследования о том, какие травмы наиболее болезненны?
Анонимный
A:
Существует множество исследований боли и различные отчеты о том, что является наиболее болезненным. Нервная боль — например, кластерная головная боль, опоясывающий лишай или защемление спинномозгового нерва из-за грыжи межпозвоночного диска — часто возглавляет рейтинги.
Нервная боль — например, кластерная головная боль, опоясывающий лишай или защемление спинномозгового нерва из-за грыжи межпозвоночного диска — часто возглавляет рейтинги.
Глубокая висцеральная боль, такая как боль, возникающая при перитоните, родах или камнях в почках, занимает первое место по шкале сильнейшей боли. Ожоги особенно болезненны, в зависимости от тяжести.
Однако на тяжесть боли влияют многие факторы, в том числе субъективная толерантность человека.
Дебора Уэзерспун, доктор философии, RN, CRNA Ответы представляют мнения наших медицинских экспертов. Весь контент носит исключительно информационный характер и не должен рассматриваться как медицинский совет.
Что это такое и как лечить
Боль – это неприятное ощущение и эмоциональное переживание, обычно вызванное повреждением тканей. Это позволяет организму реагировать и предотвращать дальнейшее повреждение тканей.
Люди чувствуют боль, когда сигнал проходит через нервные волокна в мозг для интерпретации. Переживание боли у каждого человека разное, и существуют различные способы чувствовать и описывать боль. В некоторых случаях это изменение может затруднить определение и лечение боли.
Переживание боли у каждого человека разное, и существуют различные способы чувствовать и описывать боль. В некоторых случаях это изменение может затруднить определение и лечение боли.
Боль может быть кратковременной или долговременной, оставаться в одном месте или распространяться по всему телу.
В этой статье мы рассмотрим различные причины и типы боли, способы ее диагностики и способы управления ощущениями.
Люди чувствуют боль, когда определенные нервы, называемые ноцицепторами, обнаруживают повреждение тканей и передают информацию о повреждении по спинному мозгу в головной мозг.
Например, прикосновение к горячей поверхности посылает сигнал через рефлекторную дугу в спинной мозг и вызывает немедленное сокращение мышц. Это сокращение оттянет руку от горячей поверхности, ограничивая дальнейшее повреждение.
Этот рефлекс возникает до того, как сообщение достигает мозга. Как только поступает сообщение о боли, оно вызывает у человека неприятное ощущение — боль.
Интерпретация мозгом этих сигналов и эффективность канала связи между ноцицепторами и мозгом определяют то, как человек испытывает боль.
Мозг также может выделять химические вещества, вызывающие хорошее самочувствие, такие как дофамин, чтобы противодействовать неприятным последствиям боли.
В 2011 году исследователи подсчитали, что боль стоит Соединенным Штатам от 560 до 635 миллиардов долларов в год в виде затрат на лечение, потери заработной платы и пропущенных рабочих дней.
Боль может быть острой или хронической.
Острая боль
Этот тип боли обычно интенсивный и кратковременный. Так тело предупреждает человека о травме или локальном повреждении тканей. Лечение основной травмы обычно устраняет острую боль.
Острая боль вызывает реакцию организма «бей или беги», что часто приводит к учащению сердцебиения и частоты дыхания.
Существуют разные виды острой боли:
- Соматическая боль: Человек чувствует эту поверхностную боль на коже или в мягких тканях непосредственно под кожей.

- Висцеральная боль: Эта боль возникает во внутренних органах и слизистых оболочках полостей тела.
- Отраженная боль: Человек испытывает висцеральную боль в месте, отличном от источника повреждения ткани. Например, люди часто испытывают боль в плече во время сердечного приступа.
Хроническая боль
Этот тип боли длится гораздо дольше, чем острая боль, и часто не поддается лечению. Хроническая боль может быть легкой или сильной. Он также может быть непрерывным, как при артрите, или прерывистым, как при мигрени. Прерывистая боль повторяется, но прекращается между приступами.
Реакция «бей или беги» в конце концов прекращается у людей с хронической болью, поскольку симпатическая нервная система, запускающая эти реакции, адаптируется к болевому раздражителю.
Если возникает достаточное количество случаев острой боли, они могут вызвать накопление электрических сигналов в центральной нервной системе (ЦНС), которые чрезмерно стимулируют нервные волокна.
Этот эффект известен как «заводной», который сравнивает накопление электрических сигналов с заводной игрушкой. Наматывание игрушки с большей интенсивностью приводит к тому, что игрушка работает быстрее и дольше. Хроническая боль работает таким же образом, поэтому человек может чувствовать боль спустя долгое время после события, которое впервые ее вызвало.
Описание боли
Существуют и другие, более специализированные способы описания боли.
К ним относятся:
- Нейропатическая боль: Эта боль возникает после повреждения периферических нервов, соединяющих головной и спинной мозг с остальным телом. Это может ощущаться как поражение электрическим током или вызывать болезненность, онемение, покалывание или дискомфорт.
- Фантомная боль: Фантомная боль возникает после ампутации конечности. Это относится к болезненным ощущениям, которые ощущаются так, как будто они исходят от отсутствующей конечности.
- Центральная боль: Этот тип боли часто возникает из-за инфаркта, абсцесса, опухоли, дегенерации или кровоизлияния в головной и спинной мозг.
 Центральная боль непрекращающаяся, от легкой до очень сильной. Люди с центральной болью сообщают о жжении, боли и давящих ощущениях.
Центральная боль непрекращающаяся, от легкой до очень сильной. Люди с центральной болью сообщают о жжении, боли и давящих ощущениях.
Знание того, как описать боль, может помочь врачу поставить более точный диагноз.
Субъективное описание боли пациентом поможет врачу поставить диагноз. Объективной шкалы для определения типа боли не существует, поэтому врач соберет анамнез боли.
Пациента попросят описать:
- характер всех болей, таких как жгучая, жалящая или колющая
- место, качество и иррадиация боли, то есть где человек чувствует боль, что она чувствует как и как далеко она распространилась
- какие факторы усиливают и облегчают боль
- время, когда боль возникает в течение дня
- ее влияние на повседневную деятельность и настроение человека
- понимание человеком своей боли
Некоторые системы могут идентифицировать и оценивать боль. Тем не менее, наиболее важным фактором в постановке точного диагноза является четкая коммуникация между человеком и его врачом.
Измерение боли
Некоторые из показателей боли, которые используют врачи:
- Числовые шкалы оценки: Они измеряют боль по шкале от 0 до 10, где 0 означает полное отсутствие боли, а 10 означает сильную боль. вообразимый. Это полезно для оценки того, как уровни боли меняются в ответ на лечение или ухудшение состояния.
- Вербальная дескрипторная шкала: Эта шкала может помочь врачу измерить уровень боли у детей с когнитивными нарушениями, пожилых людей, аутистов и людей с дислексией. Вместо того, чтобы использовать цифры, врач задает различные описательные вопросы, чтобы сузить тип боли.
- Шкала лиц: Врач показывает страдающему пациенту ряд выразительных лиц от несчастного до счастливого. Врачи в основном используют эту шкалу с детьми. Метод также показал эффективные ответы у аутичных людей.
- Краткая инвентаризация боли: Этот более подробный письменный вопросник может помочь врачам оценить влияние боли человека на его настроение, активность, характер сна и межличностные отношения.
 Он также отображает временную шкалу боли для выявления любых закономерностей.
Он также отображает временную шкалу боли для выявления любых закономерностей. - McGill Pain Questionnaire (MPQ): MPQ предлагает людям выбрать слова из 20 групп слов, чтобы получить более глубокое представление о том, как ощущается боль. Группа 6, например, «тянет, дергает, дергает», а группа 9«тупой, болезненный, болезненный, ноющий, тяжелый».
Другие индикаторы боли
Когда люди с когнитивными нарушениями не могут точно описать свою боль, все же могут быть четкие индикаторы. К ним относятся:
- Беспокойство
- плач
- Стоны и стоны.0036
Врач либо вылечит основную проблему, если она поддается лечению, либо назначит обезболивающее лечение для снятия боли.
Существует распространенный миф о том, что черные люди чувствуют боль не так, как белые. Из-за этого чернокожие американцы часто получают недостаточное лечение боли по сравнению со своими белыми коллегами.
Расовая предвзятость при оценке и лечении боли хорошо задокументирована.
Например, исследование 2016 года показало, что половина белых студентов-медиков и резидентов считает, что у чернокожих более толстая кожа или менее чувствительные нервные окончания, чем у белых.
Исследование также показало, что эти неправильные представления повлияли на оценку боли медицинским персоналом и рекомендации по лечению. Это указывает на то, что медицинские работники с такими убеждениями могут не относиться к боли чернокожих должным образом.
Искоренение расистских стереотипов и предубеждений является важным шагом на пути к устранению системного неравенства в сфере здравоохранения.
Узнайте больше о системном расизме в здравоохранении и несправедливости в отношении здоровья здесь.
Врачи лечат разные виды боли по-разному. Лечение, которое эффективно против одного типа боли, может не облегчить другой.
Лечение острой боли
Лечение острой боли часто связано с приемом лекарств.
Часто этот тип боли возникает из-за основной проблемы со здоровьем, и ее лечение может облегчить боль без необходимости обезболивания. Например, если боль в горле вызвана бактериальной инфекцией, антибиотики могут лечить инфекцию, в результате ослабляя болезненность.
Например, если боль в горле вызвана бактериальной инфекцией, антибиотики могут лечить инфекцию, в результате ослабляя болезненность.
Ацетаминофен
Ацетаминофен является анальгетиком или болеутоляющим средством. Он является активным ингредиентом сотен лекарств, в том числе безрецептурных и отпускаемых по рецепту.
Часто известный под торговой маркой Tylenol, ацетаминофен может облегчить боль и лихорадку. В сочетании с другими ингредиентами он может помочь в лечении симптомов аллергии, кашля, симптомов гриппа и простуды.
Врачи часто назначают препараты, содержащие ацетаминофен и другие ингредиенты, для снятия боли от умеренной до сильной.
Однако при приеме в более высоких дозах ацетаминофен может вызвать серьезное повреждение печени. Люди никогда не должны превышать рекомендуемую дозировку.
Нестероидные противовоспалительные препараты (НПВП)
НПВП — еще один тип анальгетиков. Они могут уменьшить боль и помочь человеку восстановить повседневную функцию. Они доступны без рецепта или по рецепту в диапазоне сильных сторон. НПВП подходят для незначительных острых болей, таких как головные боли, легкие растяжения связок и боли в спине.
Они доступны без рецепта или по рецепту в диапазоне сильных сторон. НПВП подходят для незначительных острых болей, таких как головные боли, легкие растяжения связок и боли в спине.
НПВП могут облегчить локализованное воспаление и боль, вызванную отеком. Эти препараты могут иметь побочные эффекты, связанные с пищеварительной системой, включая кровотечения. Таким образом, врач будет контролировать человека, принимающего высокую дозу.
Всегда важно читать упаковку, чтобы проверить максимальную дозировку и выяснить, что содержится в анальгетике, прежде чем принимать его. Люди никогда не должны превышать рекомендуемую дозировку.
Опиоиды
Врачи назначают эти препараты при самых сильных острых болях, таких как боли, возникающие в результате операций, ожогов, рака и переломов костей. Опиоиды вызывают сильное привыкание, вызывают симптомы отмены и со временем теряют эффективность. Требуют рецепт.
В ситуациях, связанных с тяжелой травмой и болью, врач будет тщательно контролировать и вводить дозу опиоидов, постепенно уменьшая количество, чтобы свести к минимуму симптомы отмены.
Люди должны тщательно обсудить все варианты лечения с врачом и сообщить о любых состояниях здоровья и текущих лекарствах. Опиоиды могут существенно влиять на прогрессирование ряда хронических заболеваний, в том числе:
- хроническая обструктивная болезнь легких (ХОБЛ)
- заболевание почек
- проблемы с печенью
- предшествующее употребление психоактивных веществ
- слабоумие
Опиоиды могут вызывать опасные побочные эффекты люди с некоторыми хроническими заболеваниями. Например, они могут вызывать угнетение дыхания, что может усугубить симптомы ХОБЛ.
Лечение хронической боли
Ряд немедикаментозных методов лечения может облегчить боль. Эти альтернативы лекарствам могут быть более подходящими для людей, страдающих хронической болью.
Эти методы лечения включают:
- Иглоукалывание: Введение очень тонких игл в определенные точки давления может уменьшить боль.
- Блокада нервов: Эти инъекции могут обезболить группу нервов, которые действуют как источник боли для определенной конечности или части тела.

- Психотерапия: Хроническая боль часто снижает удовольствие от повседневной деятельности и затрудняет работу. Также исследования показали, что хроническая боль может привести к депрессии, а депрессия усиливает хроническую боль. Психотерапевт может помочь человеку внести изменения, чтобы свести к минимуму интенсивность боли и развить навыки преодоления.
- Чрескожная электрическая стимуляция нервов (ЧЭНС): ЧЭНС направлена на стимуляцию опиоидных и болевых ворот мозга, что обеспечивает облегчение.
- Хирургия: Для лечения хронической боли возможны различные операции на нервах, головном мозге и позвоночнике. К ним относятся ризотомия, декомпрессия и процедуры глубокой электрической стимуляции головного и спинного мозга.
- Биологическая обратная связь: С помощью этой техники разум-тело человек может научиться более эффективно контролировать свои органы и автоматические процессы, такие как частота сердечных сокращений, с помощью мыслей.
 По данным 2019 года, виртуальная реальность теперь может играть роль в использовании биологической обратной связи при лечении боли.исследовательская работа.
По данным 2019 года, виртуальная реальность теперь может играть роль в использовании биологической обратной связи при лечении боли.исследовательская работа. - Релаксационные терапии: Они включают в себя широкий спектр методов и упражнений контролируемой релаксации, в основном из области альтернативной и комплементарной медицины. Человек может попробовать гипноз, йогу, медитацию, лечебный массаж, методы отвлечения внимания, тай-чи или комбинацию этих практик.
- Физические манипуляции: Физиотерапевт или мануальный терапевт иногда могут облегчить боль, манипулируя напряжением спины человека.
- Физиотерапия: Физиотерапевтические упражнения могут помочь в подвижности и облегчить хроническую боль.
- Тепло и холод: Может помочь использование горячих и холодных компрессов. Люди могут чередовать их или выбирать в зависимости от типа травмы или боли. Некоторые местные лекарства обладают согревающим эффектом, когда человек наносит их на пораженный участок.

- Отдых: Если боль возникает из-за травмы или переутомления части тела, отдых может быть лучшим вариантом.
При адекватном обезболивании можно поддерживать повседневную активность, социальную активность и активное качество жизни.
Узнайте, как йога может помочь людям с фибромиалгией.
Q:
Есть ли какие-нибудь исследования о том, какие травмы наиболее болезненны?
Анонимный
A:
Существует множество исследований боли и различные отчеты о том, что является наиболее болезненным. Нервная боль — например, кластерная головная боль, опоясывающий лишай или защемление спинномозгового нерва из-за грыжи межпозвоночного диска — часто возглавляет рейтинги.
Глубокая висцеральная боль, такая как боль, возникающая при перитоните, родах или камнях в почках, занимает первое место по шкале сильнейшей боли. Ожоги особенно болезненны, в зависимости от тяжести.

 Это может ощущаться как поражение электрическим током или вызывать болезненность, онемение, покалывание или дискомфорт.
Это может ощущаться как поражение электрическим током или вызывать болезненность, онемение, покалывание или дискомфорт.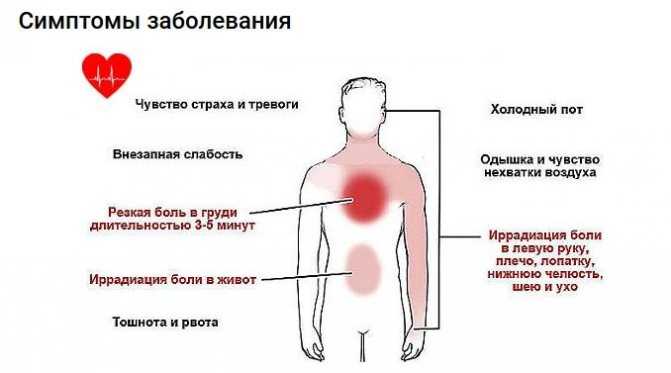
 К ним относятся ризотомия, декомпрессия и процедуры глубокой электрической стимуляции головного и спинного мозга.
К ним относятся ризотомия, декомпрессия и процедуры глубокой электрической стимуляции головного и спинного мозга.

 Центральная боль непрекращающаяся, от легкой до очень сильной. Люди с центральной болью сообщают о жжении, боли и давящих ощущениях.
Центральная боль непрекращающаяся, от легкой до очень сильной. Люди с центральной болью сообщают о жжении, боли и давящих ощущениях. Он также отображает временную шкалу боли для выявления любых закономерностей.
Он также отображает временную шкалу боли для выявления любых закономерностей.
 По данным 2019 года, виртуальная реальность теперь может играть роль в использовании биологической обратной связи при лечении боли.исследовательская работа.
По данным 2019 года, виртуальная реальность теперь может играть роль в использовании биологической обратной связи при лечении боли.исследовательская работа.