Содержание
Вспышка легочной чумы на о. Мадагаскар в 2017 г. | Попова
1. Арутюнов Ю.И., Москвитина Э.А., Ломов Ю.М., Мишанькин Б.Л., Волохонская Н.Л. Некоторые особенности эпидемических проявлений чумы на Мадагаскаре. Пробл. особо опасных инф. 2001; 2(82):61–8.
2. Козакевич В.П., Варшавский С.Н., Лавровский А.А. Природная очаговость чумы на Мадагаскаре. Пробл. особо опасных инф. 1973; 1:26–32.
3. Коробкова Е.И. Живая противочумная вакцина. М.: Медгиз; 1956. 206 с.
4. Кутырев В.В., Ерошенко Г.А., Куклева Л.М., Шавина Н.Ю., Виноградова Н.А. Сравнительная генетическая характеристика вакцинного штамма Yersinia pestis EV и его предполагаемых «вирулентных производных». Журн. микробиол., эпидемиол. и иммунобиол. 2009; 4:50–6.
5. Кутырев В.В., Попов Н.В., Ерошенко Г.А., Меркулова Т.К. Чума на о. Мадагаскар. Пробл. особо опасных инф. 2011; 2(108):5–11.
6. Неронов В.М., Малхазова С.М., Тикунов В.С. Региональная география чумы. Итоги науки и техники. Серия Медицинская география. М.; 1991. 230 с.
М.; 1991. 230 с.
7. Подладчикова О.Н. Современные представления о молекулярных механизмах патогенеза чумы. Пробл. особо опасных инф. 2017; 3:33–40.
8. Anderson D.M., Ciletti N.A., Lee-Lewis H., Elli D., Segal J., DeBord K.L., Overhaim K.A., Tretiakova M., Brubeker R.R., Schniwind O. Pneumonic plague pathogenesis and immunity in Brown Norway rats. Am. J. Pathol. 2009; 174(3):910–21.
9. Atlas de la peste a Madagascar. Institut Pasteur de Madagascar; 2004. 53 p.
10. Bertherat E. Plague around the world, 2010–2015. Wkly Epidemiol. Rec. 2016; 8:89–104.
11. Boisier P., Rasolomaharo M., Ranaivoson G., Rasoamanana B., Rakoto L., Andriamahafazafy B., Chanteau S., Urban epidemic of bubonic plague in Mahajanga, Madagascar. Epidemiological aspects. Trop. Med. Int. Health. 1997; 2:422–7.
12. Brygoo E.R. Epidemiologie de la peste à Madagascar. Arch. Inst. Pasteur Madagascar. 1996; 35:9–147.
13. Cabanel N., Bouchier C., Rajerison M., Carniel E. Plasmid-mediated doxycycline resistance in a Yersinia pestis strain isolated from a rat. Int. J. Antimicrob. Agents. 2017; 10:pii: S0924-8579(17)30363-1. DOI: 10.1016/j.ijantimicag.2017.09.015.
Int. J. Antimicrob. Agents. 2017; 10:pii: S0924-8579(17)30363-1. DOI: 10.1016/j.ijantimicag.2017.09.015.
14. Chanteau S., Ratsifasoamanana L., Rasoamanana B., Rahalison L., Randriambelosoa J., Roux J., Rabeson D. Plague, a reemerging disease in Madagascar. Emerg. Infect. Dis. 1998; 1(4):101–4.
15. Chanteau S., Rahalison L., Ralafiarisoa L., Foulon J., Ratsitorahina M., Ratsifasoamanana L., Carniel E., Nato F. Development and testing of a rapid diagnostic test for bubonic and pneumonic plague. Lancet. 2003; 361(9353):211–6.
16. Coulanges P., Situation de la peste à Tananarive, de son apparition en 1921 à sa résurgence en 1979. Arch. Inst. Pasteur Madagascar. 1979; 56:9–35.
17. Galimand M., Guiyoule A., Gerbaud G., Rasoamanana B., Chanteau S., Carniel E., Courvalin P. Multidrug resistance in Yersinia pestis mediated by a transferable plasmid. N. Engl. J. Med. 1997; 337:677–80.
18. Galimand M., Carniel E., Courvalin P. Resistance of Yersinia pestis to antimicrobial agents. Antimicrob. Agents Chemother. 2006; 50:3233–6.
Antimicrob. Agents Chemother. 2006; 50:3233–6.
19. Girard G., Robic J. L’etat actuel de la peste a Madagascar et la prophylaxie vaccinale par le virus vaccin E.V. Bull. Soc. Pathol. Exot. 1942; 35(1–2):42–9.
20. Guiyoule A., Gerbaud G., Buchrieser C., Galimand M., Rahalison l., Chanteau S., Courvalin P., Carniel E. Transferable plasmid-mediated resistance to streptomycin in a clinical isolate of Yersinia pestis. Emerg. Infect. Dis. 2001; 7(1):43–8.
21. Guiyoule A., Rasoamanana B., Buchrieser C., Michel P., Chanteau S., Carniel E. Recent emergence of new variants of Yersinia pestis in Madagascar. J. Clin. Microbiol. 1997; 35:2826–33.
22. Hammamieh R., Muhie S., Borschel R., Gautam A., Miller S.-A., Chakraborty N., Jett M. Temporal Progression of Pneumonic Plague in Blood of Nonhuman Primate: A Transcriptomic Analysis. PLoS ONE. 2016; 11(3):e0151788. DOI:10.1371/journal.pone.0151788.
23. Human Plague in 1996. Wkly Epidemiol. Rec. 1998; 73(47):366–9.
24. Human plaque: review of regional morbidity and mortality 2004–2009. Wkly Epidemiol. Rec. 2010; 85(6):40–5.
Human plaque: review of regional morbidity and mortality 2004–2009. Wkly Epidemiol. Rec. 2010; 85(6):40–5.
25. Institute Pasteur de Madagascar. Plague, pneumonic – Madagascar. ProMed-mail. 21 February 2011 [cited 25 Feb 2011]. Archive Number 20110221.0563. Available from: http://www.promedmail.org.
26. Li B., Yang R. Interaction between Yersinia pestis and host immune system. Infect. Immun. 2008; 76(5):1804–11.
27. Li Y., Li D., Shao H., Li H., Han Y. Plague in China 2014 – All sporadic case report of pneumonic plague. BMC Infect. Dis. 2016; 16:85. DOI: 10.1186/s12879-016-1403-8.
28. Morelli G., Song Y., Mazzoni C.J., Eppinger M., Roumagnac P., Wagner D.M., Feldkamp M., Kusecek B., Vogler A.J., Li Y., Cui Y., Thomson N.R., Jombart T., Leblois R., Lichtner P., Rahalison L., Petersen J.M., Balloux F., Keim P., Wirth T., Ravel J., Yang R., Carniel E., Achtman M. Yersinia pestis genome sequencing identifies patterns of global phylogenetic diversity. Nat. Genet. 2010; 42(12):1140–3. DOI: 10.1038/ng.7054.
DOI: 10.1038/ng.7054.
29. Plague, pneumonic – Madagascar (04). ProMed-mail. 01 Apr 2011 [cited 2 Apr 2011]. Archive Number 20110401.1006. Available from: http://www.promedmail.org.
30. Rahalison L., Vololonirina E., Ratsitorahina M., Chanteau S. Diagnosis of bubonic plague by PCR in Madagascar under field conditions. J. Clin. Microbiol. 2000; 38(1):260–3.
31. Rahelinirina S., Rajerrison M., Telfer S., Savin C., Carniel E., Duplantier J.M. The Asian House shrew Suncus murinus as a reservoir and source of human outbreaks of plaque in Madagascar. PLoS Negl. Trop. Dis. 2017; 11 (11):е0006072.
32. Rajerison M., Dartevelle S., Ralafiarisoa L.A., Bitam I., Tuyet D.T., Andrianaivoarimanana V., Nato F., Rahalison L. Development and evaluation of two simple, rapid immunochromatographic tests for the detection of Yersinia pestis antibodies in humans and reservoirs. PLoS Negl. Trop. Dis. 2009; 3(4):e421. DOI: 10.1371/journal.pntd.0000421.
33. Riehm J.M., Rahalison L., Scholz H. C., Thoma B., Pfeffer M., Razanakoto L.M., Al Dahouk S., Neubauer H., Tomaso H. Detection of Yersinia pestis using real-time PCR in patients with suspected bubonic plague. Mol. Cell. Probes. 2011; 25(1):8–12. DOI: 10.1016/j.mcp.2010.09.002.
C., Thoma B., Pfeffer M., Razanakoto L.M., Al Dahouk S., Neubauer H., Tomaso H. Detection of Yersinia pestis using real-time PCR in patients with suspected bubonic plague. Mol. Cell. Probes. 2011; 25(1):8–12. DOI: 10.1016/j.mcp.2010.09.002.
34. Torrea G., Chenal-Francisque V., Leclercq A., Carniel E. Efficient tracing of global isolates of Yersinia pestis by restriction fragment length polymorphism analysis using three insertion sequences as probes. J. Clin. Microbiol. 2006; 44:2084–92.
35. Tsuzuki S., Lee H., Miura F., Chan Y.H., Jung S.M., Akhmetzhanov A.H., Nishiura H. Dynamics of the pneumonic plague epidemic in Madagascar, August to October 2017. Euro Surveill. 2017; 22(46):17-00710. DOI: 10.2807/1560-7917.ES.2017.22.46.17-00710.
36. Vogler A.J., Andrianaivoarimanana V., Tteifer S., Hall C.M., Sahl J.W., Hepp C.M., Centner H., Andersen G., Birdsell D.N., Rahalison L., Nottingham R., Keim P., Wagner D.M., Rajerison M. Temporal phylogeography of Yersinia pestis in Madagascar: insight into the long-term maintainance of plague. PLoS Negl. Trop. Disease. 2017; 1:27 DOI: 10.1371/journal.pntd.0005887.
PLoS Negl. Trop. Disease. 2017; 1:27 DOI: 10.1371/journal.pntd.0005887.
37. WHO/CDS/CSR/EDC/99.2. Plague Manual – Epidemiology, Distribution, Surveillance and Control. WHO; 1999.
Роспотребнадзор: на Мадагаскаре произошла вспышка чумы | Здравоохранение | Общество
Примерное время чтения: 2 минуты
1038
Eric Drakar — Imported from 500px (archived version) by the Archive Team. (detail page) / Commons.wikimedia.org
Моcква, 26 сентября — АиФ-Москва.
В восьми районах Мадагаскара зафиксировано 16 случаев заболевания чумой, четыре из которых закончились летальным исходом, сообщает Роспотребнадзор со ссылкой на Минздрав страны.
В трех из пяти лабораторно подтвержденных случаев медики выявили легочную форму чумы, в двух — бубонную.
По данным российского надзорного ведомства, начиная с 1980 года, чуму практически ежегодно регистрируют на Мадагаскаре. Вспышки происходят с сентября по апрель. В среднем в республике этой болезнью заражаются 300-600 человек, что составляет 46% всех случаев чумы в Африке.
Вспышки происходят с сентября по апрель. В среднем в республике этой болезнью заражаются 300-600 человек, что составляет 46% всех случаев чумы в Африке.
Прошлой осенью чуму выявили в крупных мадагаскарских городах Антананариву и Туамаси. У большей части заразившихся диагностировали легочную форму заболевания.
По информации ВОЗ, чума на Мадагаскаре распространяется из-за неблагоприятных санитарных условий и отсутствия надлежащего доступа к медицинским услугам.
Роспотребнадзор призвал россиян учитывать ситуацию, планируя поездки в республику.
Человек может заразиться чумой при контакте с инфицированными животными, преимущественно с грызунами. Бубонную чуму переносят блохи, а легочная форма передается при контакте с зараженными людьми. Заболевание лечится при помощи антибиотиков. Для профилактики применяется вакцина.
Коэффициент летальности бубонной чумы, по данным ВОЗ достигает 30–60%. Легочная форма без лечения всегда приводит к летальному исходу. Наиболее часто чума встречается на Мадагаскаре, в Демократической республике Конго и в Перу.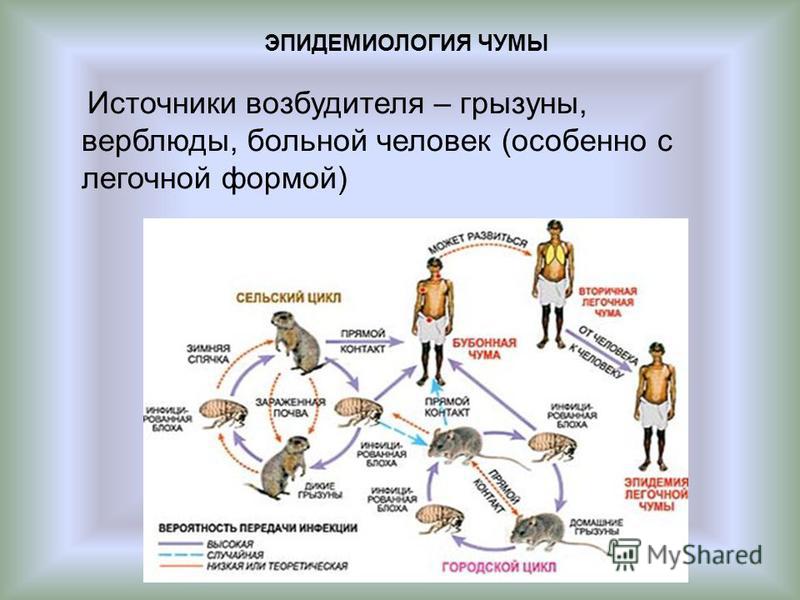
- Россиян предупредили об опасности заражения вирусом Нипах в Индии →
- ООН: опасность распространения Эболы по-прежнему сохраняется →
- ВОЗ сообщила о более 690 тыс. зараженных COVID-19 в мире →
чумаМадагаскарРоспотребнадзор
Следующий материал
Также вам может быть интересно
Детская чума. Почему прививка от кори так необходима ребенку
Палеогенетики нашли под Самарой древнейшую чуму на Земле
Бунт Корабельной слободки.
 Как страх перед чумой убивал севастопольцев
Как страх перед чумой убивал севастопольцевНелегальная чума. Какие заболевания могут привезти к нам гастарбайтеры?
Чуму в Европе в XIV-XIX веках разносили не крысы, а люди – ученые
Новости СМИ2
Эпидемия чумы на фоне COVID-19 на Мадагаскаре: усилия, вызовы и рекомендации | Тропическая медицина и здоровье
- Письмо в редакцию
- Открытый доступ
- Опубликовано:
- Абдуллахи Тунде Абороде 1 ,
- Ана Карла душ Сантуш Коста 2 ,
- Анмол Мохан 3 ,
- Самарт Гоял 4 ,
- Айшат Темитоп Рабиу 5 ,
- Христос Цагкарис 6 , 9000вайма Оливьема
Orcid: orcid.org/0000-0002-0692-9027 7,8,9 , - OUMAIMA OUTANI 10 ,
- SHOAIB AHMAD 11 и
- …
- …
5680 доступов
11 цитирований
Сведения о показателях
- (а)
- (б)
С переносчиком
(блохи) борются путем усиленного распыления инсектицидов на рабочих местах и в жилых помещениях [7, 8, 21].
29 июля 2021
Исправление к данному документу опубликовано: https://doi.org/10.1186/s41182-521-020-020-020
- COVID-19:
Коронавирусная болезнь 2019
- США:
Соединенные Штаты Америки
Perry RD, Fetherston JD. Yersinia perstis — этиологический агент чумы.
 клин. микробиол. 1997; 10:35–66.https://doi.org/https://doi.org/10.1128/CMR.10.1.35, 1
клин. микробиол. 1997; 10:35–66.https://doi.org/https://doi.org/10.1128/CMR.10.1.35, 1Richard V, Riehm JM, Herindrainy P, Soanandrasana R , Рацитохарина М., Ракотоманана Ф. Вспышка легочной чумы на севере Мадагаскара. Эмердж. Заразить. Дис. 2015;21:8–15. https://doi.org/https://doi.org/10.3201/eid2101.131828, 1
Gascuel F, Choisy M, Duplantier JM, Débarre F, Brouat C. Устойчивость хозяина, структура населения и долговременное сохранение бубонной чумы: вклад подхода к моделированию в малагасийском очаге. PLoS-компьютер. биол. 2013;9:e1003039. https://doi.org/10.1371/journal.pcbi.1003039
Chanteau S, Ratsifasoamanana L, Rasoamanana B, Rahalison L, Randriambelosoa J, Roux J. Чума, вновь возникающая болезнь на Мадагаскаре. Эмердж. Заразить. Дис. 1998; 4:101–104. https://doi.org/10.3201/eid0401.980114
Гарда мира. (2021). Мадагаскар: в течение марта сообщалось об активности чумы в нескольких районах Мадагаскара.
 Доступно по адресу: https://www.garda.com/crisis24/news-alerts/4555181/madagascar-[lague-activity-reported-in-multiple-districts-of-madagascar-through-march
Доступно по адресу: https://www.garda.com/crisis24/news-alerts/4555181/madagascar-[lague-activity-reported-in-multiple-districts-of-madagascar-through-marchMigliani R, Шанто С., Рахалисон Л., Рациторахина М., Бутин Дж. П., Рацифасоаманана Л. Эпидемиологические тенденции человеческой чумы на Мадагаскаре во второй половине 20 века: обзор 20900 зарегистрированных случаев. Троп. Мед. Междунар. Здоровье. 2006; 11:1228–1237. https://doi.org/10.1111/j.1365-3156.2006.01677.x
Andrianaivoarimanana V, Piola P, Wagner DM, Rakotomanana F, Maheriniaina V, Andrianalimanana S. Тенденции человеческой чумы, Мадагаскар, 1998– 2016. Эмердж. Заразить. Дис. 2019;25:220–228.https://doi.org/10.3201/eid2502.171974
Andrianaivoarimanana V, Kreppel K, Elissa N, Duplantier JM, Carniel E, Rajerison M. Понимание устойчивости очагов чумы в Мадагаскар. PLoSN Негл. Троп. Дис. 2013;7:e2382. https://doi.org/10.
 1371/journal.pntd.0002382, 11
1371/journal.pntd.0002382, 11Джейн С., Роча ICN, Махешвари С., Сантос Коста ACd, Цагкарис С., Абороде А.Т. и др. Чикунгунья и COVID-19 в Бразилии: опасность наложения кризисов. J Med Virol. 2021; https://doi.org/10.1002/jmv.26952
Рабиу А.Т., Мохан А., ЧавдароглуС, Ксенофонтос Э., Costa ACS, Цагкарис С. и др. Денге и COVID-19: двойное бремя для Бразилии. Дж. Мед. Вирол. 2021; https://doi.org/10.1002/jmv.26955, 93, 7, 4092, 4093
Пхадке Р., Мохан А., Чавдароглу С., Дапке К., Коста ACdS, Риаз ММА и др. Денге среди COVID-19в Индии: тайна падающих дел. Дж. Мед. Вирол. 2021; https://doi.org/10.1002/jmv.26987
Ahmad S, Tsagkaris C, Aborode AT, Ul Haque MT, Khan SI, Khawaja UA, et al. Скелет в шкафу: последствия COVID-19 для штамма XDR брюшного тифа в Пакистане. Практика общественного здравоохранения (Oxf). 2021;2:100084. https://doi.org/10.1016/j.
 puhip.2021.100084
puhip.2021.100084ВОЗ. Международная встреча по предотвращению и борьбе с чумой: у старого бедствия еще есть будущее. Wkly Эпидемиол. Рек. 2006;81(28):278–84.
Google Scholar
ВОЗ. Человеческая чума: обзор региональной заболеваемости и смертности 2004-2009 гг. Wkly Эпидемиол. Рек. 2010;85(6):40–5.
Google Scholar
Бертер Э., Тюлье П., Шако Дж. К. Уроки, извлеченные из 2 вспышек легочной чумы. Конго. Эмердж. Заразить. Дис. 2011;17(5):778–84. https://doi.org/10.3201/eid1705.100029.
Артикул
пабмедGoogle Scholar
Пиарру Р., Абеди А.А., Шако Дж.К. Эпидемии чумы и вшей, Демократическая Республика Конго. Эмердж. Заразить. Дис. 2013;19(3):505–6. https://doi.org/10.3201/eid1903.121542.
Артикул
пабмед
ПабМед ЦентральныйGoogle Scholar
«>Абороде А.Т., Дэвид К.Б., Увишема О., Натаниэль А.Л., Имисиолува Д.О., Онигбинде С.Б., Фарук Ф. Борьба с COVID-19 за счет малярии в Африке: последствия и варианты политики. Am J Trop Med Hyg. 2021 Январь; 104 (1): 26-29. doi: https://doi.org/10.4269/ajtmh.20-1181. PMID: 33205743; PMCID: PMC77
Абороде А.Т., Цагкарис С., Джайн С., Ахмад С., Эссар М.Ю., Фаджемисин Э.А., Аданур И., Увишема О. Вспышка лихорадки Эбола на фоне COVID-19 в Гвинейской Республике: приоритеты для достижения контроля. Am J Trop Med Hyg. 2021, 14 апреля: tpmd210228. Дои: https://doi.org/10.4269/ajtmh.21-0228. Epub перед печатью. PMID: 33852428.
«>Всемирная организация здравоохранения. Человеческая чума в 2002 и 2003 гг. Wkly Epidemiol Rec. 2004; 79: 301–6.
Google Scholar
Всемирная организация здравоохранения. Чума на Мадагаскаре на фоне COVID-19. 2021. Доступно по адресу: https://www.google.com/url?sa=t&source=web&rct=j&url=https://www.afro.who.int/news/plague-madagascar-disease-outbreak-news-update&ved. =2ahUKEwipgp7huMbvAhWEsnEKHVveCdoQFjABegQIBRAC&usg=AOvVaw1sb37wjiKfrpLfmeDEbEOt&cshid=1616503686327. По состоянию на 23 марта 2021 г.
Ахтман М., Морелли Г., Чжу П., Вирт Т., Диль И., Кусекек Б. и др. Микроэволюция и история чумной палочки Yersinia pestis.
 проц. Натл. акад. наук США. 2004;101(51):17837–42. https://doi.org/10.1073/pnas.0408026101.
проц. Натл. акад. наук США. 2004;101(51):17837–42. https://doi.org/10.1073/pnas.0408026101.Neerinckx S, Bertherat E, Leirs H. Возникновение чумы среди людей в Африке: обзор с 1877 по 2008 год. Транс Р. Соц. Троп. Мед. Гиг. 2010;104(2):97–103. https://doi.org/10.1016/j.trstmh.2009.07.028.
Артикул
пабмедGoogle Scholar
Платформа здоровых африканцев, исследования и разработки, Ибадан, Нигерия
Абдуллахи Тунде Абород
Федеральный университет Бахиа, Сальвор.
Медицинский и стоматологический колледж Карачи, Карачи, Пакистан
Анмол Мохан
KMC Manipal, Манипал, Индия
Самарт Гоял
Факультет фундаментальных медицинских наук Государственного университета Квара, Малете, Нигерия
Айшат Темитопе Рабиу
Критский университет, медицинский факультет, Ираклион, Греция
Christos Tsagkaris
- 90 Журнал Health, Исследования и образование, Кигали, Руанда
Оливье Увишема
Медицинский факультет, Технический университет Карадениз, 61080, Трабзон, Турция
Оливье Увишема
Университет глобальной инициативы Клинтона, Нью-Йорк, США
Оливье Увишема
Факультет медицины и фармации Рабата, Университет им.
 Фейсалабад, Пакистан
Фейсалабад, ПакистанШоаиб Ахмад
Кабульский университет медицинских наук, Кабул, Афганистан
Мохаммад Ясир Эссар
- Абдуллахи Тунде Абороде
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Ana Carla dos Santos Costa
Посмотреть публикации автора
Вы также можете искать этого автора в
PubMed Google Scholar - Anmol Mohan
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Академия - Самарт Гоял
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Айшат Темитопе Рабиу
Посмотреть публикации автора
Вы также можете искать этого автора в
PubMed Google Scholar - Christos Tsagkaris
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Академия - Olivier Uwishema
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Oumaima Outani
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Shoaib Ahmad
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Мохаммад Ясир Эссар
Просмотр публикаций автора
Вы также можете искать этого автора в
PubMed Google Scholar - Смотрите последние новости и делитесь своими комментариями с CNN Health на Facebook и Twitter.
9005 MHAMMAD 110015 и 9005 MHAMMAD YASIR YASIR YASIR YASIR YASIR YASIR YASIR YASIR YASIR. Тропическая медицина и здоровье Чума наносит ущерб людям на Мадагаскаре из-за пандемии COVID-19. Чума поражала людей на протяжении веков, вызвав три крупные пандемии, унесшие жизни 200 миллионов человек в 1990-е годы [1]. Болезнь, вызываемая Yersinia pestis , бактерией, которая обычно живет в грызунах-хозяевах и блохах-переносчиках, была распространена в горной местности Мадагаскара на высоте более 800 м с 1920-х годов. Таким образом, чума эндемична на Мадагаскаре, где ежегодно регистрируется от 200 до 700 случаев заболевания, преимущественно бубонной формы, вспышки которой имеют сезонный характер [2,3,4]. С 1 января по 11 марта 2021 г. на Мадагаскаре подтвержден как минимум 21 подтвержденный случай бубонной чумы [5]. Восемь из этих случаев были зарегистрированы с 1 марта 2021 года в Амбоситре и Мандарине [5]. С начала 2021 года было зарегистрировано 37 подозрительных случаев, затрагивающих несколько регионов, включая Алаотра-Мангоро, Аналаманга, Верхняя Матсиатра и Итаси [5]. До 12 марта 2021 г. болезнь привела примерно к девяти смертельным исходам [5]. В настоящее время основным риском, с которым сталкиваются люди, является возникновение вспышки чумы среди людей в разгар пандемии COVID-19. Это явление связано с плохим состоянием системы здравоохранения страны и ограниченным доступом к медицинской помощи в сельской местности; эти факторы усугубились пандемией COVID-19. Главной проблемой вспышки COVID-19 сейчас будет сосуществование двух потенциально смертельных заболеваний. Бубонная чума, например, имеет летальность 20,8% при лечении; в таких странах, как Мадагаскар, где суеверия, отсутствие финансирования и удаленность от медицинских учреждений могут задерживать доступ к медицинской помощи, уровень смертности без лечения может достигать 40–70% [6, 7]. Кроме того, заболевание также может передаваться от человека к человеку воздушно-капельным путем, вызывая легочную чуму [8], которая вызывает одышку и кашель — симптомы, которые также обнаруживаются при инфекции COVID-19 и могут привести к ошибочному диагнозу. На самом деле неправильный диагноз инфекционных заболеваний из-за совпадения симптомов с COVID-19 уже был связан с другими странами, такими как Бразилия, Индия и Пакистан [9,10,11,12]. Основная проблема такой ошибочной диагностики заключается в том, что летальность при легочной чуме, которая при лечении составляет 60,5%, без соответствующего лечения может достигать 100% [6, 7]. Действительно, в последние годы на Мадагаскаре наблюдалась высокая заболеваемость легочной чумой. С 1 августа по 10 ноября 2017 г. легочная чума была диагностирована у 1618 больных и зарегистрировано 72 летальных исхода на Мадагаскаре [7]. Однако число случаев почти наверняка намного выше из-за неадекватных диагностических услуг и занижения сведений. Таким образом, совпадение симптомов легочной чумы и COVID-19, приводящее к задержке диагностики, и увеличение числа случаев бубонной чумы могут представлять собой опасную комбинацию для системы здравоохранения Мадагаскара. Мадагаскар и другие африканские страны, такие как Демократическая Республика Конго, Мозамбик, Уганда и Танзания, особенно уязвимы перед чумой и являются наиболее эндемичными по чуме в мире [13, 14], из-за непосредственной близости из-за бедным сельским общинам и высоким потреблением недостаточно проваренного мяса инфицированных животных [15]. Однако такие факторы, как изменение климата, незащищенность и низкий уровень санитарии в окружающей среде, бедность, урбанизация и миграция, увеличивают бремя и дальнейшее распространение чумной болезни, делая ее переносимой в незатронутых районах [16]. Помимо чумы, некоторые африканские страны столкнулись с другими инфекционными заболеваниями и вирусными вспышками, такими как птичий грипп, малярия, лихорадка Эбола и корь [17,18,19]. Министерство здравоохранения Мадагаскара предложило Национальную программу борьбы с чумой. Программа состоит из двух компонентов [13, 14]:
том 49 , Номер статьи: 56 (2021)
Процитировать эту статью Abstract
 Сектор здравоохранения Мадагаскара стремится реагировать на COVID-19 перед лицом вспышки чумы, которая создала новую нагрузку на систему общественного здравоохранения страны. Цель и мероприятия постепенной эпидемии чумы на Мадагаскаре во время COVID-19 описаны в этом исследовании. Чтобы сдержать чуму и пандемию COVID-19 в этой стране, мы предложили долгосрочные рекомендации, которые могут помочь сдержать вспышку, чтобы она могла распространиться на неэндемичные районы.
Сектор здравоохранения Мадагаскара стремится реагировать на COVID-19 перед лицом вспышки чумы, которая создала новую нагрузку на систему общественного здравоохранения страны. Цель и мероприятия постепенной эпидемии чумы на Мадагаскаре во время COVID-19 описаны в этом исследовании. Чтобы сдержать чуму и пандемию COVID-19 в этой стране, мы предложили долгосрочные рекомендации, которые могут помочь сдержать вспышку, чтобы она могла распространиться на неэндемичные районы. Введение

Пандемия чумы и COVID-19 на Мадагаскаре

 Например, среди этих 1618 случаев только 365 (23%) были подтверждены, 573 (35%) были вероятными случаями, а 680 (42%) были подозреваемыми случаями на Мадагаскаре [7].
Например, среди этих 1618 случаев только 365 (23%) были подтверждены, 573 (35%) были вероятными случаями, а 680 (42%) были подозреваемыми случаями на Мадагаскаре [7]. ,20]. Для предотвращения разрушительного сценария, к которому приводит наличие плохо организованной и оснащенной системы общественного здравоохранения, реформы которой сдерживаются политической и социальной нестабильностью, необходимы срочные меры.
,20]. Для предотвращения разрушительного сценария, к которому приводит наличие плохо организованной и оснащенной системы общественного здравоохранения, реформы которой сдерживаются политической и социальной нестабильностью, необходимы срочные меры. Efforts
Эпиднадзор, основанный на немедленном уведомлении о подозрительных случаях с последующим лечением антибиотиками в случае положительного результата.
Однако серьезные экономические ограничения, такие как несоответствие ресурсов в сельских районах по сравнению с городскими и ограниченное тестирование, были серьезными проблемами при выполнении этой идеальной программы [22, 23].
Кроме того, необходимо укрепить экономические ресурсы, прежде чем эта программа сможет реализовать весь свой потенциал. В ответ на вспышку Всемирная организация здравоохранения (ВОЗ) быстро выделила 1,5 миллиона долларов США в виде средств на чрезвычайную ситуацию, распределила более 1,2 миллиона доз антибиотиков и обучила более 4400 человек работе в качестве «отслеживателей контактов», чтобы помочь предотвратить дальнейшее распространение болезни. в сильно пострадавших районах [13].
В рамках синергии с инициативой ВОЗ Мадагаскару необходимо перераспределить больше средств в сектор здравоохранения, чтобы способствовать быстрому выявлению, изоляции и лечению подозрительных случаев, а также предотвращению и сдерживанию других вспышек. С помощью ВОЗ и других организаций Министерство здравоохранения Мадагаскара организовало реагирование в области здравоохранения и создало кризисные подразделения в Антананариву и Туамасине, где всем заболевшим и контактировавшим была оказана бесплатная помощь или профилактическое лечение антибиотиками [14]. Необходимо ввести больше таких медицинских пособий, чтобы уменьшить бремя болезни.
Необходимо ввести больше таких медицинских пособий, чтобы уменьшить бремя болезни.
Заключение и рекомендации
В сельской местности нехватка лабораторий для биологической диагностики чумы остается серьезным препятствием для ранней диагностики. Выделение Y. pestis до сих пор было ключевым подтверждающим тестом (требующим как минимум 4 дня). Недавно были разработаны быстрые диагностические тесты, которые в настоящее время считаются инструментом проверки в эндемичных районах, что открывает новые возможности с точки зрения эпиднадзора и ведения случаев, которые необходимо расширить в отдаленных центрах [5, 8].
Необходимо принять масштабные меры общественного здравоохранения. Повышение осведомленности населения в целом с помощью кампаний, плакатов и социальных сетей о признаках, симптомах, профилактике и инфекционном контроле во время захоронения умерших приведет к значительному сокращению случаев заболевания. В дополнение к этому медицинские работники должны быть обучены усовершенствованным способам выявления случаев заболевания, мерам инфекционного контроля и личной защите от распространения болезни.
Наряду с сдерживанием распространения аборигенной инфекции необходимо следить за предотвращением распространения на прилегающие территории. Усиление досмотра на выходе в аэропортах и портах для снижения риска международного распространения должно быть эффективным. Из-за торговых и туристических связей с Мадагаскаром 9 африканских стран и заморских территорий (Коморские острова, Эфиопия, Кения, Маврикий, Мозамбик, Реюньон (Франция), Сейшельские острова, Южная Африка и Танзания) были включены в список приоритетных стран для обеспечения готовности к чуме. и готовность. Эти страны осуществляют меры по обеспечению готовности, такие как повышение осведомленности общественности о чуме, улучшение эпиднадзора за болезнями (особенно в пунктах въезда) и создание запасов оборудования и расходных материалов [24].
Случаи вспышки чумы на Мадагаскаре замедляются, но ответные меры должны продолжаться [5]. Самые мрачные дни эпидемии остались позади, но по мере того, как сезон чумы на Мадагаскаре заканчивается, способность диагностировать новые инфекции и реагировать на них становится бременем. Поскольку число новых случаев заражения в последние недели неуклонно снижается, это означает, что эпидемия сдерживается, но ожидается увеличение случаев бубонной и легочной чумы. Несмотря на то, что это заболевание является эндемичным для Мадагаскара, темпы вспышки беспрецедентны, и оно может распространиться на неэндемичные районы.
Поскольку число новых случаев заражения в последние недели неуклонно снижается, это означает, что эпидемия сдерживается, но ожидается увеличение случаев бубонной и легочной чумы. Несмотря на то, что это заболевание является эндемичным для Мадагаскара, темпы вспышки беспрецедентны, и оно может распространиться на неэндемичные районы.
Наличие данных и материалов
Неприменимо
История изменений
Сокращения
Ссылки
Uwishema O, Adriano LF, Chalhoub E, Onyeaka H, Mhanna M, David SC, Nasrallah Y, Ribeiro LLPA, Berjaoui C Вспышка птичьего гриппа на фоне пандемии COVID-19 в Южной Африке: усилия и проблемы под рукой. J Med Virol. 2021;1-4. https://doi.org/10.1002/jmv.27124
.
Увишема О., Адриано Л.Ф., Торбати Т., Оньеака Х. Кризис с корью в Африке на фоне пандемии COVID-19: отсроченное введение вакцины против кори может вызвать вспышку кори в Африке. Журнал медицинской вирусологии. 2021 г. https://doi.org/10.1002/jmv.27150.
Ссылки на скачивание
Благодарности
Нет
Финансовая поддержка
Нет.
Финансирование
Мы не получали никакой финансовой поддержки для этой рукописи.
Информация о авторе
Авторы и принадлежность
Авторы
Contributions
Abdullahi Tunde Aborode, Mohammad Yasir Essar и Shoaib Ahmad разработали концепцию этого письма. Абдуллахи Тунде Абороде, Ана Карла душ Сантуш Коста, Анмол Мохан и Самарт Гоял написали первый черновик. Айшат Темитопе Рабиу, Христос Цагкарис, Оумайма Утани и Оливье Увишема редактировали второй вариант. Оливье Увишема, Шоаиб Ахмад и Ясир Эссар внесли критические замечания и исправления. Все авторы пересмотрели и одобрили окончательный вариант.
Абдуллахи Тунде Абороде, Ана Карла душ Сантуш Коста, Анмол Мохан и Самарт Гоял написали первый черновик. Айшат Темитопе Рабиу, Христос Цагкарис, Оумайма Утани и Оливье Увишема редактировали второй вариант. Оливье Увишема, Шоаиб Ахмад и Ясир Эссар внесли критические замечания и исправления. Все авторы пересмотрели и одобрили окончательный вариант.
Автор, ответственный за переписку
Оливье Увишема.
Декларации этики
Утверждение этики и согласие на участие
Не применимо
Согласие на публикацию
Не применимо
Соревновательные интересы
. Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Первоначальная версия этой статьи была изменена: авторская принадлежность была исправлена.
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.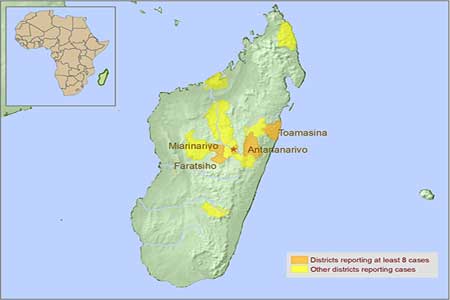 0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате, при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/.
0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате, при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/.
Перепечатки и разрешения
Об этой статье
Мадагаскарская вспышка чумы.
Си-Эн-Эн
—
Вспышка чумы на Мадагаскаре заразила 1192 человека с августа, 124 человека погибли, Управление Организации Объединенных Наций по координации гуманитарных вопросов и Национальное бюро по управлению рисками и стихийным бедствиям Мадагаскара сообщил в понедельник.
Большинство случаев, 67%, были легочной формой заболевания, которая может передаваться от человека к человеку.
Чума вызывается заражением бактерией Yersinia pestis и обычно распространяется через укусы инфицированных блох, часто переносимых крысами, вызывая бубонную чуму. Симптомы включают болезненные опухшие лимфатические узлы, называемые бубонами, а также лихорадку, озноб и кашель.
Симптомы включают болезненные опухшие лимфатические узлы, называемые бубонами, а также лихорадку, озноб и кашель.
Детям надевают маски для лица в Антананариву, Мадагаскар, вторник, 3 октября. Власти Мадагаскара изо всех сил пытаются сдержать вспышку чумы, унесшую жизни по меньшей мере двух десятков человек, и правительство начало кампанию по дезинфекции школьных классов в город.
Александр ДЖО/AP
Вспышка чумы унесла жизни 57 человек, более 680 заражены на Мадагаскаре
Легочная чума является более вирулентной или разрушительной и представляет собой запущенную форму, характеризующуюся тяжелой легочной инфекцией, которая может передаваться от человека к человеку воздушно-капельным путем, например, при кашле или чихании. Инкубационный период короткий, и инфицированный человек может умереть в течение 12-24 часов.
Обе формы можно лечить антибиотиками, что делает раннее выявление приоритетом.
По данным офиса ООН, из 114 районов Мадагаскара в 40 зарегистрированы случаи легочной чумы, и можно отследить менее 30% людей, имевших контакт с заболевшими. Те, кто был в контакте, могут сами нуждаться в лечении и могут представлять дополнительный риск распространения инфекции.
Случаи были зарегистрированы как минимум в 10 городах, в том числе в более крупных и густонаселенных городах Антананариву и Туамасина.
Люди стоят в стороне, когда работник муниципалитета распыляет дезинфицирующее средство во время уборки рынка Аносибе в районе Аносибе, одном из самых нездоровых районов Антананариву.
РИХАСОЛО/AFP/Getty Images
Но 780 человек вылечились от инфекции с 1 августа, а шесть пострадавших районов не сообщали о новых случаях в течение 15 дней, говорится в докладе ООН.
Несмотря на увеличение числа, тенденция была относительно стабильной, сообщил CNN представитель Всемирной организации здравоохранения.
У больного появились симптомы чумы, включая гангрену правой руки, вызвавшую некроз пальцев. В данном случае наличие системно диссеминированных бактерий чумы Y. pestis, т. е. септицемия, предрасполагало данного больного к аномальной коагуляции в кровеносных сосудах пальцев, включая шелушение кожи.
В данном случае наличие системно диссеминированных бактерий чумы Y. pestis, т. е. септицемия, предрасполагало данного больного к аномальной коагуляции в кровеносных сосудах пальцев, включая шелушение кожи.
CDC / доктор Джек Поланд
От чумы до полиомиелита… 10 болезней, которые вы (ошибочно) считали исчезнувшими
Д-р Шарлотта Ндиайе, представитель ВОЗ на Мадагаскаре, добавила, что, по данным правительства, примерно половина смертей происходит в обществе, а не в медицинских центрах, что свидетельствует о необходимости проделать дополнительную работу, чтобы помочь людям понять, что лечение доступно, и им необходимо как можно быстрее обратиться в службу здравоохранения.
Чума эндемична для Мадагаскара, и ежегодно там регистрируется около 400 случаев, в основном бубонная разновидность, но нынешняя вспышка затронула больше районов и началась раньше, чем обычно.
Также необычно, чтобы пострадали большие городские районы, как это было в этом году, ранее сообщила CNN ВОЗ.
Нынешняя вспышка началась после смерти мужчины в центральном высокогорье страны — эндемичном по чуме районе, после чего Министерство здравоохранения начало расследование и отслеживание его контактов, по данным ВОЗ.
Эпидемия привлекла национальные и международные усилия по контролю.
com/_components/paragraph/instances/paragraph_738DD58A-3361-335C-0F53-53665897FD7E@published» data-editable=»text» data-component-name=»paragraph»>ВОЗ назначила восемь медицинских центров для ведения больных чумой и облегчения нагрузки на больницы и поликлиники. На прошлой неделе Международная федерация Красного Креста также объявила об открытии в стране лечебного центра.
Люди стоят в очереди в аптеке в центре Антананариву, Мадагаскар, чтобы купить защитные маски от инфекций и лекарства от чумы в понедельник, 2 октября.
РИХАСОЛО/AFP/Getty Images
Более 30 человек погибли, сотни заражены вспышкой чумы на Мадагаскаре
Генеральный секретарь федерации Эльхадж Ас Си призвал к глобальной поддержке и на прошлой неделе обратился с призывом об оказании чрезвычайной помощи на сумму около 5,5 миллионов долларов.
ВОЗ также предоставила лекарства для лечения до 5000 человек и защиты 100 000 человек, которые могли контактировать с инфицированными людьми. Обе организации обучили и мобилизовали тысячи добровольцев.
Также предлагаются протоколы для безопасных методов захоронения, чтобы обеспечить максимальную безопасность и защиту от инфекции.
Присоединиться к разговору
По данным Красного Креста, государственные школы закрыты, а правительство запретило публичные собрания.
Риск дальнейшего распространения на национальном уровне остается очень высоким, заявила ВОЗ в своем последнем отчете о ситуации, а риск регионального распространения умеренный из-за соседних островов и стран южной и восточной Африки.
Во вторник ВОЗ сообщила, что образцы пациентов на Сейшельских островах с подозрением на легочную чуму дали отрицательный результат.
«Риск международного распространения низок, потому что, как правило, люди с чумой слишком больны, чтобы путешествовать», — сказал Ндиайе CNN в предыдущем отчете.

 Как страх перед чумой убивал севастопольцев
Как страх перед чумой убивал севастопольцев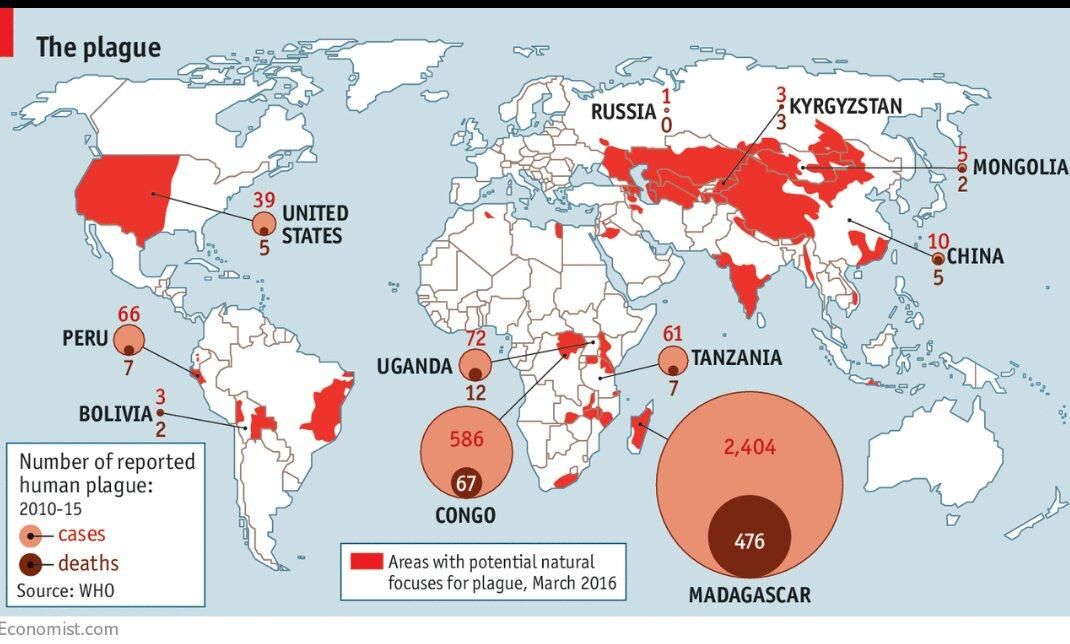 клин. микробиол. 1997; 10:35–66.https://doi.org/https://doi.org/10.1128/CMR.10.1.35, 1
клин. микробиол. 1997; 10:35–66.https://doi.org/https://doi.org/10.1128/CMR.10.1.35, 1 Доступно по адресу: https://www.garda.com/crisis24/news-alerts/4555181/madagascar-[lague-activity-reported-in-multiple-districts-of-madagascar-through-march
Доступно по адресу: https://www.garda.com/crisis24/news-alerts/4555181/madagascar-[lague-activity-reported-in-multiple-districts-of-madagascar-through-march 1371/journal.pntd.0002382, 11
1371/journal.pntd.0002382, 11 puhip.2021.100084
puhip.2021.100084 проц. Натл. акад. наук США. 2004;101(51):17837–42. https://doi.org/10.1073/pnas.0408026101.
проц. Натл. акад. наук США. 2004;101(51):17837–42. https://doi.org/10.1073/pnas.0408026101. Фейсалабад, Пакистан
Фейсалабад, Пакистан