Содержание
В США впервые трансплантировали полностью искусственное сердце
Тренды
Телеканал
Газета
Pro
Инвестиции
РБК+
Новая экономика
Тренды
Недвижимость
Спорт
Стиль
Национальные проекты
Город
Крипто
Дискуссионный клуб
Исследования
Кредитные рейтинги
Франшизы
Конференции
Спецпроекты СПб
Конференции СПб
Спецпроекты
Проверка контрагентов
РБК Библиотека
Подкасты
ESG-индекс
Политика
Экономика
Бизнес
Технологии и медиа
Финансы
РБК КомпанииРБК Life
РБК
Тренды
Фото: Shutterstock
Американские хирурги впервые успешно трансплантировали полностью искусственное сердце, разработанное французской компанией Carmat
Что происходит
- Команда хирургов Медицинского центра Университета Дьюка трансплантировала полностью искусственное сердце (TAH — total artificial heart) 39-летнему пациенту с сердечной недостаточностью, тем самым став первой больницей в США, которая успешно провела подобную операцию.

- Сейчас пациент находится в стабильном состоянии, однако ему придется постоянно носить с собой сумку весом около 4 кг, в которой находятся сосуд с приводной жидкостью, создающей сердцебиение, а также аккумулятор, обеспечивающий не менее четырех часов автономной работы.
- Искусственное сердце было разработано французской медицинской компанией Carmat. TAH представляет собой имплантируемый протез, который работает от внешнего источника питания.
- В 2020 году компания получила одобрение Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для проведения исследования TAH в американских медучреждениях. В нем примут участие десять пациентов с последней стадией бивентрикулярной сердечной недостаточности. Проведение трансплантации полностью искусственного сердца в Медицинском центре Университета Дьюка является частью клинического исследования.
- TAH полностью имитирует человеческое сердце, а производитель обещает большую автономность пациента после операции, по сравнению с обычными искусственными сердцами.

Пресс-конференция с хирургами, участвовавшими в трансплантации
Что это значит
Во всем мире существует огромная проблема дефицита донорских органов для трансплантации, а миллионы людей, которым необходима данная операция, годами находятся в «листе ожидания». К сожалению, многие пациенты не доживают до своей очереди. На данный момент искусственные органы являются единственным решением этой проблемы.
Полностью искусственное сердце уже изучено и одобрено к использованию в Европе, однако только как временное решение для людей, находящихся в очереди на трансплантацию настоящего сердца. В июле 2021 года в Неаполе была проведена первая успешная трансплантация TAH, в которой сердце использовалось вне клинических испытаний.
Искусственное сердце от Carmat — настоящее достижение, поскольку оно позволяет пациенту вести «почти нормальную жизнь», поскольку способно адаптировать ритм сердцебиения к активности человека. Таким образом, единственным возможным неудобством может стать необходимость постоянно носить с собой сумку весом в 4 кг.
Пока европейские и американские хирурги успешно трансплантируют полностью искусственные сердца, ученые ищут дополнительные решения проблемы нехватки органов для трансплантации, — возможно, в будущем одним из них станет биопринтинг — печать органов на 3D-принтере.
Технология биопринтинга: как и зачем сегодня печатают органы?
(Видео: РБК)
Обновлено 30.07.2021
Текст
Ксения Янушкевич
Главное в тренде
Материалы по теме
Искусственное сердце – Наука – Коммерсантъ
5K
4 мин.
. ..
..
2 декабря 1982 года американский хирург Дейтон Кули в критической ситуации имплантировал искусственное сердце Jarvik 7 пациенту Барни Кларку. Пациент прожил с искусственным сердцем 112 дней, которые, как сказал один из участников операции, «дали больше знаний, чем предыдущие девять лет» жизни Барни Кларка. Примечательно, что Кларк, будучи верующим человеком, согласился на операцию не для продления жизни, а для помощи науке.
Фото: AP
В день пересадки Дейтон Кули работал под руководством другого знаменитого хирурга Майкла Эллиса Дебейки и даже не предупредил его о предстоящей операции, что привело к драматическим последствиям в их отношениях. Поведение Кули было признано неэтичным, и он был вынужден перейти на работу в другой госпиталь. Даже разработка искусственного сердца велась разными путями. Когда был создан Jarvik 2000 J весом 90 грамм, в клинике Дебейки использовали DeBakey Mikromed весом всего 53 грамма. Врачи помирились через сорок лет, когда Кули было 87 лет, а Дебейки – 99.
Врачи помирились через сорок лет, когда Кули было 87 лет, а Дебейки – 99.
Искусственное сердце Jarvik 7, разработанное доктором Робертом Джарвиком в лаборатории знаменитого врача Виллема Йохана Колффа, было не первым (что понятно по цифре 7) и не единственным искусственным сердцем к тому времени. Но именно это устройство стало наиболее востребованным и применимым при операциях на сердце. В новых модификациях оно выпускается до настоящего времени фирмой SynCardia Systems.
Первое пересаженное сердце было искусственным: пластмассовый насос с моторчиком. Операцию по его пересадке провел в 1937 году выдающийся отечественный хирург и основоположник научной трансплантологии Владимир Петрович Демихов. Собака, которой была проведена операция, прожила с искусственным сердцем два часа. Человеку впервые было пересажено сердце в 1964 году американским хирургом Джеймсом Харди. Пациенту пересадили сердце шимпанзе. Больной прожил всего полтора часа: маленькое сердце шимпанзе не смогло обеспечить крупного мужчину. Первую пересадку сердца от человека человеку произвел в 1967 году в ЮАР Кристиан Бернард. Донором был женщина 25 лет, а реципиентом 55-летний мужчина. Пациент прожил 18 суток и умер от двусторонней пневмонии, поскольку пересадка чужих тканей требовала полного подавления собственного иммунитета. Кстати, до конца жизни Бернард считал своим учителем В. П. Демихова. В нашей стране первая пересадка сердца была проведена в 1987 году хирургом Валерием Ивановичем Шумаковым.
Первую пересадку сердца от человека человеку произвел в 1967 году в ЮАР Кристиан Бернард. Донором был женщина 25 лет, а реципиентом 55-летний мужчина. Пациент прожил 18 суток и умер от двусторонней пневмонии, поскольку пересадка чужих тканей требовала полного подавления собственного иммунитета. Кстати, до конца жизни Бернард считал своим учителем В. П. Демихова. В нашей стране первая пересадка сердца была проведена в 1987 году хирургом Валерием Ивановичем Шумаковым.
В настоящее время пересадка сердца стала рутинной операцией. В мире производится около 6000 пересадок сердца в год. Однако количество научных проблем по мере развития этого направления современной хирургии возрастает. Кроме того, остаются актуальными все возникшие при первых пересадках проблемы. Первый вопрос: искусственное или «натуральное»? Пересадка сердца от донора требует специального подбора, типирования, что может надолго задержать спасительную операцию, когда обратный отсчет идет даже не днями, а часами – больной может так и не дождаться подходящего донора. К несчастью, количество людей, ожидающих трансплантацию сердца во всем мире, значительно превышает возможности получения донорских сердец. Именно это поддерживает напряженную активность в разработке искусственного сердца.
К несчастью, количество людей, ожидающих трансплантацию сердца во всем мире, значительно превышает возможности получения донорских сердец. Именно это поддерживает напряженную активность в разработке искусственного сердца.
Функция, которую выполняет человеческое сердце как насос, оказалась настолько значительной, что масса искусственного сердца превышает 6 килограмм. Источник питания и двигатель надо носить с собой в рюкзаке или катить за собой на тележке. Отчасти поэтому борьба идет за уменьшение размеров и создание таких внутренних поверхностей искусственного сердца, которые минимально способствуют образованию тромбов. В Новосибирском институте патологии кровообращения им. Мешалкина имплантируют искусственное сердце отечественной разработки. К настоящему времени имплантировано более 20 таких искусственных сердец.
Устройство с дисковым насосом уменьшает контакт крови с механическими поверхностями, тем самым минимизируя образование тромбов. Сам прибор по размерам меньше зарубежных аналогов, проще имплантируется и стоит в почти впятеро дешевле. Это устройство может в дальнейшем значительно потеснить иностранные аналоги, поскольку стоимость операции по пересадки сердца в США превышает 800 тысяч долларов. Однако все имплантируемые искусственные сердца имеют выход наружу, что является потенциальным источником инфекции и ограничивает сроки их применения.
Это устройство может в дальнейшем значительно потеснить иностранные аналоги, поскольку стоимость операции по пересадки сердца в США превышает 800 тысяч долларов. Однако все имплантируемые искусственные сердца имеют выход наружу, что является потенциальным источником инфекции и ограничивает сроки их применения.
Американская фирма AbioCor создала искусственное сердце, имплантируемое целиком: когда источник питания находится под кожей и может подзаряжаться снаружи. Пока это устройство находится в стадии испытаний. В любом случае, искусственное сердце – это этап на пути пересадки донорского сердца. 25-летний Сэм Ларкин живет с искусственным сердцем фирмы SynCardia уже семнадцать месяцев. Он может находиться вне дома и даже играет в баскетбол. Но это несравнимо с донорским сердцем, максимальная продолжительность жизни с которым в настоящее время составляет 33 года. Именно столько прожил Джон Маккаферти, которому пересадка была проведена в 1983 году. Пересаженное сердце тоже может стареть, болеть и приходить в негодность. Миллиардер Дэвид Рокфеллер сделал себе первую пересадку сердца в 1976 году. В этом году, ко дню его 101-летия, ему пересадили шестое по счету сердце.
Миллиардер Дэвид Рокфеллер сделал себе первую пересадку сердца в 1976 году. В этом году, ко дню его 101-летия, ему пересадили шестое по счету сердце.
В Массачусетском госпитале ученые разработали совершенно новый способ получения донорских сердец. Сердце, которое не подошло для трансплантации, помещают в специальную среду, где удаляют практически все живые клетки, оставляя «каркас». Этот каркас заселяют клетками, взятыми у больного, и за две недели выращивают новое сердце. Такие пересадки уже сделаны на мышах.
Еще одним путем получения нового сердца стали попытки напечатать его на 3D-принтере. Поскольку ткани сердца достаточно однородны, то напечатать его даже легче, чем другие органы. Предположительный срок реализации этого направления оценивается в десять лет. Достижения современной науки позволяют искать новые пути в области пересадки сердца.
Александр Свиридов, врач-кардиолог
Идеальное искусственное сердце должно иметь вечную батарейку и не стучать
https://ria. ru/20170929/1505797611.html
ru/20170929/1505797611.html
Идеальное искусственное сердце должно иметь вечную батарейку и не стучать
Идеальное искусственное сердце должно иметь вечную батарейку и не стучать — РИА Новости, 29.09.2017
Идеальное искусственное сердце должно иметь вечную батарейку и не стучать
Всемирная федерация сердца в 1999 году учредила Всемирный день сердца, который отмечается ежегодно 29 сентября. Сердечно-сосудистые заболевания — самая… РИА Новости, 29.09.2017
2017-09-29T08:00
2017-09-29T08:00
2017-09-29T14:32
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/sharing/article/1505797611.jpg?15057976851506684751
РИА Новости
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2017
РИА Новости
1
5
4.7
96
internet-group@rian. ru
ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
МОСКВА, 29 сен — РИА Новости, Анна Урманцева. Всемирная федерация сердца в 1999 году учредила Всемирный день сердца, который отмечается ежегодно 29 сентября. Сердечно-сосудистые заболевания — самая распространенная причина смертности в мире, хотя она в последнее десятилетие и значительно снизилась.
Сердечно-сосудистые заболевания — самая распространенная причина смертности в мире, хотя она в последнее десятилетие и значительно снизилась.
27 июня 2017, 15:04
Биологи из Германии и России создали первое «сердце Франкенштейна»
Ученые, инженеры, биофизики, материаловеды всей планеты работают над созданием искусственного сердца. Так почему же до сих пор не удается произвести вроде бы простой биологический насос, который просто гонит кровь?
В мире зарегистрированы сотни патентов, защищающих авторские права как создателей отдельных желудочков сердца, так и полноценных аппаратов — искусственных сердец. Однако небольшое количество операций по установке полностью искусственных сердец (всего несколько десятков) пока несравнимо по количеству с тысячами проведенных операций по имплантации отдельных искусственных желудочков. Причем желудочки устанавливают чаще всего на время, пока пациент ждет донорское сердце. Получается, что ни одна инженерная разработка пока не может заменить сердце биологическое.
Получается, что ни одна инженерная разработка пока не может заменить сердце биологическое.
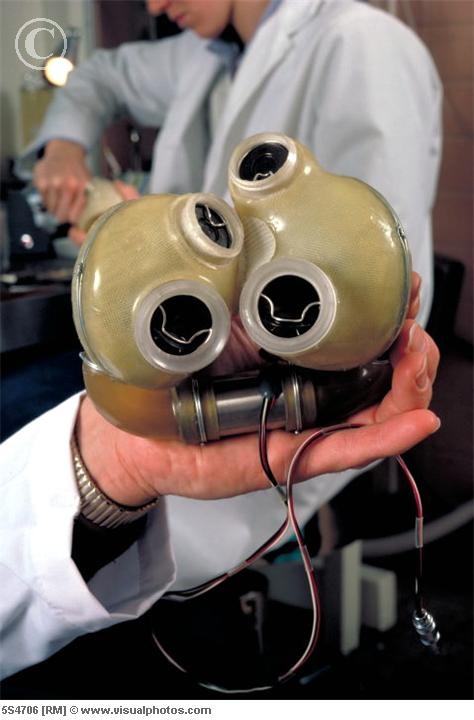
CC BY-SA 3.0 IGO / SynCardia Systems, Inc. / The SynCardia temporary Total Artificial Heart with pink heart backgroundИскусственное сердце SynCardia
CC BY-SA 3.0 IGO / SynCardia Systems, Inc. / The SynCardia temporary Total Artificial Heart with pink heart background
Поясняет главный трансплантолог Сибирского федерального округа, разработчик искусственного сердца Александр Чернявский: «Сейчас в мире существует несколько используемых разработок искусственного сердца. Самое продвинутое пневматическое сердце — это SinCardia от американской компании CardioWest. Это сердце создано много лет назад, и его постоянно совершенствуют. Последняя модель довольно удачная — там маленький пневмопривод. В ходу и еще одна американская модель — Jarvik 7. У всех на слуху самое инновационное французское сердце — Carmat, но с ним пока много проблем. У нас в России пока разработан только искусственный левый желудочек АВК-Н «Спутник». Но в мире в этой области сделано очень много, поэтому если мне кто-то скажет, что предложил что-то новое, я не поверю, потому что сделать это сейчас исключительно сложно.»
Но в мире в этой области сделано очень много, поэтому если мне кто-то скажет, что предложил что-то новое, я не поверю, потому что сделать это сейчас исключительно сложно.»
После установки искусственных сердец и желудочков обычно возникает три проблемы. Первая — это инфекционные осложнения, потому что пока не удается имплантировать искусственное сердце так, чтобы оно не подзаряжалось от внешних носителей. А выход на поверхность тела для провода является одновременно входом для инфекции. Пока не найдены подходы по преодолению этой проблемы, хотя изучалась возможность подзарядки через кожу, но разница потенциалов обычно вызывает сильный дерматит. Также были фантазии по поводу установки внутри тела человека небольшого термоядерного реактора, который мог бы вырабатывать энергию, но и на эту тему ученые думать уже перестали. Пока любое искусственное сердце или желудочек питается от батарейки снаружи. В среднем менять батарейку нужно через 8-10 часов.
Вторая проблема — тромбогеморрагические осложнения. Все люди, имеющие искусственные сердца, принимают препараты, разжижающие кровь. В искусственном сердце имеется четыре искусственных клапана, которые довольно быстро приходят в негодность. Поэтому анализы таких пациентов всегда показывают повышенную тромбоопасность. Для того чтобы снизить ее, в некоторых конструкциях отсутствует пульс, то есть аппараты гонят кровь непрерывным потоком. Некоторые специалисты считают, что таким образом снижается опасность тромбообразования, поэтому идеальное искусственное сердце не должно пульсировать.
Все люди, имеющие искусственные сердца, принимают препараты, разжижающие кровь. В искусственном сердце имеется четыре искусственных клапана, которые довольно быстро приходят в негодность. Поэтому анализы таких пациентов всегда показывают повышенную тромбоопасность. Для того чтобы снизить ее, в некоторых конструкциях отсутствует пульс, то есть аппараты гонят кровь непрерывным потоком. Некоторые специалисты считают, что таким образом снижается опасность тромбообразования, поэтому идеальное искусственное сердце не должно пульсировать.
© AP Photo / Andrew Caballero-ReynoldsИскусственное сердце VentrAssist
© AP Photo / Andrew Caballero-Reynolds
Третья проблема — гемолиз, то есть разрушение эритроцитов крови с выделением в окружающую среду гемоглобина. Люди постепенно желтеют, их кровь портится. Однако с этой проблемой справиться легче всего.
Кроме этих трех проблем, есть еще задачи, которые пока не ясно, как решать.
Объясняет директор Национального медицинского исследовательского центра трансплантологии и искусственных органов имени академика В.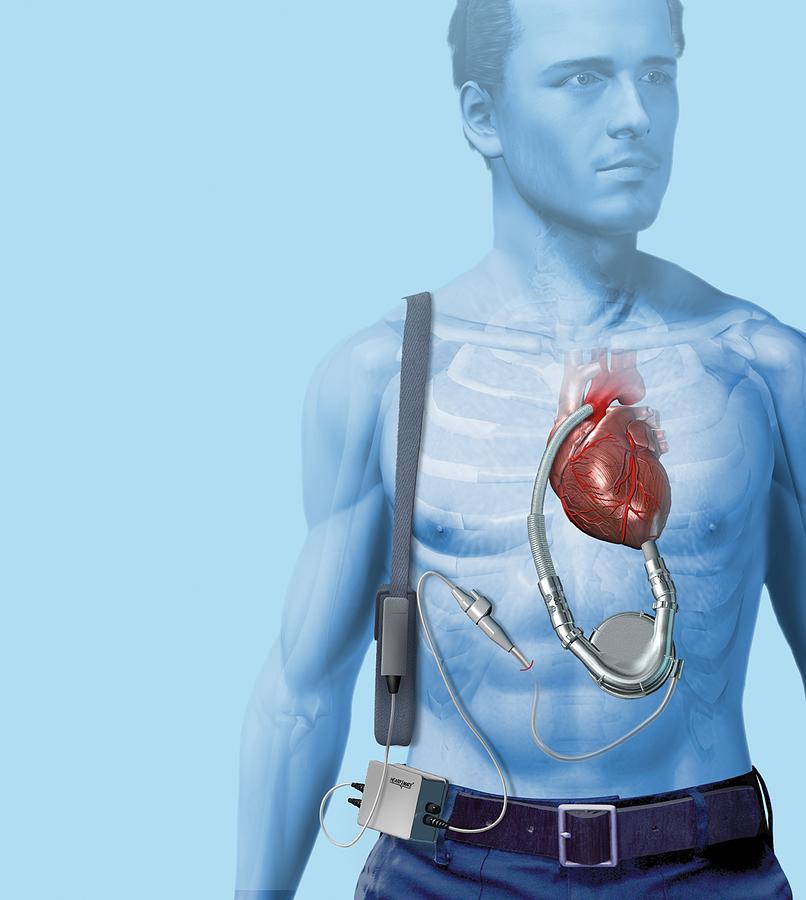 И. Шумакова, академик РАН Сергей Готье: «Любой искусственный насос проигрывает, так как не имеет возможности самообновляться, как это делает биологическая ткань. Почему у нас сердце работает всю жизнь? Потому что происходит смена клеточного состава и есть постоянный приток кислорода. Сердце работает настолько гемодинамически идеально, что не возникает ни турбуленции, ни тромбоза, если конечно, речь идет о здоровом сердце. Оно ускоряется, если мы побежим, и замедляет пульсацию, когда мы останавливаемся. Для того чтобы искусственный насос работал в таком режиме, он должен управляться микрокомпьютером. Получается, что нужно создать очень высокотехнологичное устройство. А это очень дорого! Пока оптимальным решением и по цене, и по эффективности работы является пересадка донорского сердца.»
И. Шумакова, академик РАН Сергей Готье: «Любой искусственный насос проигрывает, так как не имеет возможности самообновляться, как это делает биологическая ткань. Почему у нас сердце работает всю жизнь? Потому что происходит смена клеточного состава и есть постоянный приток кислорода. Сердце работает настолько гемодинамически идеально, что не возникает ни турбуленции, ни тромбоза, если конечно, речь идет о здоровом сердце. Оно ускоряется, если мы побежим, и замедляет пульсацию, когда мы останавливаемся. Для того чтобы искусственный насос работал в таком режиме, он должен управляться микрокомпьютером. Получается, что нужно создать очень высокотехнологичное устройство. А это очень дорого! Пока оптимальным решением и по цене, и по эффективности работы является пересадка донорского сердца.»
Тем не менее, как считает академик Сергей Готье, разработки искусственных сердец нужно непременно продолжать, поскольку, получив идеальное искусственное сердце, человек избавится от тяжести иммуносупрессии — отторжения чужеродной ткани, которая происходит при трансплантации. На данный момент биологические сердца пока незаменимы, но искусственные образцы постепенно совершенствуются и завоевывают признание врачей.
На данный момент биологические сердца пока незаменимы, но искусственные образцы постепенно совершенствуются и завоевывают признание врачей.
© Фото : Зеленоградский инновационно-технологический центрАВК-Н «Спутник»
© Фото : Зеленоградский инновационно-технологический центр
Комментирует Александр Чернявский: «Когда мы делали обзор медицинской литературы 10 лет назад, то искусственные сердца очень сильно проигрывали. А вот сейчас трехлетняя выживаемость и после трансплантации донорского сердца, и после имплантации искусственного примерно равная. Пока, конечно, мы имеем много осложнений для центральной нервной системы при постановке искусственного сердца, но их количество постепенно уменьшается. Я думаю, в обозримом будущем возможно можно будет надолго прогнозировать человеческую жизнь с искусственным сердцем.»
Первое в мире настоящее искусственное сердце теперь бьется внутри 75-летнего пациента | Инновация
Искусственное сердце Carmat оснащено датчиками для контроля и регулирования кровотока в зависимости от потребностей организма.
Кармат
75-летнему французу только что подарили жизнь, когда команда хирургов успешно завершила трансплантацию революционного искусственного сердца.
Сообщается, что пациент, имя которого пока не называется, выздоравливает в Европейском госпитале Жоржа Помпиду в Париже, где в прошлую среду была проведена 10-часовая операция. В отличие от аналогичных устройств, используемых для поддержания жизни пациентов до тех пор, пока не будет найден донор, ожидается, что сердце «Carmat» будет работать непрерывно в течение пяти лет, позволяя реципиенту вернуться к нормальному образу жизни и, возможно, даже позволяя человеку вернуться к работе. .
«Мы уже видели устройства этого типа, но они имели относительно низкую автономность», — сказал репортерам Ален Карпентье, изобретатель и хирург, согласно The Telegraph . «Это сердце позволит больше двигаться и меньше сворачиваться. За исследованием, которое начинается, очень внимательно следят в медицинской сфере».
Были проведены тысячи имплантаций сердца, но Карпентье говорит, что разработанный им вариант был первым, полностью имитирующим саморегулирующиеся сокращения настоящего сердца. Внутри двухфунтового механического органа находится сложная система датчиков и микропроцессоров, которая отслеживает внутренние изменения в организме и при необходимости изменяет поток крови. Он ускоряет или замедляет кровоток в зависимости от активности человека. «Большинство других искусственных сердец, напротив, бьются с постоянной неизменной частотой. Это означает, что пациенты либо должны избегать чрезмерной активности, либо рискуют быстро задыхаться и истощаться», — пишет 9.0007 Гизмаг . На внешней поверхности синтетический орган частично сделан из коровьей ткани, чтобы снизить вероятность осложнений, таких как тромбы, которые часто возникают при контакте искусственных материалов с кровью. Пациенты, которым пересаживают искусственное сердце, обычно принимают антикоагулянты, чтобы свести к минимуму такие риски.
Технология, на разработку которой ушло 25 лет, начала формироваться после того, как хирург первоначально проверил возможность разработки искусственных сердечных клапанов с использованием химически обработанных тканей животных в качестве альтернативы пластику. С тех пор он получил одобрение властей Франции, Бельгии, Польши, Словении и Саудовской Аравии на проведение испытаний на людях, которые, как ожидается, продлятся до конца 2014 года. Если все пойдет хорошо, то есть если пациенты проживут хотя бы месяц с Carmat, у Карпентье будет возможность получить одобрение регулирующих органов, чтобы сделать их доступными в Европейском союзе где-то в начале 2015 года.
В конечном счете, лакмусовая бумажка зависит от того, прослужат ли насосы искусственного сердца больше нескольких лет. Барни Кларк, первый в мире пациент с имплантированным сердцем, прожил всего 112 дней после важной процедуры в 1982 году, в ходе которой его отказавшее сердце было заменено искусственным сердцем Jarvik-7. Полное искусственное сердце SynCardia, которое остается единственным вариантом замены сердца, одобренным FDA, сделало его таким, что пациенты живут намного дольше, хотя им придется приспосабливаться к бремени «носить с собой компрессор и иметь воздушные шланги, входящие в систему». и из груди», — говорит кардиохирург Билли Кон в CNN отчет.
Полное искусственное сердце SynCardia, которое остается единственным вариантом замены сердца, одобренным FDA, сделало его таким, что пациенты живут намного дольше, хотя им придется приспосабливаться к бремени «носить с собой компрессор и иметь воздушные шланги, входящие в систему». и из груди», — говорит кардиохирург Билли Кон в CNN отчет.
Искусственное сердце Carmat имитирует двухкамерное насосное действие настоящего человеческого сердца. Фото: Carmat[/caption]
Полукорова, полуробот Карпентье использует другой подход по сравнению с методом сжатия воздуха SynCardia, используя гидравлическую жидкость для облегчения движения крови. Подробный отчет MIT Tech Review объясняет, как работает этот механизм:
«В конструкции Carmat каждая из двух камер разделена мембраной, которая удерживает гидравлическую жидкость с одной стороны. Моторизованный насос перемещает гидравлическую жидкость в камеры и из них. «, и эта жидкость заставляет мембрану двигаться; кровь течет через другую сторону каждой мембраны.
Обращенная к крови сторона мембраны сделана из ткани, полученной из мешка, окружающего коровье сердце, чтобы сделать устройство более биосовместимым». Идея заключалась в том, чтобы разработать искусственное сердце, в котором движущиеся части, контактирующие с кровью, сделаны из ткани, [лучше подходящей] для биологической среды», — говорит Пит Янсен, главный врач Carmat».
Устройство, работающее от перезаряжаемых литий-ионных аккумуляторов и носимое снаружи, примерно в три раза тяжелее человеческого сердца, что ограничивает его совместимость с 86 процентами мужчин и 20 процентами женщин. Однако Карпентье планирует разработать меньшие версии для женщин меньшего роста.
Ожидается, что искусственное сердце Carmat будет стоить от 140 000 до 180 000 евро (или от 191 000 до 246 000 долларов США).
Рекомендуемые видео
Сердце в руке • health-in-europe.com
Джон Броски сообщает
Хирург Ален Карпантье готов удалить сердце пациента и заменить его механическим устройством, на разработку которого он потратил 15 лет.
 К 2013 году процедура будет выполнена на 50 европейских пациентах в рамках клинических испытаний, чтобы получить одобрение СЕ на первое в мире полностью имплантируемое искусственное сердце.
К 2013 году процедура будет выполнена на 50 европейских пациентах в рамках клинических испытаний, чтобы получить одобрение СЕ на первое в мире полностью имплантируемое искусственное сердце.
В этом году у 100 000 человек будет диагностирована тяжелая сердечная недостаточность, и они узнают, что им осталось жить около 12 месяцев, поскольку их сердце теряет способность перекачивать кровь.
Один из 10 таких пациентов получит трансплантацию сердца, а некоторые будут подключены к вспомогательному желудочковому устройству (VAD) в качестве моста к трансплантации, чтобы продлить их жизнь на пару лет в надежде, что подходящее донорское сердце будет быть найденным.
Ежегодно в Европе умирает 50 000 человек с сердечной недостаточностью, у которых не остается выбора. Сердца просто не хватает, и большинство людей с тяжелой сердечной недостаточностью проигрывают гонку на время.
«Даже хорошая новость о том, что кто-то получит новое сердце, омрачена тем фактом, что кто-то умер, чтобы это сердце стало доступным», — сказал Ален Карпентье, доктор медицинских наук.
«И мы достигли пределов того, что можно сделать с VAD, что в конечном итоге является временной паллиативной помощью», — сказал он. «Я всегда был убежден, что можно сделать больше, чтобы помочь этим пациентам», — сказал он.
В июне 2010 года д-р Карпентье, парижский кардиохирург и всемирно известный изобретатель кардиологических устройств, представил поразительный прорыв в борьбе за выживание при сердечной недостаточности с первым в мире биосовместимым, полностью имплантируемым, полностью функциональным механическим сердце.
Искусственное сердце Карпентье занимает в грудной полости столько же места, сколько и человеческое сердце, которое оно заменяет.
Для питания микронасосов и непрерывной передачи данных о работе устройства под кожей проходит провод от искусственного сердца к небольшому отверстию над ухом, где он выходит из тела и спускается к плечевому ремню, в котором находится батарейный блок и передатчик данных.
Аккумулятора хватает на пять часов работы, и пациенты также могут брать с собой адаптер, когда приходят в гости к друзьям, чтобы подключиться к электрической розетке.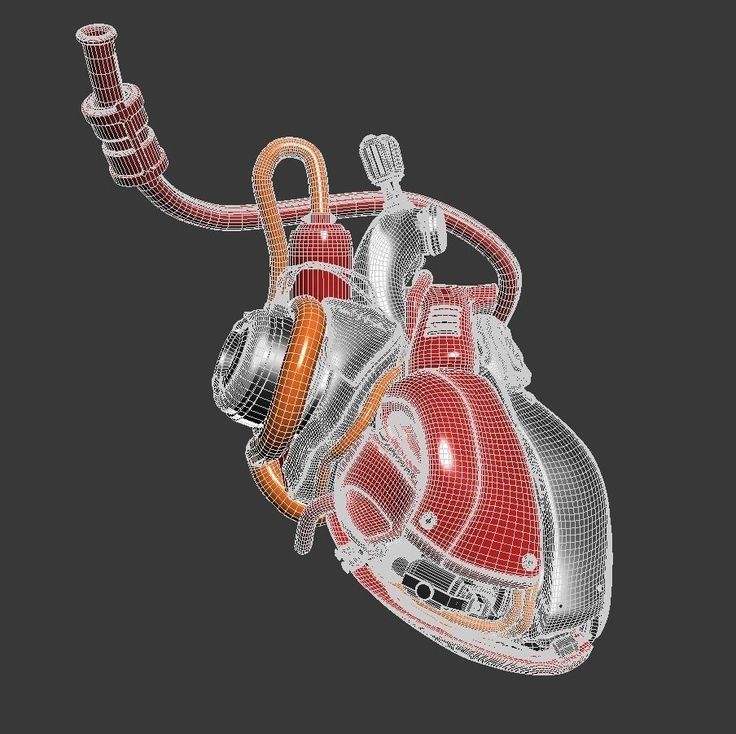
«То, что мы создали, — это не костыль, чтобы помочь пациенту в течение нескольких лет, а полностью имплантируемая замена человеческого сердца, обеспечивающая высокое качество жизни в течение пяти лет», — сказал доктор Карпентье в интервью European Hospital.
Пациенты не будут прикреплены к громоздкому насосу VAD, который передвигается на тележке, сказал он, указывая на плакат, рекламирующий его новое сердце, на котором изображен пациент, катающийся на велосипеде.
Устройство также не потребует сложного режима приема лекарств для борьбы с отторжением пересаженного сердца, сказал он, поскольку 40 компонентов сердца Карпентье используют только материалы, уже одобренные для биосовместимости.
В июле Carmat SAS, компания, созданная для переноса технологии Карпентье из лаборатории на коммерческий рынок, запустила публичное размещение акций, которое превзошло ожидания аналитиков и привлекло более 18 миллионов евро.
Carmat заявила, что планирует использовать новый капитал для завершения доклинических испытаний устройства и финансирования производства до 40 сердец.
Первая имплантация человеку запланирована на конец 2011 г., а к 2013 г. более 50 пациентов во Франции, Германии и Италии получат искусственное сердце в рамках программы доклинических испытаний, которая, как надеется Carmat, привести к маркировке CE к концу этого года.
Первое международное признание Карпентье получил в 1960-х годах, когда он использовал клапаны из свиной ткани, установленные в металлические каркасы с тефлоновым покрытием, для решения проблемы образования тромбов в искусственных клапанах сердца.
Успех клапана привел к сотрудничеству с американским изобретателем Лоуэллом Эдвардсом над серией клапанов и устройств, которые сегодня продолжают оставаться эталоном в кардиохирургии и лежат в основе коммерческого успеха Edwards Lifesciences.
Постоянное совершенствование Карпентье протезов митрального и аортального клапанов было отмечено в 2007 году престижной премией Ласкера, которой была отмечена его работа за то, что она продлила и улучшила жизнь миллионов пациентов с сердечными заболеваниями.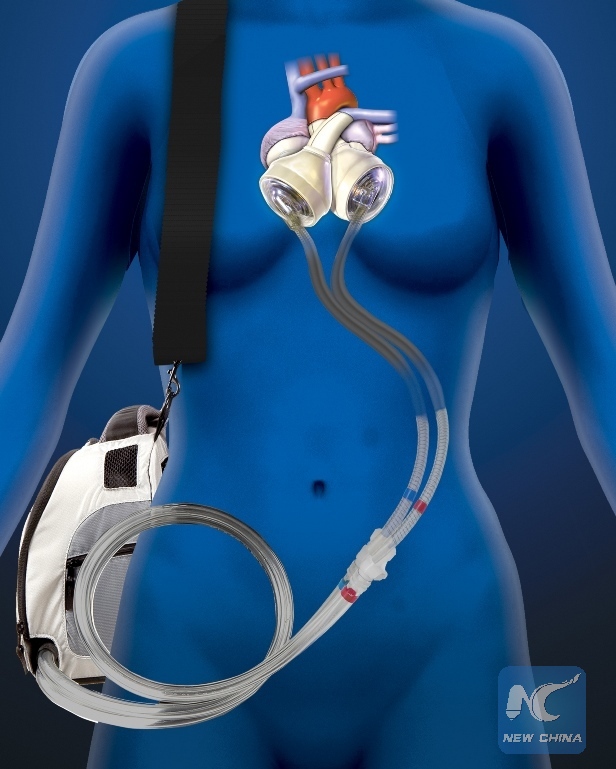 За последние 20 лет Нобелевскую премию получили 28 лауреатов Ласкера.
За последние 20 лет Нобелевскую премию получили 28 лауреатов Ласкера.
Работая в госпитале Жоржа Помпиду в Париже, Карпантье спас жизни нескольких выдающихся людей, которые также оказались друзьями и ключевыми клиентами французского миллиардера Жана-Люка Лагардера.
Основатель Европейской аэрокосмической и оборонной компании (EADS) Лагардер был заинтригован решимостью Карпентье создать искусственное сердце и оказал ему безоговорочную поддержку, пригласив Карпентье изучить свои идеи на специальном семинаре под Парижем, расположенном среди исследовательских лабораторий для спутников. и зенитные ракеты.
К 1993 году Карпентье получил карт-бланш на разработку своего механического сердца, и следующие 15 лет и более 15 миллионов евро он потратил на разработку пористых мембран EADS, определение динамики кровотока и постоянное снижение как веса, так и потребляемой мощности для Устройство.
Дальнейшие задачи включали в себя независимую работу двух желудочков с отдельными потоками выброса, изобретение нового класса датчиков для регулирования кровотока и давления в зависимости от уровня физической нагрузки пациента, а также снижение выработки тепла устройством.
Патрик Куломбье, сегодня главный операционный директор недавно созданного Carmat, был назначен на проект сердца EADS в 2001 году. , саморегулирующийся и где нет возможности вмешательства после запуска блока», — сказал он.
«То, что начиналось как медицинская идея, быстро вошло в область электроники, материалов и механики, с которой я знаком», — сказал Куломбье, который ранее руководил проектами французского реактивного истребителя Rafale, ракетных систем и космического корабля «Гермес».
Главным исполнительным директором Carmat является Марчелло Конвити, бывший вице-президент по стратегии и развитию нового бизнеса в компании Edwards Lifesciences, ведущем поставщике сердечных клапанов.
В совет директоров вошли два высших руководителя сердечно-сосудистой отрасли: генеральный директор Sorin Андре-Мишель Баллестер и бывший вице-президент Medtronic по управлению сердечным ритмом Питер Штайнманн.
Если клинические данные подтвердят амбиции Carmat, биосинтетическое искусственное сердце может создать то, что генеральный директор Conviti оценивает как рыночный потенциал замены сердца в 16 миллиардов долларов, исходя из глобальной популяции пациентов в 100 000 человек с устройствами по консервативной цене 160 000 долларов.
31.08.2010
Еще по теме:
- сердечно-сосудистые заболевания (629)
- медицинская техника (1351)
- трансплантации (128)
Read all latest stories
Clinical Chemistry
Alsachim – Dosimyco immunosupressant reagent kit (RUO)
Alsachim, a Shimadzu Group Company
Clinical Chemistry
Alsachim – Dosinaco anticoagulant reagent kit (RUO)
Alsachim, a Shimadzu Группа компаний
Single Plane
Canon – Alphenix Core
Canon Medical Systems Europe B.V.
Информационные технологии
CliniSys – Лаборатория анатомической патологии
CliniSys | MIPS Deutschland GmbH
LIS / промежуточное ПО / POCT
CliniSys — Клиническая лаборатория
CliniSys | MIPS Deutschland GmbH
LIS / промежуточное программное обеспечение / POCT
CliniSys — генетическая лаборатория
CliniSys | MIPS Deutschland GmbH
Первая полностью автономная биогибридная рыба, созданная из клеток сердечной мышцы человека
Исследователи Гарвардского университета в сотрудничестве с коллегами из Университета Эмори разработали первую полностью автономную биогибридную рыбу из клеток сердечной мышцы, полученных из стволовых клеток человека. Искусственная рыба плавает, воссоздавая мышечные сокращения работающего сердца, что приближает исследователей на один шаг к разработке более сложного искусственного мышечного насоса и предоставляет платформу для изучения сердечных заболеваний, таких как аритмия.
Искусственная рыба плавает, воссоздавая мышечные сокращения работающего сердца, что приближает исследователей на один шаг к разработке более сложного искусственного мышечного насоса и предоставляет платформу для изучения сердечных заболеваний, таких как аритмия.
«Наша конечная цель — построить искусственное сердце, чтобы заменить уродливое сердце у ребенка», — сказал Кит Паркер, профессор биоинженерии и прикладной физики семьи Тарр в Гарвардской школе инженерии и инженерии имени Джона А. Полсона. прикладных наук (SEAS) и старший автор статьи. «Большая часть работы по созданию сердечной ткани или сердец, включая некоторую работу, которую мы проделали, сосредоточена на воспроизведении анатомических особенностей или воспроизведении простого биения сердца в инженерных тканях. Но здесь мы черпаем вдохновение в дизайне из биофизики. сердца, что труднее сделать.Теперь, вместо того, чтобы использовать изображения сердца в качестве плана, мы определяем ключевые биофизические принципы, которые заставляют сердце работать, используя их в качестве критериев проектирования и воспроизводя их в системе, живом, плавающая рыба, где гораздо легче увидеть, успешны ли мы».
Биогибридная рыба, разработанная командой, основана на предыдущих исследованиях группы биофизики болезни Паркера. В 2012 году лаборатория использовала клетки сердечной мышцы крысы для создания биогибридного насоса, похожего на медузу, а в 2016 году исследователи разработали плавающего искусственного ската, также из клеток сердечной мышцы крысы.
В рамках этого исследования команда создала первое автономное биогибридное устройство, изготовленное из кардиомиоцитов, полученных из стволовых клеток человека. Это устройство было вдохновлено формой и движением рыбки данио. В отличие от предыдущих устройств, биогибридная рыбка данио имеет два слоя мышечных клеток, по одному с каждой стороны хвостового плавника. Когда одна сторона сжимается, другая растягивается. Это растяжение запускает открытие механочувствительного белкового канала, который вызывает сокращение, которое запускает растяжение и так далее и тому подобное, что приводит к замкнутой системе, которая может продвигать рыбу более 100 дней.
«Используя сердечную механоэлектрическую передачу сигналов между двумя слоями мышц, мы воссоздали цикл, в котором каждое сокращение происходит автоматически в ответ на растяжение противоположной стороны», — сказал Кил Йонг Ли, научный сотрудник SEAS и соавтор. первый автор исследования. «Результаты подчеркивают роль механизмов обратной связи в мышечных насосах, таких как сердце».
Исследователи также разработали автономный узел кардиостимуляции, похожий на кардиостимулятор, который контролирует частоту и ритм этих спонтанных сокращений. Вместе два слоя мышц и автономный узел стимуляции позволяли генерировать непрерывные, спонтанные и скоординированные движения плавников вперед и назад.
«Благодаря двум внутренним механизмам стимуляции наша рыба может жить дольше, двигаться быстрее и плавать эффективнее, чем в предыдущей работе», — сказал Сунг-Джин Пак, бывший научный сотрудник группы биофизики болезней в SEAS и соавтор. исследования. «Это новое исследование представляет собой модель для изучения механоэлектрической передачи сигналов в качестве терапевтической цели управления сердечным ритмом и для понимания патофизиологии дисфункций синоатриального узла и сердечной аритмии».
Парк в настоящее время является доцентом кафедры биомедицинской инженерии Коултера в Технологическом институте Джорджии и Медицинской школе Университета Эмори.
В отличие от рыбы в вашем холодильнике, эта биогибридная рыба улучшается с возрастом. Амплитуда мышечных сокращений, максимальная скорость плавания и координация мышц увеличивались в течение первого месяца по мере созревания клеток кардиомиоцитов. В конце концов, биогибридная рыба достигла скорости и эффективности плавания, подобных рыбкам данио в дикой природе.
Далее команда планирует создать еще более сложные биогибридные устройства из клеток человеческого сердца.
«Я могу сделать модель сердца из пластилина Play-Doh, но это не значит, что я могу сделать сердце», — сказал Паркер. «Вы можете выращивать несколько случайных опухолевых клеток в чашке, пока они не свернутся в пульсирующий комок, и назовите его сердечным органоидом. Ни одна из этих попыток не собирается по замыслу воспроизводить физику системы, которая за всю вашу жизнь бьется более миллиарда раз, одновременно перестраивая свои ячейки на лету.



 Обращенная к крови сторона мембраны сделана из ткани, полученной из мешка, окружающего коровье сердце, чтобы сделать устройство более биосовместимым». Идея заключалась в том, чтобы разработать искусственное сердце, в котором движущиеся части, контактирующие с кровью, сделаны из ткани, [лучше подходящей] для биологической среды», — говорит Пит Янсен, главный врач Carmat».
Обращенная к крови сторона мембраны сделана из ткани, полученной из мешка, окружающего коровье сердце, чтобы сделать устройство более биосовместимым». Идея заключалась в том, чтобы разработать искусственное сердце, в котором движущиеся части, контактирующие с кровью, сделаны из ткани, [лучше подходящей] для биологической среды», — говорит Пит Янсен, главный врач Carmat».