Содержание
Бионический глаз — что это такое, цена операции
Бионический глаз представляет собой особое устройство, которое помогает слепым пациентам в некоторой степени компенсировать их инвалидность. Принцип работы этого аппарата основан на имплантации искусственной сетчатки в поврежденное глазное яблоко, что позволяет активизировать работу сохранившихся нейрорецепторов.
Причинами слепоты могут стать различные заболевания и травмы. У пожилых людей нередко имеются дегенеративные изменения сетчатки, что сопровождается атрофией рецепторного аппарата. После того, как фоторецепторы (палочки и колбочки) полностью перестают реагировать на световое излучение, человек становится слепым. При этом нейроны сетчатки и оптического нерва сохраняют работоспособность. За счет этого врачи пытаются восстановить хотя бы некоторые элементы зрения.
Скотома также нередко является причиной отсутствия зрения. Это пятно возникает в результате поражения волокон зрительного нерва или повышенного внутриглазного давления. Скотомы располагаются в пределах поля зрения и значительно ослабляют его.
Скотомы располагаются в пределах поля зрения и значительно ослабляют его.
Как работает бионический глаз
Бионический глаз представлен полимерной матрицей, в которой имеются светодиоды. Она может фиксировать даже слабые электрические импульсы, а затем передавать их на нервные окончания. Сигналы, которые преобразуются в электрическую форму, активизируют сохранившиеся нейроны сетчатки и оптического нерва. Помимо полимерной матрицы, можно использовать альтернативные устройства (инфракрасный датчик, специальные очки или видеокамеру). Все эти аппараты могут активизировать работу центрального и периферического зрения.
Видеокамера, которая встраивается в очки, записывает картинку, а полученные данные отправляет в конвертор. Здесь сигнал преобразуется и попадает на фотосенсор, который вживлен в сетчатку глазного яблока. Отсюда электрические импульсы уже проникают в зрительные центры мозга человека через волокна оптического нерва.
Параметры восприятия изображения
Устройство бионического глаза за это время претерпело значительные изменения. Ранние модели аппарата транслировали картинку с видеокамеры сразу в глаз пациента. Для фиксации изображения применялся фотодатчик и матрица (100 пикселов). Далее информация по оптическому нерву поступала в мозг. Иногда ха счет несинхронной работы возникала несовместимость восприятия глаза и камеры.
Ранние модели аппарата транслировали картинку с видеокамеры сразу в глаз пациента. Для фиксации изображения применялся фотодатчик и матрица (100 пикселов). Далее информация по оптическому нерву поступала в мозг. Иногда ха счет несинхронной работы возникала несовместимость восприятия глаза и камеры.
В более современных моделях бионического глаза видеоинформация сначала поступала в портативный компьютер. Здесь оно преобразовывалось в инфракрасные импульсы (не менее нескольких тысяч). Отраженные от стекла очков, эти импульсы попадали через хрусталик глаза на фотосенсоры, расположенные в сетчатке. Воздействие инфракрасных лучей сходно с обычными лучами, что позволяет сформировать у пациента восприятие пространства.
Комменатрий нашего специалиста
Операции в России — возможность и стоимость
История применения бионического глаза
У пациенты из Калифорнии был диагностирован пигментный ретинит в молодом возрасте. Через 30 лет после этого она ослепла на один глаз. второй глаз был способен в небольшой степени реагировать на свет. В 2004 году ей был установлен бионический глаз, состоящий из матрицы с 16 электродами. После этого пациентка получила возможность видеть крупные объекты, очертания людей, освещение. После этого бионический глаз стали имплантировать и другим людям старше 50 лет.
Через 30 лет после этого она ослепла на один глаз. второй глаз был способен в небольшой степени реагировать на свет. В 2004 году ей был установлен бионический глаз, состоящий из матрицы с 16 электродами. После этого пациентка получила возможность видеть крупные объекты, очертания людей, освещение. После этого бионический глаз стали имплантировать и другим людям старше 50 лет.
В одном исследовании бионический глаз был вживлен 33 пациентам с дистрофией сетчатки. В результате они смогли различать контуры предметов в комнате, а некоторые стали определять графические символы. Однако радужным прогнозам десятилетней давности относительно перспектив бионического глаза не суждено было сбыться.
Современный этап развития бионического глаза
Биомедицинские технологии совершенствуются каждый год. В настоящее время стандартная матрица для бионического зрения содержит 500 фотоэлементов (в сравнении с 16 фотоэлементами в первых моделях). При этом информация передается в головной мозг через миллион нервных окончаний.
Известная системы бионического глаза Argus II (американского производителя Second Sight) состоит из импланта сетчатки и маленькой видеокамеры, которая встроена в очки. В камере есть фиксирующий элемент, передающий информацию на процессор. Далее по беспроводной сети информация поступает к импланту. Последний посредством электродов стимулирует активные клетки сетчатки и передает информацию на волокна оптического нерва.
Пациенты, которым был имплантирован Argus II, могут уверенно различать линии. Со временем качество зрения возрастало. Стоимость устройства составляет 150 тысяч фунтов стерлингов, но инженеры продолжают работу, направленную на усовершенствование бионического глаза.
В России за всё время было имплантировано всего 2 устройства (в 2017 году), во всём мире — более 500.
Цена операции
Стоимость устройства Аргус 2 соствляет порядка 150 000 долларов. Дополнительно оплачивается операция по имплантации и обучение использованию устройства.
Производитель «бионических глаз» пообещал не прекращать поддержку паци.
 .. » Медвестник
.. » Медвестник
Американская Second Sight прекратила развитие сегмента ретинальных имплантов Argus, так называемых бионических глаз. «МВ» выяснил, что будет с людьми, которым уже установили систему, и с чем связан уход технологии с рынка.
Компания Second Sight больше не будет развивать направление ретинального протезирования. Система Argus II частично вернула зрение двум российским пациентам с пигментным ретинитом, еще три человека ожидали установки аппарата. В письме АНО «Лаборатория Сенсор-Тех», которая занималась отбором пациентов для проведения операции, Second Sight сообщила, что новым приоритетом компании станет производство кортикальных имплантов.
|
Система Argus – имплант, позволяющий частично вернуть зрение пациентам. Принцип работы аппарата основан на установке на сетчатку слепого человека миниатюрной матрицы электродов, с помощью которых происходит активация сохранившихся нейронов.
В марте 2011 года версия системы Argus II была одобрена для клинического и коммерческого использования в Евросоюзе.
|
Argus в России
В 2017 году Argus II имплантировали двум российским пациентам с пигментным ретинитом. Операции проходили в Национальном медицинском исследовательском центре ФМБА России под руководством эксперта Second Sight Пауло Станга и российского офтальмохирурга Христо Тахчиди.
Пациенты были отобраны по результатам всероссийского скрининга, организованного дочерней компанией фонда поддержки слепоглухих «Со-единение» АНО «Лаборатория Сенсор-Тех». Всего диагностику прошли 48 больных, пятеро из них были одобрены для проведения ретинальной имплантации, пояснили «МВ» в компании.
В письме «Сенсор-Теху» американский производитель сообщил, что прекращает производство ретинальных имплантов Argus, рассказал руководитель медицинских проектов Лаборатории «Сенсор-Тех» Андрей Демчинский. По его словам, Second Sight пообещали, что «постараются и дальше поддерживать пользователей».
По его словам, Second Sight пообещали, что «постараются и дальше поддерживать пользователей».
«В России мы продолжим поддерживать пациентов, как и делали это ранее. С точки зрения медицинской составляющей все точно будет хорошо. В рамках программы был отобран доктор, который отвечает за наших пациентов. Каждые полгода-год в зависимости от наличия жалоб они проходят контрольные обследования», – рассказал Демчинский.
Техобслуживание
Сегодня нет уверенности, что Second Sight будет осуществлять техподдержку систем, установленных российским пациентам. «МВ» направил запрос американской компании с просьбой уточнить, продолжит ли она обслуживание систем Argus II и смогут ли пациенты заменить системы, вышедшие из строя.
Базовую техподдержку российские специалисты смогут проводить и без привлечения американских коллег, обнадеживает Демчинский. В частности, у компании-дистрибьютора с момента закупки систем сохранилось все необходимое настроечное оборудование, с помощью которого можно проводить текущее обслуживание Argus II.
Нежелательные явления
В период с 2007 по 2019 год разработчики наблюдали 30 пациентов с имплантированной системой Argus II в рамках пострегистрационных исследований. За это время было выявлено 26 значимых нежелательных реакций и 152 не значимые НР. Из числа значимых у пациентов чаще всего возникала эрозия конъюнктивы 30% (у 9 из 30 участников), в 17% случаев (5 из 30) наблюдалась гипотония, в 13% случаев (4 из 30) больные сталкивались с расхождением краев конъюнктивального разреза.
Две системы за время наблюдения вышли из строя, в обоих случаях имплант терял связь с камерой, установленной в специальных очках.
Что будет с остальными пациентами
Second Sight приостановила производство ретинальных имплантов Argus еще до пандемии коронавируса. Тогда компания решила развивать более перспективное направление – кортикальные или нейроимпланты. В отличие от Argus II, которые имплантируются пациенту в глазное яблоко, нейроимплант устанавливается в мозг. Аппарат стимулирует зрительную кору слабыми токами, формируя образы предметов, которые фиксирует камера, размещенная в специальных очках.
«Для пациента эффект от мозгового импланта такой же, как от глазного. Разница в том, что ретинальный имплант может помочь ограниченному числу людей с конкретной группой заболеваний (в России Argus II устанавливался только при пигментном ретините. – Прим. ред.), а нейроимплант способен помочь миллионам слепых. То есть, Second Sight отказались от Argus II в основном из-за коммерческих мотивов, сам имплант был полезен для пациентов и помогал частично вернуть зрение», – рассказал Демчинский.
По его словам, систему Argus пациенты, отобранные по результатам федерального скрининга и ожидавшие имплантации, уже не получат. Но у «Сенсор-Тех» уже есть собственная разработка нейроимпланта ELVIS. В конце января технология перешла на последний этап доклинических испытаний – тестирование на обезьянах. Разработчики ожидают, что пройдут полный цикл исследований до 2024 года.
Технология имплантации бионического глаза | Медицинский центр Тафтса
Технология бионического глаза
Кристин Стивс уже четыре года как полностью ослепла. До не давнего времени.
До не давнего времени.
В июне 2017 года Медицинский центр Тафтса стал первой и единственной больницей в Новой Англии, предложившей имплантацию Argus II или «бионического глаза», который может помочь пациентам, страдающим пигментным ретинитом, снова увидеть свет.
Пигментный ретинит — это редкое, часто генетическое заболевание, которое повреждает сетчатку и в конечном итоге приводит к слепоте. Перед слепотой это может привести к потере периферического зрения и проблемам со зрением в ночное время. Хотя это состояние встречается редко, любая форма потери зрения является пугающей мыслью, и эксперты из Отделения офтальмологии Медицинского центра Тафтса / Глазного центра Новой Англии в Бостоне всегда ищут новые способы отсрочить или избежать.
Под руководством специалистов по сетчатке, доктора Мишель Лян и доктора Андре Уиткин, Медицинский центр Тафтс/Офтальмологический центр Новой Англии с гордостью предоставляет этот уникальный инновационный вариант для пациентов с пигментным ретинитом от тяжелой до глубокой степени. Пожалуйста, прочтите ниже дополнительную информацию об устройстве, процедуре и критериях, чтобы узнать, имеете ли вы право на это устройство.
Пожалуйста, прочтите ниже дополнительную информацию об устройстве, процедуре и критериях, чтобы узнать, имеете ли вы право на это устройство.
Имплантируемая технология
Система протезов сетчатки Argus II (Argus II), созданная компанией Second Sight, представляет собой электродный имплантат, который может помочь людям, страдающим пигментным ретинитом, снова воспринимать свет. С помощью специальной пары очков и электронных данных электроды на имплантате стимулируют клетки сетчатки и передают визуальную информацию в мозг. Хотя он не восстанавливает нормальное зрение, он помогает полностью слепым людям воспринимать свет и его отражения.
О процедуре
Если вы являетесь кандидатом на эту процедуру, дальнейшее обследование в офисе и обсуждение с нашей хирургической бригадой помогут вам решить, подходит ли вам этот вариант.
Во время операции под глазные мышцы наиболее сильно пораженного глаза подворачивают повязку, делают надрез в белочной части глаза и электрод размещают поверх сетчатки.
После начального периода послеоперационного заживления полная команда наших офтальмологов оценит и активирует устройство. После первоначальной активации несколько посещений специалиста по реабилитации и слабовидящих позволят вам узнать, как использовать устройство наиболее эффективно.
Вы кандидат на имплантацию бионического глаза?
Чтобы определить, являетесь ли вы кандидатом на эту процедуру, позвоните в Second Sight по телефону (800) 296-6605 для получения дополнительной информации. Затем на основе этой информации будет назначен осмотр с хирургами в Глазном центре Новой Англии.
FDA одобрило эту процедуру для пациентов с пигментным ретинитом от тяжелой до глубокой степени, которые соответствуют определенным критериям:
- Взрослые от 25 лет и старше
- Слабость или отсутствие светоощущения обоими глазами
- Предыдущая история полезной формы видения
- Афакия или артифакия
- Желание и возможность пройти рекомендуемое клиническое наблюдение после имплантации, примерку устройства и зрительную реабилитацию
Первый в мире бионический глазной имплантат
Пять слепых пациентов из Манчестера одними из первых в стране получат революционные бионические глазные имплантаты, новаторское лечение, впервые разработанное профессором Пауло Станга из Школы биологических наук.
В декабре 2016 года было объявлено, что NHS England предоставит финансирование для дальнейшего тестирования Argus II, также известного как «бионический глаз», для десяти пациентов с пигментным ретинитом (RP), наследственным заболеванием, вызывающим слепоту.
С 2017 года пять процедур будут проводиться в Королевской офтальмологической больнице Манчестера, а другая половина — в офтальмологической больнице Мурфилдс в Лондоне.
Хирурги из Манчестера и Мурфилдса вошли в историю в 2009 году, проведя первое в мире испытание бионических глазных имплантатов Argus II в RP. В 2015 году профессор Станга также установил первый в мире бионический глазной имплант пациенту с возрастной дегенерацией желтого пятна (ВМД)9.0005
Профессор Пауло Станга с пациентом с бионическим глазом Китом Хейманом
Процедуры
будут проводиться в течение 2017 года, после чего пациенты будут находиться под наблюдением в течение одного года, в течение которого будет оцениваться, насколько имплантаты улучшают их повседневную жизнь.
Профессор Станга говорит: «Я рад, что наше новаторское исследование представило доказательства, подтверждающие решение NHS England впервые профинансировать бионический глаз для пациентов».
«Наша работа также может улучшить жизнь тысяч других пациентов с более распространенным заболеванием — возрастной дегенерацией желтого пятна — Манчестер в настоящее время является единственным центром в мире, где проводятся испытания бионического глаза при ВМД», — добавил профессор. Станга.
Пациентам, использующим систему, вживляют имплантат в сетчатку глаза, а камера, установленная на очках, посылает беспроводные сигналы прямо на нервы, контролирующие зрение. Затем сигналы «декодируются» мозгом в виде вспышек света.
«Проведя полжизни во тьме, теперь я могу сказать, когда мои внуки бегут ко мне и видят мерцающие огни на елках… Эти мелочи имеют для меня большое значение.»
Кейт Хейман / пациент с имплантатом «Бионический глаз»
Дедушка пятерых детей из Ланкашира, 68-летний Кит Хейман, был одним из трех человек, которым в Манчестерской глазной больнице профессор Станга установил бионический глаз во время исследования пигментного ретинита в 2009 году после 25 лет слепоты.
Он говорит; «Проведя полжизни в темноте, я теперь могу сказать, когда мои внуки бегут ко мне и разглядывают мерцающие огоньки на елках».
«Когда я ходил в паб, я разговаривал с другом, который мог уйти, и я не мог сказать, и продолжал говорить сам с собой. Этого больше не происходит, потому что я могу сказать, когда они ушли Эти мелочи имеют для меня большое значение».
Ранее, в 2016 году, художница Люси Берскоу воплотила в жизнь новаторскую работу профессора Станги, представив уникальный арт-проект, показывающий, как впервые в истории было объединено искусственное и естественное зрение.
Созданный на территории больниц Центрального Манчестерского университета фондом NHS Foundation Trust, Ocular Bionica, изысканно нарисованный покадровый анимационный фильм, рассказывает историю 81-летнего Рэя Флинна.
Художница Люси Берскоу создает Ocular Bionica в больницах Центрального Манчестерского университета NHS Foundation Trust
У Рэя ВМД, и в июне 2015 года он перенес четырехчасовую операцию по имплантации бионического глаза.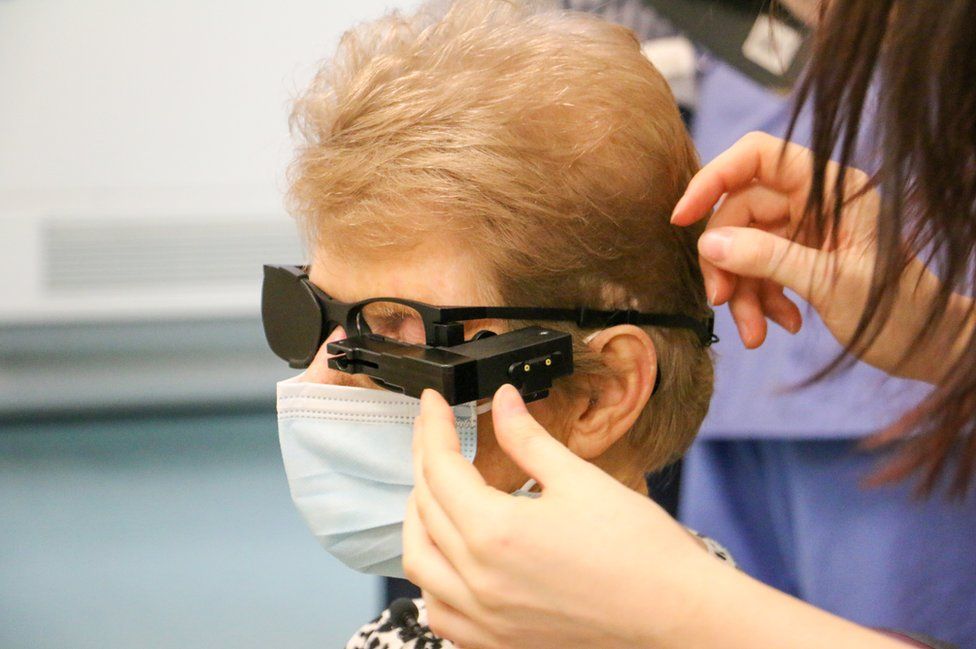

 В феврале 2013 года Argus II стал первым коммерческим визуальным протезом, который был утвержден американским Управлением по надзору за качеством продуктов питания и лекарственных средств (FDA) для использования в США. Всего в мире систему Argus установили 350 пациентам, сообщает издание IEEE Spectrum.
В феврале 2013 года Argus II стал первым коммерческим визуальным протезом, который был утвержден американским Управлением по надзору за качеством продуктов питания и лекарственных средств (FDA) для использования в США. Всего в мире систему Argus установили 350 пациентам, сообщает издание IEEE Spectrum.