3DNews Технологии и рынок IT. Новости интересности из мира хай-тек Киборги уже рядом: китайские ученые созд… Самое интересное в обзорах 21.05.2020 [19:43], Рамис Мубаракшин Исследователи из Гонконгского университета науки и технологий создали устройство, которое имитирует строение человеческого глаза. Оно так же чувствительно к свету и при этом обладает большей реакцией, чем настоящее глазное яблоко. В будущем оно может быть использовано для восстановления зрения слепых людей и в производстве человекоподобных роботов. Самой главной частью искусственного глаза является мембрана из оксида алюминия, которая покрыта крошечными датчиками из светочувствительного минерала под названием перовскит. Она выполняет ту же функцию, что и сетчатка человеческого глаза, покрытая чувствительными к свету клетками. От искусственной сетчатки идут провода толщиной от 20 до 100 микрометров, которые посылают информацию из датчиков в компьютер — прямо как светочувствительные клетки посылают данные в мозг. В то время как человеческий глаз реагирует на свет за 40-150 миллисекунд, искусственный аналог реагирует на изменения за 30-40 миллисекунд. Также созданный китайскими инженерами глаз видит мир в более высоком разрешении, потому что на его сетчатке расположено 460 миллионов световых сенсоров на квадратный сантиметр. Настоящая же сетчатка имеет только 10 миллионов светочувствительных клеток на квадратный сантиметр. Искусственный глаз хуже настоящего только в плане угла обзора — в то время как человеческий глаз обозревает 150 градусов, новое устройство видит только на 100 градусов. Тем не менее это лучше, чем показатели плоских датчиков изображения. Людей с искусственными глазами можно будет смело называть киборгами. Источник: Если вы заметили ошибку — выделите ее мышью и нажмите CTRL+ENTER. Материалы по теме Постоянный URL: https://3dnews.ru/1011543 Рубрики: Теги: ← В |
Часто задаваемые вопросы по катаракте. Отвечают специалисты МНТК
Что такое катаракта? Насколько распространено это заболевание?
Это одно из самых распространенных офтальмологических заболеваний.
 В подавляющем большинстве случаев катаракта развивается у людей пожилого возраста, однако не исключена возможность возникновения данной патологии у молодых пациентов.
В подавляющем большинстве случаев катаракта развивается у людей пожилого возраста, однако не исключена возможность возникновения данной патологии у молодых пациентов.Катаракта – помутнение хрусталика, приводящее к уменьшению прохождения лучей света в глаз и снижению остроты зрения.
По сути, хрусталик – прозрачная линза, основная задача которой проводить свет, а также преломлять его таким образом, чтобы изображение на сетчатке было четким. Однако с возрастом, под воздействием естественных механизмов старения, он становится все менее эластичным и начинает мутнеть. Изменение прозрачности хрусталика препятствует проникновению лучей света внутрь глаза и зрение человека ухудшается. Интенсивность этих процессов различная – от нескольких месяцев до десятков лет.
Почему возникает катаракта?
- Причины возникновения катаракты различны: это может быть нарушение питания тканей глаза, связанное с возрастом, лучевое воздействие, диабет, травма, некоторые заболевания глаз (например, глаукома, близорукость высокой степени), воспалительные аутоиммунные заболевания или наследственные особенности организма.
 Также большое влияние на развитие катаракты оказывает стресс.
Также большое влияние на развитие катаракты оказывает стресс.
Какие основные симптомы катаракты?
- Снижение зрения при чтении, постепенное увеличение дальнозоркости часто являются первыми признаками развития катаракты. В дальнейшем краски постепенно теряют контрастность, появляется туман. Постепенно эти явления усиливаются, вплоть до снижения зрения до уровня светоощущения. То есть человек практически слепнет.
Катаракта поражает сразу оба глаза или один из них?
- Обычно катаракта развивается индивидуально на каждом глазу. При классическом варианте развития заболевания в результате процессов старения катаракта может развиваться симметрично на обоих глазах, при этом на одном из них она, как правило, более выражена.
Есть ли возможность обойтись без оперативного вмешательства при о катаракте?
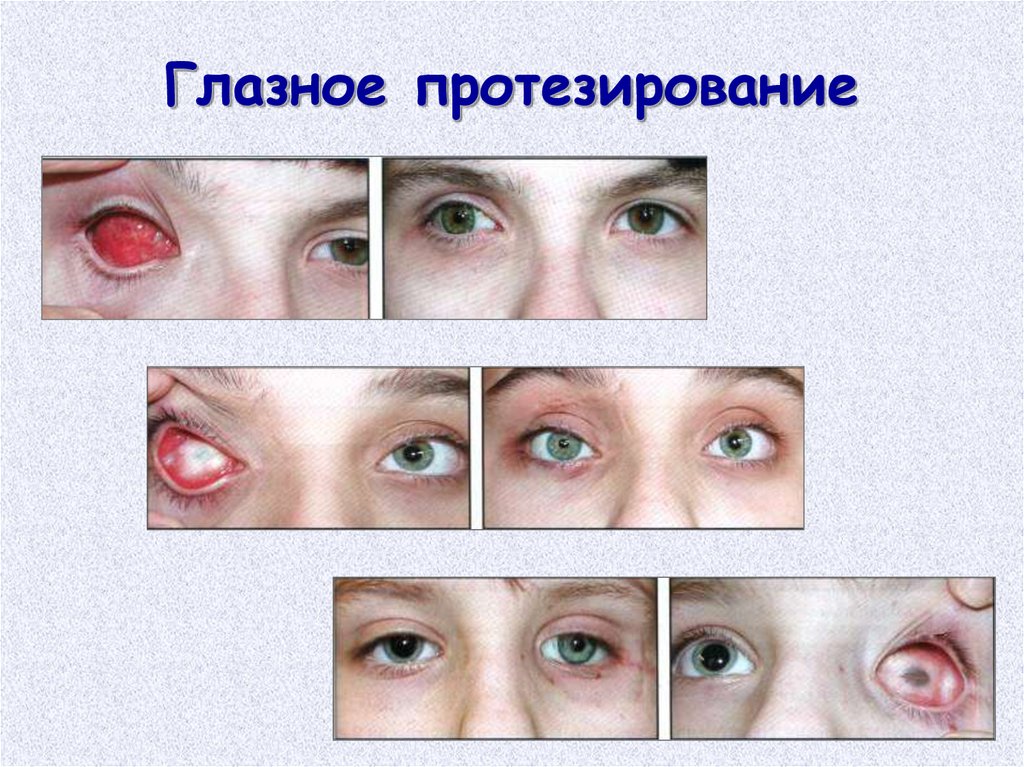
На сегодняшний день единственной возможностью устранения патологии является микрохирургическая операция, заключающаяся в удалении помутневшего хрусталика глаза с заменой его на искусственный хрусталик, или, говоря «медицинским языком», интраокулярную линзу.
 По своим оптическим свойствам интраокулярная линза сходна с естественным хрусталиком. Она очень надежна и может простоять в глазу всю жизнь.
По своим оптическим свойствам интраокулярная линза сходна с естественным хрусталиком. Она очень надежна и может простоять в глазу всю жизнь.Изменения в хрусталике носят необратимый характер, и никакие капли, специальные очки, диета или упражнения не могут «заставить» его вновь стать прозрачным. Существует распространенное мнение о том, что витаминные капли способствуют торможению процесса дальнейшего развития катаракты. Однако это утверждение не подкрепляется ни одним серьезным исследованием. Так что с уверенностью сказать, что это действительно так, нельзя.
Катаракта не должна созреть?
Это известная точка зрения, но она является несколько устаревшей. Ее возникновение связано с тем, что раньше хрусталик удаляли целиком. Для этого требовалось сделать больший разрез, и число послеоперационных осложнений было гораздо выше, чем сейчас. То есть пациенту нечего было терять – глаз уже не видел, что относительно снижало риск операции.

Современная хирургия катаракты выполняется методом ультразвуковой факоэмульсификации с применением фемтосекундного лазера. Данная технология позволяет удалять помутневший хрусталик через микроскопический операционный доступ, что существенно снижает риск осложнений. Поэтому операцию можно проводить на любом этапе развития катаракты, даже при сохраняющемся относительно высоком зрении. Более того, иногда удаление хрусталика бывает необходимым в случае, если он становится слишком толстым для глаза, перекрывает пути оттока, что может способствовать развитию глаукомы, периодическому повышению внутриглазного давления с повреждением зрительного нерва и по ряду других показаний.
Сегодня на рынке представлены разные модели искусственных хрусталиков. Какой из них лучше выбрать — европейского или американского производства? Чем они вообще отличаются друг от друга?
Существует много моделей интраокулярных линз. Некоторые современные модели искусственных хрусталиков позволяют корректировать и сопутствующие патологии, к примеру, роговичный астигматизм.

В 90% случаев в клинической практике используются стандартные искусственные хрусталики, произведенные в разных странах мира: США, Германии. Швейцарии, Бельгии, России и др. Необходимо помнить, что ни один искусственный хрусталик не выходит на рынок без проведения тщательных исследований: должно быть сделано определенное число операций, пройдена процедура сертификации, включающей аттестацию материала, модели и т.д. Это необходимо, чтобы удостоверится, что данный продукт обладает всеми необходимыми характеристиками, стандартизирован и безопасен в применении. Иными словами, если он попал на рынок, то это уже является гарантией его качества.Но какой именно тип линзы более подходит для глаза – решает хирург. Оптическая сила искусственного хрусталика подбирается индивидуально для каждого больного и зависит от анатомических и оптических особенностей глаза.В очень редких случаях, при тяжелой сопутствующей патологии глаза врач может даже принять решение о нецелесообразности имплантации интраокулярной линзы.

Кто оплачивает покупку искусственного хрусталика?
Этот вопрос в каждом конкретном медицинском учреждении решается по-разному. Существуют государственные программы – федеральные и региональные квоты, под которые попадают некоторые заболевания. В основном это серьезные сочетанные патологии, такие как отслойка сетчатки, тяжелые травмы глаза и т.д., в числе которых может быть и катаракта.
Покупку искусственного хрусталика также может оплатить медицинская страховая компания в рамках договоров, заключенных с медицинскими учреждениями. Существуют разные варианты оплаты медицинской услуги – полная или частичная, в рамках ОМС или ДМС и т.д. Таким образом, существуют разные формы финансирования и поддержки со стороны различных организаций. И когда пациент приходит в медицинское учреждение, ему обязательно разъяснят порядок оказания той или иной медицинской услуги в соответствии с существующими стандартами.
Сколько операций по удалению катаракты в год проводится в вашем центре?
- Около 20 тыс.
 операций, и это только в Москве, не считая 10-ти филиалов, открытых в разных городах России.
операций, и это только в Москве, не считая 10-ти филиалов, открытых в разных городах России.
Есть ли противопоказания к проведению операции по удалению катаракты?
- Единственным противопоказанием к операции, учитывая универсальность сегодняшних технологий и мастерство хирургов, является нежелание пациента.
Какова длительность операции?
- При неосложненной катаракте — в среднем 10 минут. Однако стоит заметить, что существует очень много факторов, которые могут затруднять техническое выполнение операции и, в сложных случаях, операция может занимать до 2,5 часов.
Как проходит операция?
В период подготовки к операции примерно за две недели пациент должен сдать анализ крови (общий, свертываемость, сахар) и мочи (общий, сахар), сделать электрокардиограмму и рентгенографию грудной клетки, пройти осмотр у стоматолога, оториноларинголога и терапевта. Пациентам, наблюдающимся по поводу сахарного диабета, дополнительно необходима консультация эндокринолога.

Операцию проводят, как правило, на следующий день после поступления больного в стационар. Утром в день операции в глаз закапывают капли, расширяющие зрачок. Пациенту также могут дать легкое успокоительное, чтобы помочь расслабиться и не волноваться.
Удаление катаракты проводят под операционным микроскопом. Операция выполняется под местной анестезией. Пациент не засыпает, он находится в сознании, слышит, что ему говорит врач. Более того, иногда в ходе операции врач просит пациента посмотреть в ту или иную сторону, вверх или вниз.
Сначала хирург делает несколько микропроколов, затем вскрывается передняя капсула (оболочка) хрусталика и мутный хрусталик удаляется. Мешок, в котором находился хрусталик, очищается от всех клеточных элементов. Потом через специальную систему доставки вводится свернутый в трубочку эластичный искусственный хрусталик, который расправляется внутри глаза. Надо отметить, что он не является жидким, как многие считают.
 Он сделан из специальных биологически совместимых полимеров – гибких материалов с памятью, которые даже после многократного сворачивания быстро восстанавливают свою форму и занимают место естественного хрусталика. После того как операция закончена глаз промывается специальным раствором и пациента перевозят в послеоперационную палату. В среднем срок пребывания пациента в стационаре после операции составляет 1-2 дня. Если же она проводилась амбулаторно, то уже после нескольких часов после операции он может отправиться домой.
Он сделан из специальных биологически совместимых полимеров – гибких материалов с памятью, которые даже после многократного сворачивания быстро восстанавливают свою форму и занимают место естественного хрусталика. После того как операция закончена глаз промывается специальным раствором и пациента перевозят в послеоперационную палату. В среднем срок пребывания пациента в стационаре после операции составляет 1-2 дня. Если же она проводилась амбулаторно, то уже после нескольких часов после операции он может отправиться домой.
Бывает ли отторжение хрусталика или аллергия на материал, из которого он сделан?
- Такие случаи описаны в литературе, но они очень редко встречаются и их процент ничтожно мал.
Какой восстановительный период после операции?
- При успешном исходе операции пациент сможет видеть уже в течение 2–3 часов после ее проведения. Если говорить об ограничительном периоде, то наиболее важными являются первые две недели после операции.
 Полное восстановление глаза отмечается через 4–6 недель после операции.
Полное восстановление глаза отмечается через 4–6 недель после операции.
Пациенту после операции необходима какая-то профилактика?
- После операции пациент, безусловно, должен провести самостоятельное лечение, от которого, во многом зависит положительный результат. В частности, в течение 4–6 недель необходимо прокапать специальные капли, которые помогут побороть воспалительный процесс, предотвратить попадание инфекции в глаз. Помимо этого, чтобы послеоперационный период прошел без осложнений и в кратчайшие сроки, пациент должен следовать общим врачебным рекомендациям. В частности, не совершать резких движений, не поднимать тяжестей, не тереть оперированный глаз и не нажимать на него. Первые 1–2 месяца после операции надо воздержаться от посещения бани, бассейна, парной и ограничить занятия спортом. Применять косметику для глаз можно не ранее чем через месяц после операции.
Как можно попасть в МНТК на лечение катаракты?
- Записаться на диагностику можно по телефону, а также на нашем официальном сайте www.
 mntk.ru в режиме онлайн. Пациенты также могут обратиться к нам напрямую в консультативно-диагностический центр в Москве или наши филиалы.
mntk.ru в режиме онлайн. Пациенты также могут обратиться к нам напрямую в консультативно-диагностический центр в Москве или наши филиалы.
Искусственный глаз, который может видеть?
Когда вы покупаете по ссылкам на нашем сайте, мы можем получать партнерскую комиссию. Вот как это работает.
(Изображение предоставлено: IKO, Shutterstock)
Ученые говорят, что они взломали нейронный «код» в сетчатке мыши, чтобы создать устройство, которое восстанавливает почти нормальное зрение у слепых мышей. Они также заявили, что расшифровали тот же код в сетчатке глаза обезьяны, что усилило надежды на крупный бионический прорыв — искусственный человеческий глаз, который может видеть.
«Мы можем заставить сетчатку слепых мышей видеть, и мы движемся так быстро, как только можем, чтобы сделать то же самое с людьми», — заявила в своем заявлении ведущий исследователь Шейла Ниренберг, профессор Медицинского колледжа Вейл Корнелл в Нью-Йорке.
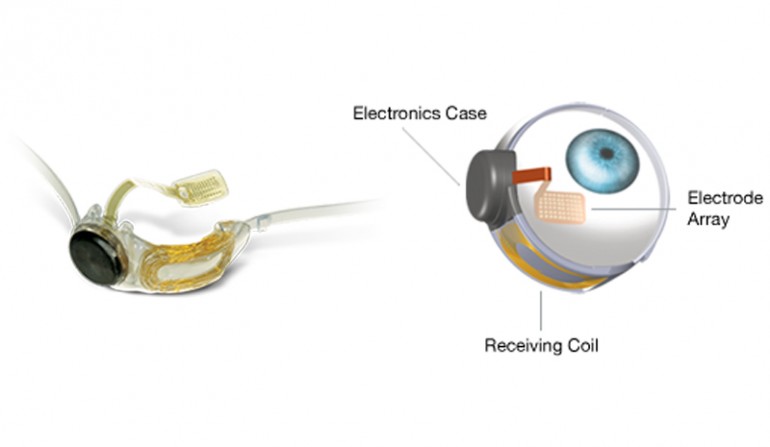
Современные глазные протезы для людей имеют электроды, которые стимулируют выходные клетки сетчатки, называемые ганглиозными клетками, которые часто остаются неповрежденными, даже когда остальная часть аппаратного обеспечения глаза разрушается из-за болезней, вызывающих слепоту. Но эти стимуляторы позволяют слепым видеть только грубые поля зрения. Исследователи говорят, что для восстановления нормального зрения искусственные глаза должны включать в себя код, который позволяет сетчатке преобразовывать сигналы от фоторецепторов в осмысленные изображения.
«Необходимо не только стимулировать большое количество клеток, но и стимулировать их правильным кодом — кодом, который сетчатка обычно использует для связи с мозгом», — объяснил Ниренберг. «Это первый протез, который может обеспечить нормальное или почти нормальное зрение, потому что он включает в себя код».
Ниренберг и ее команда говорят, что математические уравнения кода можно поместить на «чип» и объединить с мини-проектором. Чип преобразовывал бы изображения, с которыми сталкивается глаз, в потоки электрических импульсов, а мини-проектор затем преобразовывал бы электрические импульсы в импульсы света. Эти световые импульсы затем запустят светочувствительные белки, которые будут введены в ганглиозные клетки сетчатки с помощью генной терапии, чтобы отправить код в мозг, согласно заявлению Вейла Корнелла.
Чип преобразовывал бы изображения, с которыми сталкивается глаз, в потоки электрических импульсов, а мини-проектор затем преобразовывал бы электрические импульсы в импульсы света. Эти световые импульсы затем запустят светочувствительные белки, которые будут введены в ганглиозные клетки сетчатки с помощью генной терапии, чтобы отправить код в мозг, согласно заявлению Вейла Корнелла.
Исследователи проверили этот метод на сетчатке слепых мышей и сообщили, что чип восстановил почти нормальное зрение.
«Это повысило производительность системы почти до нормального уровня — то есть в выходных данных системы было достаточно информации для восстановления изображений лиц, животных — практически всего, что мы пытались сделать», — сказал Ниренберг.
Исследователи сказали, что они также разработали код для сетчатки обезьяны, которая почти идентична сетчатке человека. Но прежде чем слепые люди смогут получить высокоэффективные бионические глаза, устройство исследователей, вероятно, должно пройти несколько клинических испытаний, особенно для проверки безопасности компонента генной терапии.
Их работа опубликована в Proceedings of the National Academy of Sciences.
Меган пишет для Live Science и Space.com с 2012 года. Ее интересы варьируются от археологии до исследования космоса, и она имеет степень бакалавра английского языка и истории искусств Нью-Йоркского университета. Меган проработала два года репортером в национальном отделе NewsCore. Она наблюдала за аукционами динозавров, была свидетельницей запуска ракет, лизала черепки древней глиняной посуды на Кипре и летала в невесомости. Подпишитесь на нее в Твиттере и Google+.
Первый в мире сферический искусственный глаз с трехмерной сетчаткой — ScienceDaily
Международная группа под руководством ученых из Гонконгского университета науки и технологии (HKUST) недавно разработала первый в мире искусственный трехмерный глаз с возможностями, превосходящими существующие бионические глаза, и в в некоторых случаях даже превосходят человеческие глаза, давая зрение роботам-гуманоидам и новую надежду для пациентов с нарушениями зрения.
Ученые потратили десятилетия, пытаясь воспроизвести структуру и четкость биологического глаза, но зрение, обеспечиваемое существующими искусственными глазами — в основном в форме очков, прикрепленных внешними кабелями, — по-прежнему имеет низкое разрешение с датчиками плоского 2D-изображения. Однако электрохимический глаз (EC-Eye), разработанный в HKUST, не только впервые повторяет структуру естественного глаза, но и может предложить в будущем более четкое зрение, чем человеческий глаз, с дополнительными функциями, такими как способность обнаружить инфракрасное излучение в темноте.
Ключевой особенностью, обеспечивающей такие прорывы, является трехмерная искусственная сетчатка, состоящая из массива нанопроводных датчиков света, которые имитируют фоторецепторы в сетчатке человека. Разработанные профессором ФАН Чжиюн и доктором ГУ Лейлей из Департамента электронной и компьютерной инженерии HKUST, команда ученых подключила датчики света из нанопроволоки к жгуту проводов из жидкого металла, служащих нервами за искусственной полусферической сетчаткой во время эксперимента. , и успешно воспроизвел передачу визуального сигнала, чтобы отразить то, что видит глаз, на экране компьютера.
, и успешно воспроизвел передачу визуального сигнала, чтобы отразить то, что видит глаз, на экране компьютера.
В будущем эти датчики света из нанопроволоки можно будет напрямую подключать к нервам пациентов с нарушениями зрения. В отличие от человеческого глаза, где пучки волокон зрительного нерва (для передачи сигнала) должны проходить через сетчатку через поры — от передней стороны сетчатки к задней (таким образом создавая слепое пятно в человеческом зрении), прежде чем достичь мозг; датчики света, которые теперь рассеиваются по всей созданной человеком сетчатке, могли бы каждый подавать сигналы через свой собственный провод из жидкого металла сзади, тем самым устраняя проблему слепых зон, поскольку им не нужно проходить через одно пятно.
Кроме того, поскольку нанопроволоки имеют даже более высокую плотность, чем фоторецепторы в сетчатке человека, искусственная сетчатка, таким образом, может получать больше световых сигналов и потенциально достигать более высокого разрешения изображения, чем сетчатка человека — если обратные контакты с отдельными нанопроволоками сделаны в будущее. С использованием различных материалов, используемых для повышения чувствительности датчиков и спектрального диапазона, искусственный глаз может также выполнять другие функции, такие как ночное видение.
С использованием различных материалов, используемых для повышения чувствительности датчиков и спектрального диапазона, искусственный глаз может также выполнять другие функции, такие как ночное видение.
«Я всегда был большим поклонником научной фантастики, и я верю, что многие технологии, описанные в таких историях, как межгалактические путешествия, однажды станут реальностью. Однако, независимо от разрешения изображения, угла обзора или удобства использования, нынешние бионические глаза все еще не соответствуют их естественным человеческим аналогам. Новая технология для решения этих проблем остро нуждается, и это дает мне сильную мотивацию начать этот нетрадиционный проект», — сказал профессор Фан, чья команда потратила девять лет, чтобы завершить текущее исследование с момента зарождения идеи.
Команда сотрудничала с Калифорнийским университетом в Беркли над этим проектом, и их результаты были недавно опубликованы в журнале Nature .
«Следующим шагом мы планируем дальнейшее улучшение производительности, стабильности и биосовместимости нашего устройства.

 Мембрана расположена на задней части искусственного органа зрения и принимает свет, который проходит через линзу на передней части глаза.
Мембрана расположена на задней части искусственного органа зрения и принимает свет, который проходит через линзу на передней части глаза. Ожидается, что в далёком будущем гибриды человека и машины смогут отправляться в космос без боязни радиации и других опасных факторов. О таком будущем в 2016 году задумались даже российские учёные — исследования в данном направлении были включены в перечень работ Роскосмоса и Федерального агентства научных организаций (ФАНО).
Ожидается, что в далёком будущем гибриды человека и машины смогут отправляться в космос без боязни радиации и других опасных факторов. О таком будущем в 2016 году задумались даже российские учёные — исследования в данном направлении были включены в перечень работ Роскосмоса и Федерального агентства научных организаций (ФАНО). В подавляющем большинстве случаев катаракта развивается у людей пожилого возраста, однако не исключена возможность возникновения данной патологии у молодых пациентов.
В подавляющем большинстве случаев катаракта развивается у людей пожилого возраста, однако не исключена возможность возникновения данной патологии у молодых пациентов. Также большое влияние на развитие катаракты оказывает стресс.
Также большое влияние на развитие катаракты оказывает стресс. По своим оптическим свойствам интраокулярная линза сходна с естественным хрусталиком. Она очень надежна и может простоять в глазу всю жизнь.
По своим оптическим свойствам интраокулярная линза сходна с естественным хрусталиком. Она очень надежна и может простоять в глазу всю жизнь.

 операций, и это только в Москве, не считая 10-ти филиалов, открытых в разных городах России.
операций, и это только в Москве, не считая 10-ти филиалов, открытых в разных городах России.
 Он сделан из специальных биологически совместимых полимеров – гибких материалов с памятью, которые даже после многократного сворачивания быстро восстанавливают свою форму и занимают место естественного хрусталика. После того как операция закончена глаз промывается специальным раствором и пациента перевозят в послеоперационную палату. В среднем срок пребывания пациента в стационаре после операции составляет 1-2 дня. Если же она проводилась амбулаторно, то уже после нескольких часов после операции он может отправиться домой.
Он сделан из специальных биологически совместимых полимеров – гибких материалов с памятью, которые даже после многократного сворачивания быстро восстанавливают свою форму и занимают место естественного хрусталика. После того как операция закончена глаз промывается специальным раствором и пациента перевозят в послеоперационную палату. В среднем срок пребывания пациента в стационаре после операции составляет 1-2 дня. Если же она проводилась амбулаторно, то уже после нескольких часов после операции он может отправиться домой. Полное восстановление глаза отмечается через 4–6 недель после операции.
Полное восстановление глаза отмечается через 4–6 недель после операции. mntk.ru в режиме онлайн. Пациенты также могут обратиться к нам напрямую в консультативно-диагностический центр в Москве или наши филиалы.
mntk.ru в режиме онлайн. Пациенты также могут обратиться к нам напрямую в консультативно-диагностический центр в Москве или наши филиалы.