Содержание
Журнал СТМ — View — Официальный сайт журнала «Современные технологии в медицине»
Сегодня: 18.10.2022
RU
/ EN
Последнее обновление: 30.08.2022
- О журнале
- Редакционный совет
- Редакционная коллегия
- Порядок рецензирования
- Как писать статью
- Требования к рукописям
- Единые международные требования
- Подписка на журнал
- Контакты
- Архив журнала
- Конференции
- Отправить статью в журнал
Поиск по сайту
2022 год
-
Том 14, номер 4
-
Том 14, номер 3
-
Том 14, номер 2
-
Том 14, номер 1
2021 год
-
Том 13, номер 6
-
Том 13, номер 5
-
Том 13, номер 4
-
Том 13, номер 3
-
Том 13, номер 2
-
Том 13, номер 1
2020 год
-
Том 12, номер 6
-
Том 12, номер 5
-
Том 12, номер 4
-
Том 12, номер 3
-
Том 12, номер 2
-
Том 12, номер 1
2019 год
-
Том 11, номер 4
-
Том 11, номер 3
-
Том 11, номер 2
-
Том 11, номер 1
2018 год
-
Том 10, номер 4
-
Том 10, номер 3
-
Том 10, номер 2
-
Том 10, номер 1
2017 год
-
Том 9, номер 4
-
Том 9, номер 3
-
Том 9, номер 2
-
Том 9, номер 1
2016 год
-
Том 8, номер 4
-
Том 8, номер 3
-
Том 8, номер 2
-
Том 8, номер 1
2015 год
-
Том 7, номер 4
-
Том 7, номер 3
-
Том 7, номер 2
-
Том 7, номер 1
2014 год
-
Том 6, номер 4
-
Том 6, номер 3
-
Том 6, номер 2
-
Том 6, номер 1
2013 год
-
Том 5, номер 4
-
Том 5, номер 3
-
Том 5, номер 2
-
Том 5, номер 1
2012 год
-
Номер 4
-
Номер 3
-
Номер 2
-
Номер 1
2011 год
-
Номер 4
-
Номер 3
-
Номер 2
-
Номер 1
2010 год
-
Номер 4
-
Номер 3
-
Номер 2
-
Номер 1
2009 год
-
Номер 2
-
Номер 1
Издание зарегистрировано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций.
Свидетельство о регистрации средства массовой информации ПИ № ФС 77-79187 от 16.10.2020 г.
При перепечатке ссылка на журнал обязательна.
Как новые технологии меняют медицину
Как новые технологии меняют медицину — Аналитический интернет-журнал Власть
Телемедицина, роботизированная техника, технологии с использованием больших данных и искусственного интеллекта, мобильное здравоохранение и дополненная реальность. Медицина в освоении технологий значительно опережает многие другие сферы. А изменения, которые эти технологии приносят, заметны многим, поскольку позволяют раньше выявлять болезни, предотвращать их развитие, дают доступ к медицине большему числу людей и в конечном итоге – улучшают качество жизни людей. Vласть исследует, как новые технологии уже изменили и еще изменят медицинскую сферу, в том числе и в Казахстане.
Телемедицина, дроны и большие данные
Сегодня телемедицина позволяет врачам непрерывно отслеживать медицинские показатели пациентов, транслировать хирургические операции, проходить телеобучение и проводить онлайн консультации. Преимуществами телемедицины принято считать возможность снижения затрат и решение проблемы неравенства доступа к медицинской помощи – когда у людей из небольших поселений меньше возможности попасть на прием к квалифицированному врачу, чем у жителей больших городов. Все это может кардинально преобразить существующую систему здравоохранения через повышение качества и удовлетворенности пациентов.
Преимуществами телемедицины принято считать возможность снижения затрат и решение проблемы неравенства доступа к медицинской помощи – когда у людей из небольших поселений меньше возможности попасть на прием к квалифицированному врачу, чем у жителей больших городов. Все это может кардинально преобразить существующую систему здравоохранения через повышение качества и удовлетворенности пациентов.
По сути, телемедицина — это виртуальное здравоохранение. В России этот рынок начал формироваться пару лет назад с приходом на него таких крупных компаний, как Яндекс, Сбербанк, МТС. Несмотря на то, что виртуальное здравоохранение в России, как и в Казахстане находится на первоначальной стадии, в 2018 году в России вступил в силу закон о телемедицине, определяющий порядок оказания медпомощи с применением телемедицинских технологий.
Российский сервис «Яндекс.Здоровье» предлагает круглосуточные онлайн консультации с врачами без предварительной записи. Сервис работает через приложение и сайт. Он удобен для пациентов, желающих получить консультацию у московских врачей. С прошлого года сервис также запустил экспресс-консультации для получения быстрого ответа за небольшую стоимость. Сейчас их проводят педиатры, терапевты и гинекологи.
Он удобен для пациентов, желающих получить консультацию у московских врачей. С прошлого года сервис также запустил экспресс-консультации для получения быстрого ответа за небольшую стоимость. Сейчас их проводят педиатры, терапевты и гинекологи.
Еще один московский сервис Doc+ позволяет вызвать врача на дом с возможной выдачей больничного листа по усмотрению врача. Через сервис DOC+ можно также записаться в проверенные клиники Москвы. До Doc+ на российском рынке уже существовал сервис DocDoc для поиска клиник и онлайн-записи к врачу. Благодаря этим сервисам, можно проконсультироваться с врачом, отправить специалисту историю болезни, снимки. Консультации и получение второго мнения может быть актуальным особенно для онкобольных. В прошлом году один из ведущих российских операторов МТС объявил о сотрудничестве с сетью медицинских клиник «МЕДСИ» для запуска телемедицинской платформы SmartMed. Клиники представлены в Москве и Санкт-Петербурге, однако вызов врача пока доступен только в Москве.
В мире используются и другие способы расширения доступа к медицинским услугам. Например, в Руанде была создана высококачественная национальная служба крови, которая доставляет ее посредством дронов. За 18 лет им удалось увеличить показатели сдачи крови в три раза. Дроны также используются в индийском штате Телангана. Их преимущество состоит в том, что они могут значительно сократить время транспортировки. «Использование беспилотных летательных аппаратов для доставки крови и других медицинских грузов людям в отдаленных и недоступных районах является образцовым проектом, демонстрирующим использование технологий для общественного блага», — говорил по этому поводу Рама Рао, министр информационных технологий, электроники, связи, промышленности и муниципального управления и городского развития.
Пациенты, медработники и организации все чаще используют технологии и для лучшего понимания процессов, связанных со здоровьем — от инструментов, которые сообщают об уровне глюкозы в крови, до носимых устройств, как умные часы, которые могут обнаружить падение владельца и передать об этом сообщение в экстренные службы. Все эти системы подразумевают накопление огромного количества информации. В последующем большие данные в области медицины помогают экспертам увидеть закономерности заболеваемости пациентов.
Все эти системы подразумевают накопление огромного количества информации. В последующем большие данные в области медицины помогают экспертам увидеть закономерности заболеваемости пациентов.
Андрей Беклемишев, вице-президент International Data Corporation (IDC), международной компании, которая занимается исследованием, аналитикой, консалтингом в области информационных технологий и цифровизации, считает, что следует сместить фокус с цифровизации здравоохранения на цифровую трансформацию. «Мы говорим уже не о внедрении цифровых технологий в медицину, это уже несколько прошлый век, мы говорим о цифровой трансформации системы здравоохранения. Целью цифровой трансформации должно быть создание ценности для пациента», — отмечал Беклемишев, выступая на форуме Kazakhstan Healthcare Forum 2019.
Цифровая трансформация должна подразумевать и выделение отдельного бюджета, уверен он. «Самый основной барьер цифровизации в сфере здравоохранения – люди. В результате цифровой трансформации, вы придете к экономии средств, но, если вы будете смотреть на цифровизацию, как, во-первых, на экономию – у вас не будет хороших результатов. Во-вторых, если цифровая трансформация будет осуществляться за счет чего-то другого, то опять же процесс будет тормозиться. Условно, если проводить цифровизацию за счет сокращения штата медсестер, они ее не воспримут, а будут всячески ей препятствовать. Однако, когда цифровизация придет сверху, как нечто, что должно вам помочь, вот тогда ее будут воспринимать», — полагает Беклемишев.
Во-вторых, если цифровая трансформация будет осуществляться за счет чего-то другого, то опять же процесс будет тормозиться. Условно, если проводить цифровизацию за счет сокращения штата медсестер, они ее не воспримут, а будут всячески ей препятствовать. Однако, когда цифровизация придет сверху, как нечто, что должно вам помочь, вот тогда ее будут воспринимать», — полагает Беклемишев.
Андрей Белемишев. Фото: Spbinno.ru
Говоря о цифровой трансформации, он привел в пример детскую больницу в Копенгагене – BørneRiget, где вокруг пациента построена целая система, прежде всего основанная на данных. «Даже на этапе строительства больницы, они основывались на анализе данных. Вплоть до того, что они использовали цвета, музыку, которые создают более комфортное настроение. Так как это детская больница, все построено на игре, потому что детям интереснее играть. Перед приходом в больницу, ребенок начинает играть в игру либо через приложение, или онлайн с врачом. Ребенок не боится, он знает, чего ожидать, становится более расположенным, но при этом, они через эту игру собирают данные о ребенке, в том числе в этот процесс вовлекается и родитель. Больница может собрать большое количество информации о пациенте еще до того, как он туда поступил, если только это не экстренный случай».
Больница может собрать большое количество информации о пациенте еще до того, как он туда поступил, если только это не экстренный случай».
По прогнозам IDC, в 2020 году 25% данных, используемых организациями, будут собраны и переданы системе здравоохранения самими пациентами через приложения, носимые устройства и системы сбора анализов. «Но мы при этом увидим еще и много данных, которые будут собираться внутри самих больниц. Будут использоваться искусственный интеллект, всевозможные визуальные системы, которые смогут считывать, как себя ведет, например, медсестра в операционной комнате для дальнейшего анализа искусственным интеллектом. Эти решения уже есть, но пока они не представлены в Казахстане», — рассказал Беклемишев.
В прошлом году министр здравоохранения Елжан Биртанов также говорил о возможности дистанционного наблюдения за здоровьем пациентов с 2020 года. В столице были разработаны и представлены браслеты здоровья для экстренной медицинской помощи. В пилотном проекте учувствуют пациенты с сахарным диабетом, артериальной гипертензией и хронической сердечной недостаточностью из трех поликлиник города.
Технологические гиганты идут в медицину
Исследователи на западе сейчас задаются вопросом насколько носимая техника, к примеру, часы Apple Watch, являются ответом на наши проблемы со здоровьем. Последние годы Apple рассматривает систему общественного здравоохранения как одну из основных частей своих услуг, вводя ее в политику техники и носимых устройств. В начале прошлого месяца компания объявила о запуске новаторских исследований в области здравоохранения, которые позволят пользователям Apple Watch «способствовать вкладу в потенциальные медицинские открытия и помочь создать новое поколение инновационных продуктов для здоровья».
Так, одним из исследований является «Исследования сердца и движений Apple» — продолжение работы, которую компания долгое время проводила совместно с Американской кардиологической ассоциацией. Исследование направлено на то, чтобы понять, как скорость ходьбы и подъемы по лестнице связаны с госпитализацией, падениями, здоровьем сердца и качеством жизни в целом, что тоже является показателем борьбы с хроническими заболеваниями.
Другой гигант – Amazon тоже пытается зайти на рынок здравоохранения. В июне прошлого года компания приобрела онлайн-аптеку PillPack, а также открыла совместное предприятие с JPMorgan Chase и Berkshire Hathaway под названием «Haven» с целью улучшения доступа к первичной медицинской помощи, упрощения процесса страхования и повышения доступности лекарств, отпускаемых по рецепту. Все эти шаги должны быть объединены в сервисе, который обещают революцию в сфере медицинских услуг – Amazon Care.
Фото Getty Images
В настоящее время пилотная версия Amazon Care доступна только для сотрудников Amazon в Сиэтле. Через специальное приложение можно получить базовую медицинскую помощь, консультацию врача и анализ симптомов. Сервис, используя услуги телемедицины, позволит сотрудникам общаться с медицинским персоналом через видео и встроенный чат, а также планировать последующие посещения врача и доставку рецептурных лекарств по адресу.
Мобильное здравоохранение и есть ли границы у технологий?
Мобильное здравоохранение (mhealth), относительно новый термин, который обозначает взаимодействие между системой здравоохранения и беспроводными мобильными технологиями. Оно также используется для обеспечения здорового образа жизни человека. Мобильные услуги здравоохранения чрезвычайно полезны для управления хроническими заболеваниями, диагностики, выдачи различных медицинских справок, а также для контроля веса.
Оно также используется для обеспечения здорового образа жизни человека. Мобильные услуги здравоохранения чрезвычайно полезны для управления хроническими заболеваниями, диагностики, выдачи различных медицинских справок, а также для контроля веса.
В Казахстане сервисов, которые бы включали все эти компоненты, пока нет, но есть платформы, которые готовы предложить отдельные услуги. Например, DariKZ – поиск лекарств или платформа iDoctor.kz, где можно записаться на прием к врачу, а также получить онлайн-консультацию. Примечательно, что iDoctor.kz был выкуплен одной из крупных ИТ компаний Казахстана — Chocolife.
Президент Академии профилактической медицины Алмаз Шарман, выступая на Kazakhstan Healthcare Forum 2019, рассказал о запуске отечественных продуктов VitAlem и NomaDiet, а также биосенсорного устройства для эффективного отслеживания пульса, сатурации кислородом и сердечного ритма. Пока оба приложения находятся в бета версии, их запуск ожидается через три месяца. Приложение NomaDiet основано на одноименной системе по составлению рациона для поддержания здорового образа жизни. Сейчас Академия ведет переговоры с различными компаниями для включения в приложения механизма машинного обучения, он, по планам, должен давать пользователю индивидуальные рекомендации на основе его предпочтений.
Сейчас Академия ведет переговоры с различными компаниями для включения в приложения механизма машинного обучения, он, по планам, должен давать пользователю индивидуальные рекомендации на основе его предпочтений.
Алмаз Шарман. Фото Жанары Каримовой
Использование Интернета вещей (IoT) продолжает расти, а объем данных, как ожидается, будет только увеличиваться. Внедрение технологий 5G могут помочь решить эти проблемы. В начале этого года в Китае уже провели первую дистанционную операцию — врач в юго-восточной провинции Фуцзянь удалил печень лабораторного тестируемого животного, управляя хирургическими роботизированными руками через соединение 5G. А в 2016 году международная группа исследователей разработала миниатюрное беспроводное электронное устройство, которое может следить за температурой и давлением при имплантации в мозг. Так как имплантация всегда несет в себе риск заражения или дополнительного хирургического вмешательства, новое устройство впоследствии растворяется.
В последние годы практически все игроки в сфере медицины говорят о том, что интернет-инфраструктура стала неотъемлемой частью доступного здравоохранения. Один из ведущих мировых поставщиков медицинских технологий Siemens Healthneers, работающий на рынке Казахстана 23 года, занимается производством тяжелого медицинского оборудования — магнитно-резонансных томографов, компьютерных томографов, рентген-аппаратов, ангиографов, маммографов, ультразвуковых аппаратов. Компания также занимается лабораторной диагностикой. Оборудование Сименс представлено практически во всех государственных клиниках и во многих частных медицинских учреждениях. «Любой аппарат, не зависимо от его местоположения, даже если он стоит, например, в Жанаозене, может быть подключен к интернету. Так сервисное обслуживание и обучение врачей можно проводить из любой точки мира. Наше оборудование стоит здесь в Казахстане, но оно еще не объединено в такую интернет систему. Все предпосылки для этого есть, но заказа со стороны государства пока не было», — рассказывает Михаил Грибов, генеральный директор ТОО «Сименс Здравоохранение» в Центральной Азии.
С 2017 года «Сименс Здравоохранение» запустили пилотный проект по просьбе министерства здравоохранения – внедрение системы мониторинга эффективности использования медицинского оборудования. «Оно позволяет отслеживать состояние оборудования 24/7 – что с ним происходит, как оно работает, какие исследование оно проводит, какое количество пациентов. У Сименса есть такие решения, также оно вендор нейтральное, т.е. сделать систему мониторинга эффективности использования оборудования мы можем не только для оборудования Сименс, но и для любого другого производителя», — добавил Михаил Грибов.
В том же 2017 году министерство здравоохранения Казахстана совместно с корпорацией IBM планировало проведение пилотного проекта по использованию искусственного интеллекта в сфере онкологии. Проект так до сих пор и не запущен из-за тянущихся переговоров с IBM относительно его стоимости, сообщал Елжан Биртанов.
«Это не проблема данного продукта, это, наверно, в большей степени проблема нашей системы нынешней и онкологической службы и цифровизации, насколько мы сейчас готовы к таким продуктам и проектам. Основная проблема — это не количество данных, а качество данных, которые у нас есть в системе. Понятно, что с учетом того, что есть старые данные, которые мы накапливали в системе, они представляют собой перекачку (информации – V.) с бумажных носителей в электронный (формат — V.). Новые данные формируются в интенсивном темпе. Сложно пока нам говорить, что мы можем сделать какие-то очень серьезный прорывы в этой сфере. Нужно пройти определенную эволюцию. Количество данных стремительно увеличивается, но нам нужно обеспечить качество данных. Поэтому мы решили сделать акцент, как регулятор, и обеспечить рамки нормы и стандарты, обеспечивающие качество этих данных и другие связанные с этим вопросы. В новом кодексе один из больших разделов касается цифровизации здравоохранения, прав и обязанностей участников системы, в том числе ответственности за качество вводимых данных. Когда мы в определенной степени будем готовы, конечно, можно будет принимать такие готовые продукты. Но вместе с тем мы открыты и работаем с частным сектором на другие модели, т.
Основная проблема — это не количество данных, а качество данных, которые у нас есть в системе. Понятно, что с учетом того, что есть старые данные, которые мы накапливали в системе, они представляют собой перекачку (информации – V.) с бумажных носителей в электронный (формат — V.). Новые данные формируются в интенсивном темпе. Сложно пока нам говорить, что мы можем сделать какие-то очень серьезный прорывы в этой сфере. Нужно пройти определенную эволюцию. Количество данных стремительно увеличивается, но нам нужно обеспечить качество данных. Поэтому мы решили сделать акцент, как регулятор, и обеспечить рамки нормы и стандарты, обеспечивающие качество этих данных и другие связанные с этим вопросы. В новом кодексе один из больших разделов касается цифровизации здравоохранения, прав и обязанностей участников системы, в том числе ответственности за качество вводимых данных. Когда мы в определенной степени будем готовы, конечно, можно будет принимать такие готовые продукты. Но вместе с тем мы открыты и работаем с частным сектором на другие модели, т. е. если есть какие-то интересные инициативы по применению искусственного интеллекта, мы готовы сейчас их уже интегрировать», — рассказал министр здравоохранения.
е. если есть какие-то интересные инициативы по применению искусственного интеллекта, мы готовы сейчас их уже интегрировать», — рассказал министр здравоохранения.
Между тем в конце сентября IBM Watson Health заключила соглашение о совместной разработке с французской компанией Guerbert, одним из мировых лидеров по созданию и производству рентгеноконтрастных средств, для создания программного обеспечения на основе искусственного интеллекта. Оно должно помочь диагностировать и контролировать пациентов с раком простаты. Ранее компания сотрудничала с Guerbert в разработке программного обеспечения на основе искусственного интеллекта для лечения рака печени в 2018 году.
Потенциально благодаря тому, что искусственный интеллект может хранить и анализировать каждую деталь в реальном времени, включая медицинские записи тысяч пациентов и соотносить эту информацию со своими обширными знаниями в области медицины, врачи смогут ставить более точные диагнозы, назначать оптимальные лекарства в определенных дозах или же предлагать изменения в образе жизни, которые могут предотвратить необходимость дорогостоящих процедур. В первую очередь, интерес медицинских работников в использовании искусственного интеллекта лежит в превентивной медицине, ведь приложения, основанные на машинном обучении, будут предупреждать и предотвращать заболевания, предлагая более персонифицированную картину, а не просто реакцию на симптомы.
В первую очередь, интерес медицинских работников в использовании искусственного интеллекта лежит в превентивной медицине, ведь приложения, основанные на машинном обучении, будут предупреждать и предотвращать заболевания, предлагая более персонифицированную картину, а не просто реакцию на симптомы.
В Казахстане на сегодняшний день появляются различные инициативы по разработке программного обеспечения, основанного на искусственном интеллекте, в сфере здравоохранения. Пока они еще не широко представлены, многие только накапливают информацию и создают первичную базу данных. Рынок Казахстана не для всех является приоритетным, но, по мнению Михаила Грибова, это и делает его вполне перспективным и интересным для молодых предпринимателей и основателей стартапов.
«Если ты находишься в Казахстане, у тебя есть в целом понимание существующей ИТ инфраструктуры рынка, и ты понимаешь, чего не хватает, то с моей точки зрения, надо выявлять эти пропуски и предлагать решения на локальном уровне. Не нужно бояться крупных компаний, надо разрабатывать эти решения», — уверен он.
Не нужно бояться крупных компаний, надо разрабатывать эти решения», — уверен он.
Баян Шаих
Репортер интернет-журнала Vласть
Понравилась новость, поделитесь с друзьями:
Читайте также
Интервью
Оплата в транспорте может появиться во всех городах, если перестанет встречать сопротивление местных властей
16981
Подробнее
Репортаж
Как эффективно перейти на удаленную работу
17485
Подробнее
Мой мирЛоготип Мой МирМой мирЛоготип Мой Мир
Цифровые технологии помогают решению многих проблем в медицине
Общество
Российская газета — Спецвыпуск: Здравоохранение №274(8625)
02. 12.202108:00
12.202108:00
Текст: Ольга Неверова
Современные технологии диагностики и лечения способствуют достижению целей устойчивого развития
Системы здравоохранения во всех странах мира все чаще сталкиваются с глобальными вызовами, среди которых — неравенство в доступности медицинской помощи, различия в результатах лечения, изменение структуры населения и растущий спрос на услуги для когорт старшего возраста.
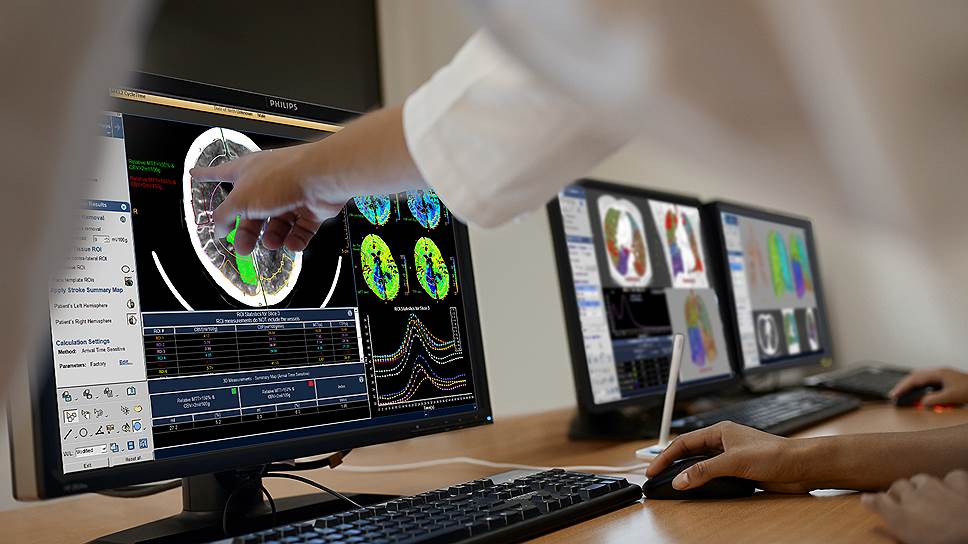
Пресс-служба компании «Филипс»
Стремительно продолжается и технологическая трансформация здравоохранения — цифровые технологии помогают решению многих проблем. Развитию рынка цифрового здравоохранения способствуют и совершенствование технологий мобильного здравоохранения (mhealth), внедрение электронного документооборота, медицинской аналитики и телемедицины.
А совместимые данные и IT-платформы позволяют пациентам и медицинским специалистам быстро получать всю необходимую информацию. Инструменты поддержки принятия решений повышают эффективность и результативность медицинской помощи: избавляют от рутинных административных задач, обеспечивают дополнительный контроль качества медуслуг. Например, до 2020 года ежегодные темпы роста телемедицины в России прогнозировались на уровне от 10 до 15 процентов. Однако пандемия ускорила ее развитие. Об этом говорил на недавнем Евразийском экономическом форуме министр здравоохранения РФ Михаил Мурашко.
Например, до 2020 года ежегодные темпы роста телемедицины в России прогнозировались на уровне от 10 до 15 процентов. Однако пандемия ускорила ее развитие. Об этом говорил на недавнем Евразийском экономическом форуме министр здравоохранения РФ Михаил Мурашко.
Согласно исследованию компании Philips «Индекс здоровья будущего 2021», российские лидеры в сфере здравоохранения считают своим приоритетом инвестиции именно в эту область: 53 процента респондентов назвали телемедицину одной из цифровых медицинских технологий, в которую сегодня они планируют вкладывать больше всего ресурсов. Способствовать повышению доступности медицинской помощи в отдаленных районах могут решения для удаленного мониторинга пациентов. Тем не менее через три года прогнозируется заметное сокращение инвестиций как в эту сферу (на 16 процентов), так и в телемедицину (на 25 процентов).
Возможно, причина заключается в том, что к тому времени в России уже будет заложен прочный фундамент для дальнейшей цифровой трансформации.
Необходим комплексный подход к оптимизации рабочего процесса врачей, рентген-лаборантов и администраторов, а диагностика должна быть комфортной для пациентов
Напротив, инвестиции в искусственный интеллект (ИИ) в будущие три года ожидает рост. В России 85 процентов лидеров здравоохранения хотели бы, чтобы их больницы вкладывали ресурсы в технологии ИИ. Этот показатель в стране выше, чем в среднем в 14 странах — участницах опроса (74 процента). Philips исследует запросы здравоохранения, чтобы более точно понимать потребности системы и предлагать умные решения для ответа на них.
— Мы сформулировали для себя амбициозную цель — к 2030 году улучшить жизнь 2,5 миллиарда людей с помощью значимых инноваций, — рассказывает глава Philips в регионе Центральной и Восточной Европы, России, СНГ Максим Кузнецов. — Мы устанавливаем партнерские отношения с медицинскими учреждениями и поддерживаем их на всех этапах трансформации: от проектирования и реконструкции клиник до оснащения наиболее актуальными решениями, а также помощи в обучении персонала для работы с современными технологиями.
Ситуация с COVID-19 показала, что проблемы здравоохранения касаются не только больниц, но и ослабленного в последние годы первичного звена — поликлиник.
В России сейчас идет вторая волна масштабной модернизации оборудования. Она стала продолжением трансформации медицинских учреждений, проходившей в 2008-2011 годах в рамках Национального проекта «Здоровье».
Цель модернизации — повышение эффективности поликлиник, качества и скорости оказываемой в них медицинской помощи. Важно создать удобную инфраструктуру, которая будет помогать врачам делать свою работу эффективнее, повышать производительность клиник и делать медицинскую помощь комфортнее для пациентов.
Стремительно продолжается и технологическая трансформация здравоохранения — цифровые технологии помогают решению многих проблем
Инфраструктура поликлиники будущего должна быть гибкой и адаптивной: рабочие процессы должны быть организованы таким образом, чтобы их можно было перестроить и изменить в любой момент. Перепрофилирование не должно требовать много времени и усилий (это доказывает опыт борьбы с COVID-19).
Перепрофилирование не должно требовать много времени и усилий (это доказывает опыт борьбы с COVID-19).
В любом медицинском учреждении пациенту должно быть комфортно находиться — среда не должна вызывать негативных ассоциаций. Создание безопасной и комфортной среды помогает быстрому восстановлению пациентов, снижению вероятности внутрибольничных инфекций. В больницах сокращается длительность госпитализации. Это не только является преимуществом для пациентов, которые меньше времени проводят вне дома, но и несет экономическую выгоду для медучреждений.
Для современной медицины особенно важна интегрированная диагностика.
— Система диагностики должна включать в себя современные технологии, оптимизацию рабочих процессов, автоматический сбор информации из разных источников и поддержку принятия решений на каждом из этапов оказания помощи пациенту, — продолжает Максим Кузнецов. — Сегодняшняя практика показывает, что для оказания качественной медицинской помощи уже недостаточно просто современных диагностических решений, а необходим комплексный подход.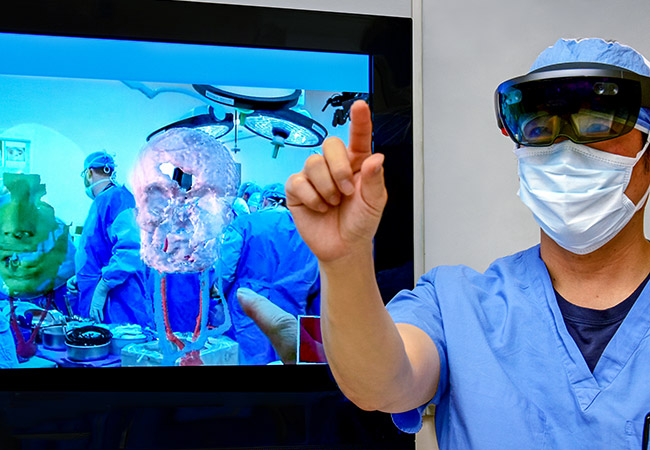
По данным исследований Philips, 45 процентов рентгенологов сообщают о симптомах профессионального выгорания, а 97 процентов отделений лучевой диагностики не предоставляют заключения в срок.
Для решения всех этих проблем необходим комплексный подход к оптимизации рабочего процесса врачей, рентген-лаборантов и администраторов. Кроме того, все этапы диагностики следует сделать комфортными для пациентов. Современные решения помогают оптимизировать процессы в медучреждениях и справиться с актуальными вызовами.
Для реализации такого подхода необходима цифровая инфраструктура — данные со всего оборудования должны поступать на единую рабочую станцию для удобной обработки и хранения.
Врачи должны иметь комфортный доступ ко всем необходимым медицинским данным пациента. Это позволит принимать точные и обоснованные решения относительно его лечения и реабилитации. Тем не менее цифровые технологии и искусственный интеллект никогда не заменят врача. Решение всегда остается за ним, поскольку врач несет за него ответственность. Но современные технологии существенно облегчают ему работу.
Но современные технологии существенно облегчают ему работу.
— Цифровые инструменты дают возможность врачу или рентген-лаборанту освободится от рутинных задач, — поясняет Максим Кузнецов. — Например, они могут помочь проанализировать значительные объемы информации и предложить врачам необходимые подсказки. В России мы тоже ведем разработки в этой области — в частности, у нас есть лаборатория Philips Research в Сколково, являющаяся частью глобальной научно-исследовательской сети Philips, она как раз фокусируется на технологиях искусственного интеллекта в обработке медицинских изображений. Такой подход к цифровизации выгоден и врачам, и пациентам. У врача освобождается время на действительно важные вещи — постановку диагноза, общение с пациентом, работу со сложными случаями. Пациент, в свою очередь, быстрее получает качественную медицинскую помощь.
Быстро получить и освоить современные цифровые технологии российскому здравоохранению помогает партнерство с ведущими мировыми производителями медицинской техники. Способствует этому локализация высокотехнологичных производств в нашей стране. Производство современной медицинской техники в России помогает делать ее более доступной в регионах страны, а также сокращает сроки поставки оборудования.
Способствует этому локализация высокотехнологичных производств в нашей стране. Производство современной медицинской техники в России помогает делать ее более доступной в регионах страны, а также сокращает сроки поставки оборудования.
— Компания Philips впервые запустила производство медицинского оборудования в РФ еще в середине 90-х годов. В Московской области с июля 2017 года стартовало производство ультразвуковых систем высокого и экспертного класса в партнерстве с компанией «Рентгенпром», — напомнил Максим Кузнецов. — Затем на базе этого же завода стали выпускать компьютерные томографы 16, 64 и 128 срезов. В 2021 году мы стали первой компанией, запустившей в России серийное производство магнитно-резонансных томографов 1,5 Тесла.
А с начала 2022 года мы планируем выйти на максимальные мощности производства МРТ — 50 аппаратов в год. Медицинское оборудование Philips, выпущенное в России, отвечает единым международным стандартам компании и не отличается по свойствам или качеству от аппаратов, произведенных за рубежом. Мы также планируем углублять локализацию оборудования, которое уже производится в России, и расширять линейку локализованных моделей техники.
Мы также планируем углублять локализацию оборудования, которое уже производится в России, и расширять линейку локализованных моделей техники.
В 2015 году ООН определила цели устойчивого развития, которые направляют действия международного сообщества до 2030 года. Они представляют собой ориентир как для государств, так и для бизнеса. По данным исследования, опубликованного в журнале Nature, цифровизация — один из ключевых шагов к достижению целей устойчивого развития. Инновации и технический прогресс имеют ключевое значение для повышения эффективности использования ресурсов и энергоэффективности.
Доступные сегодня цифровые инструменты обладают огромным потенциалом, но реализовать его возможно только при вовлечении каждого звена цепи — пациентов, врачей, больниц, исследователей, разработчиков и поставщиков.
Кливлендская клиника представляет 10 лучших медицинских инноваций на 2022 год Новый подход, нацеленный на PSMA, для лечения рака предстательной железы. Новое лечение для снижения уровня холестерина ЛПНП.
 По мнению экспертной группы клиницистов и исследователей, это некоторые из инноваций, которые оптимизируют и изменят здравоохранение в следующем году.
По мнению экспертной группы клиницистов и исследователей, это некоторые из инноваций, которые оптимизируют и изменят здравоохранение в следующем году.
Кливлендская клиника объявила 10 лучших медицинских инноваций на 2022 год. Список прорывных технологий был выбран комитетом экспертов в данной области Кливлендской клиники под руководством Д. Джеффри Винса, доктора философии, исполнительного директора по инновациям и председателя Биомедицинская инженерия в клинике Кливленда.
«В Cleveland Clinic общая страсть к оказанию превосходной медицинской помощи и встроенная культура инноваций способствуют постоянному диалогу по улучшению здравоохранения между нашими клиницистами и исследователями», — сказал д-р Винс. «Поэтому наши эксперты всегда держат руку на пульсе новых технологий, которые должны изменить лицо здравоохранения. Программа «10 лучших медицинских инноваций» была запущена, чтобы поделиться своими знаниями с более широким медицинским сообществом, и год за годом наши специалисты продолжают успешно прогнозировать достижения в области устройств, технологий, тем и методов лечения».
Здесь в порядке ожидаемой важности перечислены 10 лучших медицинских инноваций на 2022 год:
1. Вакцинология мРНК следующего поколения мРНК-вакцины для широкого спектра применений, таких как рак и вирусная инфекция Зика. Эта технология экономически эффективна, относительно проста в производстве и по-новому создает иммунитет. Кроме того, появление COVID-19пандемия продемонстрировала, что миру нужна быстрая разработка вакцины, которую можно было бы использовать по всему миру. Благодаря предыдущим исследованиям, которые заложили основу для этой технологии, менее чем за год была разработана, произведена, одобрена и внедрена эффективная вакцина против COVID-19. Эта технология, меняющая ландшафт, может быть использована для быстрого и эффективного лечения некоторых из самых сложных заболеваний в области здравоохранения.
Ежегодно более 200 000 американских мужчин диагностируют рак предстательной железы, что делает его наиболее часто диагностируемым видом рака среди мужчин в Соединенных Штатах. Точная визуализация имеет решающее значение для локализации опухоли, определения стадии заболевания и выявления рецидивов. PSMA, антиген, обнаруживаемый в больших количествах на поверхности клеток рака предстательной железы, является потенциальным биомаркером заболевания. В ПЭТ-сканировании PMSA используется радиоактивный индикатор для прикрепления к белкам PSMA, которые затем объединяются с КТ- или МРТ-сканированием для визуализации местоположения клеток рака предстательной железы. В 2020 году эта технология получила одобрение FDA на основании клинических испытаний фазы III, которые показали существенно более высокую точность обнаружения метастазов рака предстательной железы по сравнению с традиционной визуализацией костей и компьютерной томографией. При раннем обнаружении с помощью PSMA ПЭТ рецидивирующий рак предстательной железы можно лечить с помощью целенаправленного подхода с помощью стереотаксической лучевой терапии тела, хирургического вмешательства и/или системной терапии в индивидуальном порядке.
Точная визуализация имеет решающее значение для локализации опухоли, определения стадии заболевания и выявления рецидивов. PSMA, антиген, обнаруживаемый в больших количествах на поверхности клеток рака предстательной железы, является потенциальным биомаркером заболевания. В ПЭТ-сканировании PMSA используется радиоактивный индикатор для прикрепления к белкам PSMA, которые затем объединяются с КТ- или МРТ-сканированием для визуализации местоположения клеток рака предстательной железы. В 2020 году эта технология получила одобрение FDA на основании клинических испытаний фазы III, которые показали существенно более высокую точность обнаружения метастазов рака предстательной железы по сравнению с традиционной визуализацией костей и компьютерной томографией. При раннем обнаружении с помощью PSMA ПЭТ рецидивирующий рак предстательной железы можно лечить с помощью целенаправленного подхода с помощью стереотаксической лучевой терапии тела, хирургического вмешательства и/или системной терапии в индивидуальном порядке.
3. Новое лечение для снижения уровня ЛПНП
Известно, что высокий уровень холестерина в крови, особенно липопротеинов низкой плотности (ХС-ЛПНП), в значительной степени способствует развитию сердечно-сосудистых заболеваний. В 2019 году FDA рассмотрело применение инклизирана для лечения первичной гиперлипидемии у взрослых с повышенным уровнем холестерина ЛПНП на фоне максимально переносимой дозы статинов. Инклизиран представляет собой инъекционную малую интерферирующую РНК, нацеленную на белок PCSK9. В отличие от статинов, он требует нечастого приема (два раза в год) и в сочетании со статинами обеспечивает эффективное и устойчивое снижение уровня холестерина ЛПНП. Его пролонгированный эффект может помочь облегчить несоблюдение режима приема лекарств, что является одной из основных причин неспособности снизить уровень холестерина. Инклисиран был одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) в декабре 2021 года и широко считается революционным средством для пациентов с сердечными заболеваниями.
Его пролонгированный эффект может помочь облегчить несоблюдение режима приема лекарств, что является одной из основных причин неспособности снизить уровень холестерина. Инклисиран был одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) в декабре 2021 года и широко считается революционным средством для пациентов с сердечными заболеваниями.
4. Новый препарат для лечения диабета 2 типа
В Соединенных Штатах каждый десятый больной диабетом, который влияет на то, как организм перерабатывает пищу в энергию. Одной из возможных терапий является еженедельная инъекция двойного глюкозозависимого инсулинотропного полипептида (GIP) и агониста глюкагоноподобного пептидного рецептора (GLP-1), целью которого является контроль уровня сахара в крови. Введенные под кожу рецепторы GLP-1 и GIP заставляют поджелудочную железу высвобождать инсулин и блокировать гормон глюкагон, ограничивая скачки сахара в крови после еды. Кроме того, он замедляет пищеварение, в результате чего люди дольше остаются сытыми и едят меньше. К настоящему времени поздние клинические испытания фазы III показывают, что лечение значительно снижает уровень гемоглобина A1C при диабете 2 типа и способствует снижению веса, что делает его потенциально наиболее эффективным методом лечения диабета и ожирения из когда-либо разработанных.
Введенные под кожу рецепторы GLP-1 и GIP заставляют поджелудочную железу высвобождать инсулин и блокировать гормон глюкагон, ограничивая скачки сахара в крови после еды. Кроме того, он замедляет пищеварение, в результате чего люди дольше остаются сытыми и едят меньше. К настоящему времени поздние клинические испытания фазы III показывают, что лечение значительно снижает уровень гемоглобина A1C при диабете 2 типа и способствует снижению веса, что делает его потенциально наиболее эффективным методом лечения диабета и ожирения из когда-либо разработанных.
5. Прорыв в лечении послеродовой депрессии
Эксперты считают, что уровень послеродовой депрессии может быть как минимум в два раза выше, чем показывают современные статистические данные, потому что многие случаи остаются недиагностированными. В настоящее время консультирование и прием антидепрессантов являются основными методами лечения, но некоторые женщины не реагируют на эти методы лечения. В 2019 году FDA одобрило внутривенное инфузионное лечение, предназначенное специально для лечения послеродовой депрессии. Эта новая терапия, проводимая круглосуточно в течение 60 часов, использует нейростероиды для контроля реакции мозга на стресс. Этот дизайн лечения является новаторским, поскольку он нацелен на сигнализацию, которая, как считается, недостаточна при гормоночувствительной послеродовой депрессии. Кроме того, это лечение, по-видимому, очень быстро дает положительный эффект, в то время как традиционным антидепрессантам обычно требуется от двух до четырех недель, чтобы добиться значительного эффекта. Этот вариант быстрого лечения станет прорывом для женщин с этим часто упускаемым из виду заболеванием.
В настоящее время консультирование и прием антидепрессантов являются основными методами лечения, но некоторые женщины не реагируют на эти методы лечения. В 2019 году FDA одобрило внутривенное инфузионное лечение, предназначенное специально для лечения послеродовой депрессии. Эта новая терапия, проводимая круглосуточно в течение 60 часов, использует нейростероиды для контроля реакции мозга на стресс. Этот дизайн лечения является новаторским, поскольку он нацелен на сигнализацию, которая, как считается, недостаточна при гормоночувствительной послеродовой депрессии. Кроме того, это лечение, по-видимому, очень быстро дает положительный эффект, в то время как традиционным антидепрессантам обычно требуется от двух до четырех недель, чтобы добиться значительного эффекта. Этот вариант быстрого лечения станет прорывом для женщин с этим часто упускаемым из виду заболеванием.
6. Таргетное лечение гипертрофической кардиомиопатии
youtube.com/embed/FI0GjUFxXCM?feature=oembed&wmode=transparent» frameborder=»0″ allow=»accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»>
На протяжении десятилетий клиницисты могли лечить симптомы гипертрофической кардиомиопатии (ГКМП) только с помощью препаратов, разработанных для лечения других сердечных заболеваний, с ограниченной эффективностью. В настоящее время для лечения некоторых симптомов, общих с другими сердечно-сосудистыми заболеваниями, назначают неспецифические лекарства. Эти методы лечения включают бета-блокаторы, антиаритмические препараты, блокаторы кальциевых каналов и антикоагулянты. Однако новое лечение работает для уменьшения основной причины проблемы у многих пациентов. Первое в своем классе лекарство специально нацелено на сердечную мышцу, чтобы уменьшить аномальные сокращения, вызванные генетическими вариантами, которые вызывают перегрузку сердца. Воздействуя конкретно на этот механизм у пациентов с ГКМП, это новое лечение не только улучшает симптомы и качество жизни, но потенциально может замедлить прогрессирование заболевания. FDA назначило целевую дату действия этой терапии на 28 апреля 2022 года. В случае одобрения это будет первое лекарство, специально предназначенное для лечения ГКМП и дающее новую надежду пациентам и врачам.
FDA назначило целевую дату действия этой терапии на 28 апреля 2022 года. В случае одобрения это будет первое лекарство, специально предназначенное для лечения ГКМП и дающее новую надежду пациентам и врачам.
7. Негормональные альтернативы при менопаузе
Более 50 процентов всех женщин в период менопаузы испытывают приливы, которые могут сохраняться в среднем в течение семи лет. Хотя гормональная терапия эффективна и безопасна при правильном использовании, она сопряжена с определенным риском, и не все пациенты являются подходящими кандидатами или готовы попробовать этот вариант лечения. К счастью, появилась новая группа негормональных препаратов, называемых антагонистами NK3R, в качестве жизнеспособной альтернативы гормональной терапии. Эти препараты нарушают сигнальный путь в головном мозге, который был связан с развитием приливов, и в клинических испытаниях показали себя многообещающими для облегчения умеренных и тяжелых менопаузальных приливов так же эффективно, как и гормоны. В то время как необходимы дополнительные исследования, чтобы полностью понять эффективность и безопасность этих новых препаратов, ясно, что следующее поколение негормональных методов лечения менопаузальных приливов уже не за горами.
Эти препараты нарушают сигнальный путь в головном мозге, который был связан с развитием приливов, и в клинических испытаниях показали себя многообещающими для облегчения умеренных и тяжелых менопаузальных приливов так же эффективно, как и гормоны. В то время как необходимы дополнительные исследования, чтобы полностью понять эффективность и безопасность этих новых препаратов, ясно, что следующее поколение негормональных методов лечения менопаузальных приливов уже не за горами.
8. Имплантаты при тяжелом параличе
Примерно каждый 50-й американец, или 5,4 миллиона человек, страдает той или иной формой паралича. У большинства пациентов наблюдается значительное ухудшение общего состояния здоровья. Недавно группа ученых дала этим пациентам новую надежду, используя технологию интерфейса «мозг-компьютер», имплантированную для восстановления утраченного контроля над движениями и предоставления пациентам возможности управлять цифровыми устройствами. Технология использует имплантированные электроды для сбора сигналов движения от мозга и декодирования их в команды движения. Было показано, что он восстанавливает произвольные двигательные импульсы у пациентов с тяжелым параличом из-за дисфункции головного, спинного мозга, периферических нервов или мышц. В то время как технология интерфейса находится в зачаточном состоянии, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) определило имплантируемое устройство как «прорывное устройство», подчеркнув необходимость внедрения этой технологии у постели пациентов, которые в ней больше всего нуждаются.
Недавно группа ученых дала этим пациентам новую надежду, используя технологию интерфейса «мозг-компьютер», имплантированную для восстановления утраченного контроля над движениями и предоставления пациентам возможности управлять цифровыми устройствами. Технология использует имплантированные электроды для сбора сигналов движения от мозга и декодирования их в команды движения. Было показано, что он восстанавливает произвольные двигательные импульсы у пациентов с тяжелым параличом из-за дисфункции головного, спинного мозга, периферических нервов или мышц. В то время как технология интерфейса находится в зачаточном состоянии, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) определило имплантируемое устройство как «прорывное устройство», подчеркнув необходимость внедрения этой технологии у постели пациентов, которые в ней больше всего нуждаются.
9. ИИ для раннего выявления сепсиса
youtube.com/embed/WVxmbZJ12s0?feature=oembed&wmode=transparent» frameborder=»0″ allow=»accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»>
Сепсис представляет собой тяжелую воспалительную реакцию на инфекцию и основную причину госпитализации и смерти во всем мире. Поскольку септический шок имеет очень высокий уровень смертности, ранняя диагностика сепсиса имеет решающее значение. Диагностика может быть затруднена, потому что ранние симптомы являются общими для других состояний, а текущий стандарт диагностики неспецифичен. Искусственный интеллект (ИИ) появился как новый инструмент, который может помочь быстро обнаружить сепсис. Используя алгоритмы искусственного интеллекта, инструмент обнаруживает несколько ключевых факторов риска в режиме реального времени, отслеживая электронные медицинские записи пациентов по мере того, как врачи вводят информацию. Пометка пациентов с высоким риском может помочь облегчить раннее вмешательство, которое может улучшить результаты, снизить затраты на здравоохранение и спасти жизни.
10. Прогностическая аналитика и гипертония
Часто называемая «тихим убийцей», гипертония или высокое кровяное давление обычно не проявляет симптомов, но повышает риск серьезных проблем со здоровьем, включая болезни сердца, сердечную недостаточность и Инсульт. Существуют эффективные варианты лечения; однако многие взрослые не знают, что у них артериальная гипертензия, пока не испытают серьезного кризиса со здоровьем. Используя машинное обучение, тип искусственного интеллекта, врачи могут лучше выбирать более эффективные лекарства, комбинации лекарств и дозировки для улучшения контроля гипертонии. ИИ также позволит врачам прогнозировать сердечно-сосудистые заболевания и сосредоточиться на вмешательствах до того, как они произойдут. Предиктивная аналитика дает поставщикам услуг ключ, который может открыть двери для предотвращения гипертонии и многих других заболеваний.
Предиктивная аналитика дает поставщикам услуг ключ, который может открыть двери для предотвращения гипертонии и многих других заболеваний.
Для получения дополнительной информации о ежегодном списке 10 лучших медицинских инноваций, включая описания, видеоролики и ежегодные сравнения, посетите Cleveland Clinic Innovations.
Тенденции медицинских технологий и цифровые инновации в 2022 году
За последнее десятилетие технологии стимулировали отрасль здравоохранения благодаря различным инновациям в области выявления, профилактики и лечения заболеваний. Этого не должно было случиться без массового роста технологий, основанных на искусственном интеллекте, и оцифровки рабочих процессов в сфере здравоохранения в ответ на более суровые глобальные условия, а также растущий спрос на доступные и качественные медицинские услуги.
По мере того, как мы устремляемся в будущее, крайне важно помнить о тенденциях, определяющих развитие технологий здравоохранения в 2022 году. Хотя устаревшее программное обеспечение и инфраструктура имеют решающее значение для успеха современных больниц и медицинских центров, важно учитывать, как эти системы могут интеграции с более новыми технологиями или как их можно в конечном итоге заменить более надежными системами. Основное внимание следует уделять повышению производительности, производительности, эффективности и безопасности без ущерба для надежности или доступности.
Хотя устаревшее программное обеспечение и инфраструктура имеют решающее значение для успеха современных больниц и медицинских центров, важно учитывать, как эти системы могут интеграции с более новыми технологиями или как их можно в конечном итоге заменить более надежными системами. Основное внимание следует уделять повышению производительности, производительности, эффективности и безопасности без ущерба для надежности или доступности.
Если вы готовы изучить технологические инновации, ведущие отрасль здравоохранения к цифровой трансформации в этом году, давайте рассмотрим наиболее важные технологии, которые могут преобразовать вашу организацию.
Тенденция № 1: Искусственный интеллект (ИИ) в здравоохранении
В 2022 году искусственный интеллект наделал много шума в качестве полезной технологии, особенно в здравоохранении.
ИИ в диагностике и разработке лекарств
Искусственный интеллект имеет множество применений помимо лечения и реагирования на пандемию. ИИ невероятно полезен для повышения эффективности обработки информации и принятия решений. В сфере здравоохранения машинное обучение чрезвычайно полезно для разработки новых фармацевтических препаратов и повышения эффективности процессов диагностики.
ИИ невероятно полезен для повышения эффективности обработки информации и принятия решений. В сфере здравоохранения машинное обучение чрезвычайно полезно для разработки новых фармацевтических препаратов и повышения эффективности процессов диагностики.
Тем, кто лечится от последствий COVID-19, ИИ помогает анализировать компьютерную томографию для выявления пневмонии. Microsoft разработала Project InnerEye, инструмент искусственного интеллекта для лучевой терапии. Это значительно ускоряет процесс трехмерного контурирования пациента, сокращая время до минут, а не часов. Проект с открытым исходным кодом на GitHub. Project Hanover — еще одна система искусственного интеллекта Microsoft, предназначенная для каталогизации биомедицинских исследований из PubMed. Это помогает сократить время диагностики рака и помогает принять решение о том, какие лекарства следует использовать для каждого пациента.
ИИ в области психического здоровья
Инновации в области искусственного интеллекта применимы не только к физическому здоровью. Исследователи Массачусетского технологического института и Гарвардского университета использовали машинное обучение для отслеживания тенденций и психического здоровья в связи с пандемией COVID-19. Используя модель искусственного интеллекта, они смогли проанализировать тысячи онлайн-сообщений Reddit и обнаружить, что количество тем о суициде и одиночестве почти удвоилось за определенный период времени. Это может изменить наше понимание психического здоровья больших групп населения.
Исследователи Массачусетского технологического института и Гарвардского университета использовали машинное обучение для отслеживания тенденций и психического здоровья в связи с пандемией COVID-19. Используя модель искусственного интеллекта, они смогли проанализировать тысячи онлайн-сообщений Reddit и обнаружить, что количество тем о суициде и одиночестве почти удвоилось за определенный период времени. Это может изменить наше понимание психического здоровья больших групп населения.
ИИ также может применяться для выявления симптомов болезней, вызванных химическими изменениями в нашем мозгу, которые приводят к ряду психических симптомов. Одним из таких заболеваний является деменция. Существует множество различных форм деменции, но одной из наиболее распространенных форм является болезнь Альцгеймера, характеризующаяся коммуникативными проблемами, проблемами с мышлением и памятью. Такие состояния представляют собой ряд психических симптомов и могут незаметно развиваться в течение десятилетий. В то же время ранняя диагностика деменции является одним из наиболее эффективных способов лечения заболевания, а в некоторых случаях и устранения причины симптомов.
В то же время ранняя диагностика деменции является одним из наиболее эффективных способов лечения заболевания, а в некоторых случаях и устранения причины симптомов.
Благодаря достижениям в области глубокого обучения и обработки звука искусственным интеллектом стало возможным анализировать человеческую речь для выявления ранних признаков слабоумия. Проще говоря, модель искусственного интеллекта для обработки речи можно научить находить разницу между особенностями речи здорового человека и человека с деменцией. Такие модели можно применять для скрининга или самопроверки болезни Альцгеймера и диагностировать за годы до развития тяжелых симптомов.
Читайте также:
Использование ИИ для ранней диагностики и прогнозирования деменции
ИИ улучшает диагностику рака
На протяжении десятилетий биопсия была единственным средством надежной диагностики раковых заболеваний, при котором извлекались ткани для анализа. Однако это не дает полной картины ткани органа. Современные методы гистопатологии основаны на цифровом сканировании определенной области, на которую могут повлиять клеточные мутации. Используя целые изображения слайдов или WSI, патологоанатомы могут одновременно исследовать гораздо большие области человеческого организма.
Современные методы гистопатологии основаны на цифровом сканировании определенной области, на которую могут повлиять клеточные мутации. Используя целые изображения слайдов или WSI, патологоанатомы могут одновременно исследовать гораздо большие области человеческого организма.
Работа с WSI кажется сложной из-за гигантского разрешения изображения. Хотя сканирование WSI чрезвычайно информативно, требуются часы тщательного увеличения и уменьшения масштаба, прокрутки от области к области, пока проверка не даст результат. Это привело к появлению приложений ИИ, способных обрабатывать WSI с помощью компьютерного зрения и сверточных нейронных сетей. Этот подход поддерживает медицинских работников, выделяя интересующую область, в которой могут располагаться потенциальные раковые клетки, сокращая время диагностики.
По-видимому, подход ИИ к анализу WSI не только дает надежные результаты, но и требует небольшой подготовки для обучения модели. Это способствует его внедрению в отрасли здравоохранения, поскольку сканеры WSI становятся обычной частью медицинских учреждений. Mobidev провел собственный эксперимент с данными WSI, поэтому вы можете узнать о нашем подходе и результатах в специальной статье.
Mobidev провел собственный эксперимент с данными WSI, поэтому вы можете узнать о нашем подходе и результатах в специальной статье.
Читайте также:
Как искусственный интеллект помогает в анализе всего изображения слайда для обнаружения рака
Обработка естественного языка
Чат-боты могут повысить эффективность телездравоохранения. Исследователи из Калифорнийского университета в Лос-Анджелесе объединили технологии чат-ботов с системами искусственного интеллекта, чтобы создать виртуального интервенционного радиолога (VIR). Это было сделано для того, чтобы помочь пациентам самостоятельно диагностировать себя и помочь врачам в диагностике этих пациентов. Чат-боты на основе обработки естественного языка не готовы предоставить первичную диагностику, но их можно использовать для помощи в этом процессе. Они также хорошо оснащены, чтобы помочь получить информацию от пациентов, прежде чем можно будет начать надлежащее лечение.
Ключ к ИИ в здравоохранении: данные
Самый важный элемент, обеспечивающий успех искусственного интеллекта в здравоохранении, — это данные. Точнее, обучающие данные. Программное обеспечение, основанное на машинном обучении, никогда не превзойдет качество набора обучающих данных. Чем выше качество и объем данных, которые мы даем модели, тем лучше она будет работать. Крайне важно, чтобы ваша команда ИИ состояла из опытных разработчиков программного обеспечения и специалистов по данным, которые могут работать вместе для достижения наилучших результатов.
Точнее, обучающие данные. Программное обеспечение, основанное на машинном обучении, никогда не превзойдет качество набора обучающих данных. Чем выше качество и объем данных, которые мы даем модели, тем лучше она будет работать. Крайне важно, чтобы ваша команда ИИ состояла из опытных разработчиков программного обеспечения и специалистов по данным, которые могут работать вместе для достижения наилучших результатов.
Тенденция № 2: Телемедицина и эволюция дистанционного ухода
Телездравоохранение прошло долгий путь с начала пандемии в 2020 году. В 2022 году медицинские работники регулярно проводят видеоконференции с пациентами через Интернет, чтобы обсудить проблемы и дать совет. Инфраструктура для поддержки этого значительно улучшилась. Ожидается, что к 2026 году телемедицина вырастет до 185,6 млрд долларов. Учитывая это, что нас ждет в будущем?
В соответствии с Правилами
Прежде чем мы рассмотрим эту возможность, одним из наиболее важных вопросов, связанных с телемедициной, является соответствие требованиям HIPAA. Хотя в разгар пандемии в 2020 году некоторые ограничения были ослаблены, поставщикам медицинских услуг важно учитывать приложения, которые они используют для общения со своими пациентами. Являются ли они безопасными и сертифицированными для обработки частной медицинской информации?
Хотя в разгар пандемии в 2020 году некоторые ограничения были ослаблены, поставщикам медицинских услуг важно учитывать приложения, которые они используют для общения со своими пациентами. Являются ли они безопасными и сертифицированными для обработки частной медицинской информации?
WebRTC для видеоконференций
Во многих случаях требуется более специализированное решение, которое может более точно соответствовать юридическим требованиям конфиденциальности. Если вам нужно специальное приложение для телемедицины, одной из наиболее важных технологий, которая потребуется, является WebRTC, система на основе API с открытым исходным кодом, которая соединяет веб-браузеры и мобильные приложения и позволяет передавать аудио, видео и данные. Это особенно полезно для функций телеконференций.
Облачный хостинг и хранение данных
Хранение данных в большинстве служб облачного хранения относительно безопасно, но не обязательно соответствует государственным постановлениям в отношении защищенной медицинской информации.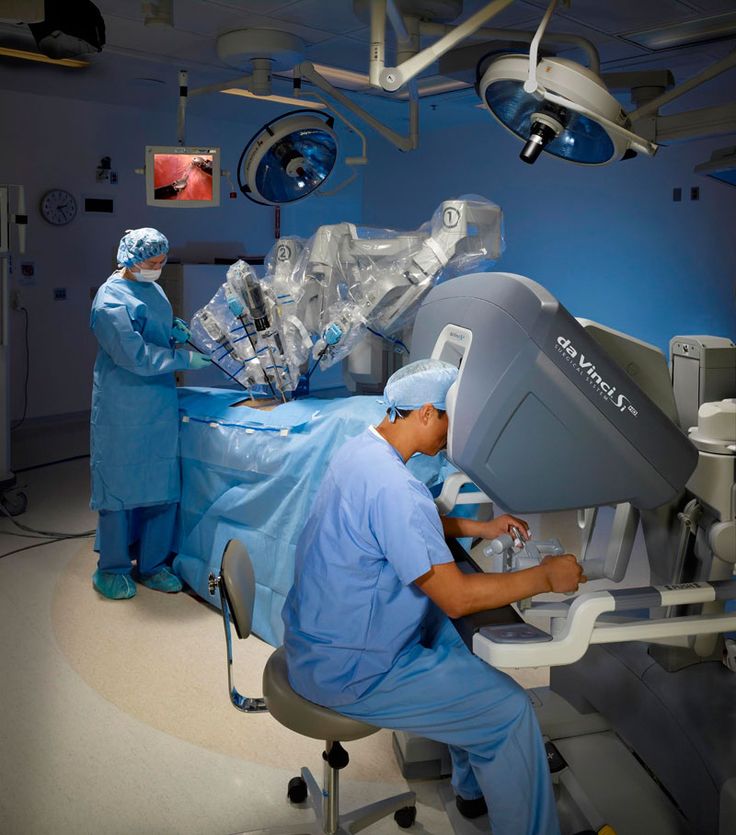 Решения облачного хостинга, соответствующие требованиям HIPAA, имеют решающее значение для поддержания функциональности и эффективности любой медицинской операции, требующей электронных медицинских карт (EVR).
Решения облачного хостинга, соответствующие требованиям HIPAA, имеют решающее значение для поддержания функциональности и эффективности любой медицинской операции, требующей электронных медицинских карт (EVR).
Однако телеконференции и размещение данных — не единственные функции, которые могут быть полезны для вашей организации. Другие функции, такие как безопасность, службы определения местоположения, управление встречами, безопасный обмен сообщениями, обзоры поставщиков медицинских услуг, история посещений и интеграция с носимыми устройствами, — все это потенциально полезные функции.
Некоторым приложениям может потребоваться хранить данные о фитнесе с потребительских устройств, таких как Google Fit и Apple HealthKit. Возможность поддерживать эти интеграции безопасным и эффективным образом может принести большую пользу пациенту и лицу, осуществляющему уход.
Тенденция № 3: Расширенная реальность в медицинских учреждениях
Расширенная реальность, общий термин, включающий дополненную реальность, виртуальную реальность и смешанную реальность, имеет большой потенциал в сфере здравоохранения. Технологии AR и VR, от помощи в хирургии до поддержки приложений телемедицины, могут существенно улучшить отрасль здравоохранения.
Технологии AR и VR, от помощи в хирургии до поддержки приложений телемедицины, могут существенно улучшить отрасль здравоохранения.
Дополненная реальность и смешанная реальность в здравоохранении
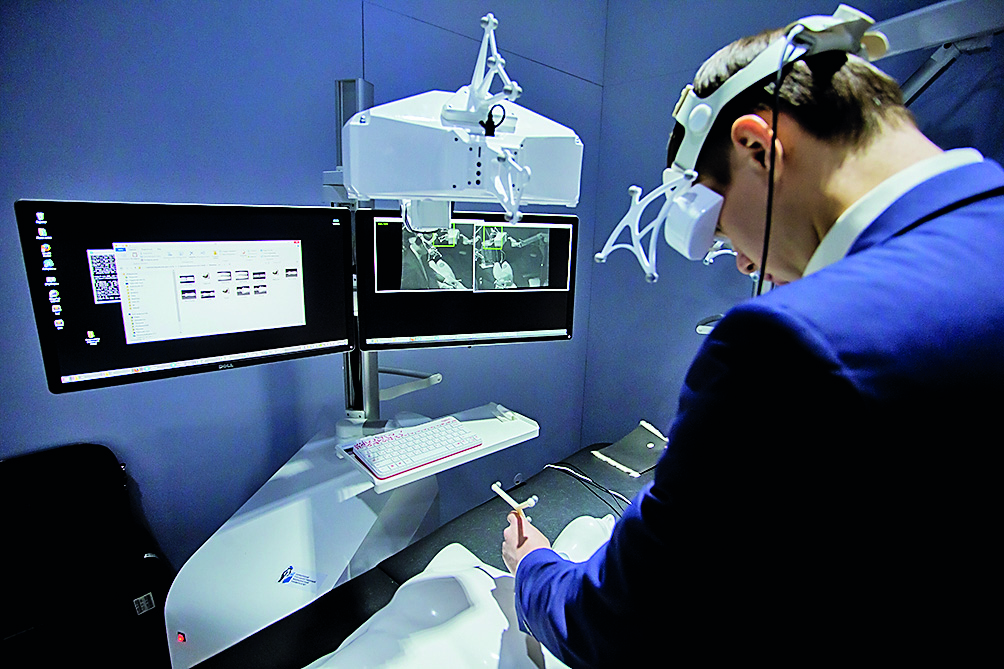
Дополненная реальность и смешанная реальность полезны в различных медицинских учреждениях. Одной из самых популярных и полезных форм этой технологии является использование хирургами гарнитур смешанной реальности, таких как Microsoft Hololens 2. Гарнитура может передавать информацию хирургу, позволяя ему использовать обе руки во время процедуры.
Информация об этих операциях может быть не только обогащена информацией, но и может быть совместной и дистанционной, а также помогать в учебных целях. Изображение гарнитуры с камеры, установленной на голове, позволяет другим врачам наблюдать за операцией и давать советы. «Голографическая» природа устройства также может быть использована для обогащения обучения. Подобные приложения возможны с набирающими обороты гарнитурами дополненной реальности. Также потребуются более специализированные программные решения для расширения его использования в различных типах операций в будущем.
Также потребуются более специализированные программные решения для расширения его использования в различных типах операций в будущем.
AR не ограничивается только гарнитурами и операционными. Эту технологию также можно использовать, чтобы помочь медсестрам найти вены для взятия крови.
Развитие дополненной реальности в значительной степени зависит от искусственного интеллекта и специализированных датчиков. Независимо от того, разрабатываете ли вы для мобильных устройств или другого оборудования, потребуются соответствующие данные и опыт работы с программным обеспечением. Разработчики AR уделяют большое внимание использованию ИИ с программными платформами целевого оборудования, чтобы сделать эти продукты успешными.
Метавселенная: будущее или шумиха?
Ведутся большие споры о том, оправдан ли ребрендинг Facebook на Meta и акцент на опыте социальной виртуальной реальности. В конечном счете, то, во что вы готовы инвестировать, зависит от вас. Даже если метавселенная сильно раздута, есть некоторый потенциал для виртуальной реальности в медицинских учреждениях.
Одно из самых полезных применений виртуальной реальности в здравоохранении, которое сейчас используется, — это обучение. Создание виртуальных обучающих ситуаций для врачей может помочь им улучшить свои навыки и подготовиться к операциям. VR также может использоваться в некоторых контекстах для лечения. Например, Медицинский центр виртуальной реальности использует виртуальную терапию, чтобы помочь тем, кто страдает от фобий, таких как боязнь высоты и посттравматическое стрессовое расстройство.
Maplewood Senior Living in Connecticut также предлагает программу виртуальной терапии для пожилых людей, которая может помочь им раскрыть прошлые воспоминания и улучшить эмоциональное состояние.
Переход Meta на встречи в мультяшном стиле может оказаться полезным для VR-терапии, но эффективность этого вместо традиционных телеконференций еще предстоит выяснить. Однако некоторые технологии в этой области, такие как пространственное аудио, могут повысить эффективность систем телемедицины, обеспечивая более захватывающий цифровой опыт.
Однако некоторые технологии в этой области, такие как пространственное аудио, могут повысить эффективность систем телемедицины, обеспечивая более захватывающий цифровой опыт.
Читайте также:
Технология Metaverse для бизнеса: как создать приложение для своего бренда
Тенденция № 4: IoT и носимые устройства в здравоохранении
По мере того, как носимые устройства и носимые устройства становятся все более популярными, их потенциал в сфере здравоохранения значительно вырос. Для приложений в технологиях телемедицины и телездравоохранения многие стали называть эту тенденцию в микрообработке Интернетом медицинских вещей.
В начале 2021 года было подключено 11,3 миллиарда устройств IoT. Прогнозируется, что мировой рынок медицинских устройств IoT достигнет 9 долларов США.4,2 млрд к 2026 г. по сравнению с 26,5 млрд долл. США в 2021 г. В связи с тем, что благодаря этим технологиям сфера здравоохранения становится все более связанной, IoT нельзя игнорировать.
Носимые устройства
Одним из наиболее важных нововведений в сфере здравоохранения является развитие носимых технологий. Возможность следить за состоянием пациента в течение дня удаленно или для отдельного человека следить за своим собственным состоянием невероятно ценна. Опрос, проведенный Deloitte, показал, что 39У % пользователей были смарт-часы. Поскольку потребительские смарт-часы становятся все более доступными, следует отметить их потенциал для использования в медицинских целях.
Одной из самых основных вещей, которые могут предоставить умные часы, которые могут быть полезны для контроля за здоровьем человека, является частота сердечных сокращений. Однако это не единственное, что могут измерять умные часы. Эти устройства также могут контролировать физическое здоровье с помощью шагомеров и насыщения крови кислородом. Низкое насыщение крови кислородом трудно обнаружить без специальных датчиков. Поскольку это может быть опасным для жизни состоянием, умные часы с этим датчиком могут спасти жизнь.
Смарт-часы также совершенствуются в своих возможностях измерять жизненно важные показатели крови у своих пользователей. Фотоплетизмография (ФПГ) — это оптическая технология, позволяющая измерять изменения объема и состава крови. Поскольку он был миниатюризирован для использования в умных часах, он может предоставить пользователям больше данных, чем когда-либо, о жизненно важных показателях их крови. Медицинские работники могут использовать эти данные, чтобы консультировать пациентов и ставить диагнозы.
Смарт-часы — не единственные носимые устройства, которые могут быть использованы в сфере здравоохранения. Биопластыри и умные слуховые аппараты имеют одинаковый уровень воздействия. Биопатчи могут обеспечить лучшее понимание жизненно важных функций человека без использования смарт-часов. Искусственный интеллект также можно использовать для улучшения шумоизоляции слуховых аппаратов.
Смарт-таблетки
Одним из наиболее глубоких применений технологии Интернета вещей в здравоохранении является концепция умной таблетки, которая превращает Интернет вещей в Интернет тел. Умные таблетки — это съедобная электроника, которая не только служит лекарством, но и может предоставить поставщикам медицинских услуг ценную информацию о пациентах. Первая смарт-таблетка, одобренная FDA, была выпущена в 2017 году.
Умные таблетки — это съедобная электроника, которая не только служит лекарством, но и может предоставить поставщикам медицинских услуг ценную информацию о пациентах. Первая смарт-таблетка, одобренная FDA, была выпущена в 2017 году.
Создание решений IoMT
Поскольку в отрасли наблюдается тенденция к одновременному использованию множества микроконтроллеров, заставить все эти компьютеры взаимодействовать друг с другом может быть непросто. Еще одно препятствие, которое необходимо преодолеть, заключается в том, что почти каждый производитель использует собственный проприетарный протокол, чтобы заставить свои устройства взаимодействовать друг с другом. Это может затруднить интеграцию.
Связь также может быть проблемой, так как многие факторы окружающей среды могут нарушить связь. Чтобы преодолеть это, методы буферизации на локальных микроконтроллерах должны стать более надежными. Безопасность всегда вызывает беспокойство.
Тенденция № 5: Конфиденциальность и безопасность в сфере здравоохранения в 2022 г.

Помимо эффективности и качества обслуживания, конфиденциальность и безопасность имеют решающее значение в отрасли здравоохранения. В феврале 2021 года данные аптеки Kroger были раскрыты в результате утечки данных через службу безопасной передачи файлов Accellion FTA. Они не единственные. По данным HealthITSecurity.com, в прошлом году более 550 организаций пострадали от утечек данных, которые затронули более 40 миллионов человек.
Обеспечение соответствия вашей организации требованиям HIPAA — важный первый шаг к предотвращению дорогостоящих утечек данных. Если вы обслуживаете пациентов на международном уровне, возможно, стоит рассмотреть положения Общего регламента по защите данных (GDPR) в Европейском Союзе.
Регламент HIPAA охватывает широкий спектр видов деятельности, включая даже те, которые прямо не упомянуты в законе. Прекрасным примером этого являются электронные подписи, которые довольно часто используются в онлайн-формах. Они не упоминаются в нормативных актах, но подпадающие под действие организации должны убедиться, что они используют службы электронной подписи, соответствующие HIPAA, поскольку эти службы будут хранить данные, которые считаются PHI для целей авторизации и аутентификации.

Эрман Эргун, менеджер контента по здравоохранению, JotForm
Некоторые поставщики медицинских услуг могут использовать программное обеспечение, такое как Facetime и Skype, для общения с пациентами, которые могут не полностью соответствовать государственным нормам. Хотя Управление по гражданским правам (OCR) Министерства здравоохранения и социальных служб (HHS) США ранее объявило о смягчении правоприменительной политики для организаций во время чрезвычайной ситуации в области общественного здравоохранения, важно не полагаться на это усмотрение. В конце концов, когда пандемия продолжит стихать, правоприменение вернется в нормальное русло. Опережение может помочь избежать больших штрафов в будущем.
Хотя совместимое программное обеспечение для видеоконференций уже существует, иногда необходимо создать более индивидуальное решение. Это особенно актуально, если существующая инфраструктура данных плохо интегрируется с доступными вариантами. Что еще более важно, если поставщик медицинских услуг хочет использовать существующую систему для обмена ePHI с пациентами через стороннее программное обеспечение, ему придется получить исключение для деловых партнеров у поставщика, что может быть утомительно и сложно.
Что еще более важно, если поставщик медицинских услуг хочет использовать существующую систему для обмена ePHI с пациентами через стороннее программное обеспечение, ему придется получить исключение для деловых партнеров у поставщика, что может быть утомительно и сложно.
По-прежнему нет гарантии, что сторонняя программа сможет полностью защитить данные пациента. Кроме того, сложно обеспечить безопасность информации посредством удаленных вызовов врача. Данные ePHI должны передаваться в структурированных форматах, и эти вызовы могут усложнить процесс.
Тенденция № 6: Технологии ухода за органами и биопечать
Поскольку объем мирового рынка трансплантологии, по прогнозам, к 2028 году достигнет 26,5 миллиардов долларов, трансплантация органов, безусловно, станет важной частью отрасли здравоохранения. По словам Мэтью Дж. Эверли, ежегодно в Соединенных Штатах проводится около 2000 операций по пересадке сердца. Однако, по оценкам, более 50 000 человек нуждаются в пересадке сердца. Что можно сделать, чтобы помочь всем этим людям, страдающим сердечными заболеваниями?
Что можно сделать, чтобы помочь всем этим людям, страдающим сердечными заболеваниями?
Улучшение технологии ухода за органами: увеличение времени для оценки и транспортировки органов
Одним из подходов к решению этого вопроса является совершенствование технологии ухода за органами. Это означает заботу об органе, пока он находится вне тела. Система ухода за органами, разработанная Transmedics, является отличным примером, который используется в Медицинском центре Векснера Университета штата Огайо. Это устройство может держать сердце, легкое или печень вне тела в течение нескольких часов благодаря надлежащему уходу, теплу и обеспечению важными питательными веществами.
Возможно, будущее этой технологии может зависеть от искусственного интеллекта, который будет автоматически предпринимать действия без вмешательства врача для сохранения органа в течение более длительного периода времени.
Возможно, что еще более важно, машинное обучение может лучше определять, подходит ли сохраняемый орган для трансплантации или нет. Чем быстрее это можно будет определить, тем быстрее можно будет спасти жизнь.
Чем быстрее это можно будет определить, тем быстрее можно будет спасти жизнь.
Биопечать: создание новых органов
В дополнение к сохранению живых органов вне тела следует изучить и другие варианты. Хотя это может звучать как научная фантастика, 3D-печатные органы — вполне реальная, хотя и развивающаяся технология, которая уже прошла клинические испытания. Уши, роговица, кости и кожа — все это органы, проходящие клинические испытания для 3D-биопечати.
Процесс не слишком отличается от традиционной 3D-печати. Сначала необходимо создать цифровую модель ткани. Особое внимание необходимо уделить разрешению и структуре матрицы, поскольку материалы, используемые в процессе печати, представляют собой буквально живые клетки, называемые биочернилами. Затем им нужно проверить функциональность органа с помощью стимуляции.
Одним из способов предотвращения отторжения органа является использование клеток пациента, нуждающегося в трансплантации. Эти клетки можно выращивать в культуре, а затем превращать в биочернила, необходимые для печати.
Биопечать применялась и раньше, но еще не получила широкого распространения. Вполне возможно, что благодаря анализу органов и характеристик пациентов-реципиентов с помощью искусственного интеллекта органы можно будет лучше спроектировать, чтобы они были совместимы с их новыми хозяевами.
Будущее медицинских технологий
По мере приближения 2022 года медицинские технологии будут продолжать совершенствоваться во всех областях. Несмотря на то, что безопасность в отрасли будет улучшаться, угрозы постоянно развиваются, и с ними необходимо бороться путем предотвращения, а не реагирования. Качество и эффективность медицинской помощи будут продолжать улучшаться благодаря новаторским и развивающимся технологиям, таким как искусственный интеллект, машинное обучение и расширенная реальность.
При принятии решения о том, как модернизировать вашу организацию здравоохранения, на карту поставлены время и финансирование. Важно, чтобы вы объединились с правильной командой инженеров-программистов, которые понимают ваши потребности и цели.
Свяжитесь с нами, чтобы начать разговор, а затем составить план действий!
Пять крупнейших технологических тенденций в области здравоохранения в 2022 году
Куда бы мы ни посмотрели в отрасли здравоохранения, мы можем найти новые технологии, используемые для борьбы с болезнями, разработки новых вакцин и лекарств и помощи людям в более здоровой жизни.
За последние два года многие технологические компании сосредоточились на применении своего опыта для решения проблем, вызванных глобальной пандемией. В то же время многие медицинские компании, которые традиционно не считались технологическими компаниями, обратили свое внимание на технологии и их потенциал для преобразования доставки своих продуктов и услуг.
Пять крупнейших технологических тенденций в области здравоохранения в 2022 году
Adobe Stock
Очевидно, что пандемия ускорила оцифровку отрасли здравоохранения. Согласно отчету HIMSS «Будущее здравоохранения», 80% поставщиков медицинских услуг планируют увеличить инвестиции в технологии и цифровые решения в течение следующих пяти лет. Мы продолжим наблюдать рост в таких областях, как телемедицина, персонализированная медицина, геномика и носимые устройства, при этом организаторы будут использовать искусственный интеллект (ИИ), облачные вычисления, расширители реальности (XR) и Интернет вещей (IoT) для разработки и доставки новых лечение и услуги.
Мы продолжим наблюдать рост в таких областях, как телемедицина, персонализированная медицина, геномика и носимые устройства, при этом организаторы будут использовать искусственный интеллект (ИИ), облачные вычисления, расширители реальности (XR) и Интернет вещей (IoT) для разработки и доставки новых лечение и услуги.
Итак, вот мои прогнозы пяти основных тенденций, которые повлияют на отрасль здравоохранения в течение следующих 12 месяцев:
БОЛЬШЕ ОТ FORFORBES ADVISOR процент медицинских консультаций, проведенных удаленно, вырос с 0,1% до 43,5%. Аналитики Deloitte говорят, что большинство из нас этим довольны и продолжат использовать виртуальные визиты.
Причины такого роста очевидны, но даже если исключить инфекционные заболевания из уравнения, есть много веских причин для разработки возможностей для удаленного обследования, диагностики и лечения пациентов. В отдаленных регионах и местах, где не хватает врачей (например, в Китае и Индии), эта тенденция может спасти жизни за счет резкого расширения доступа к лечению.
Для этого носимые устройства нового поколения оснащены датчиками частоты сердечных сокращений, стресса и кислорода в крови, что позволяет медицинским работникам точно отслеживать основные показатели жизнедеятельности в режиме реального времени. Пандемия даже привела к созданию «виртуальных больничных палат», где централизованная коммуникационная инфраструктура используется для наблюдения за лечением многочисленных пациентов в их домах. Продвинутую форму этой идеи можно увидеть в пилотном проекте «Виртуальная неотложная помощь», разрабатываемом в Пенсильванском центре экстренной медицины.
В 2022 году мы, вероятно, увидим методы, разработанные во время пандемии для безопасного и удаленного лечения пациентов, которые будут распространены на другие области здравоохранения, такие как психическое здоровье и обеспечение постоянного последующего ухода за пациентами, выздоравливающими после операций и серьезных заболеваний. Роботы и Интернет вещей являются неотъемлемой частью этой тенденции, а интеллектуальные технологии (машинное обучение) предупредят специалистов, когда датчики обнаружат, что необходимо вмешательство, или камеры зафиксируют, что пожилой человек упал в своем доме.
Телемедицина может улучшить доступ к здравоохранению в мире, где половина населения не имеет доступа к основным услугам (по данным ВОЗ). Но это зависит от завоевания доверия общественности — в некоторых ситуациях многие люди по-прежнему считают, что личное взаимодействие с медицинскими работниками необходимо, поэтому поставщикам необходимо учитывать это при внедрении услуг.
Расширенная реальность для клинического обучения и лечения
Расширенная реальность (XR) — это общий термин, охватывающий виртуальную реальность (VR), дополненную реальность (AR) и смешанную реальность (MR). Все они включают в себя линзы или гарнитуры, которые изменяют наше восприятие мира — либо помещая нас в полностью виртуальную среду (VR), либо накладывая виртуальные элементы на изображения окружающего мира в реальном времени (AR/MR). Все они имеют потенциально революционное применение в секторе здравоохранения.
Гарнитуры VR используются для обучения врачей и хирургов, позволяя им близко познакомиться с работой человеческого тела, не подвергая пациентов риску и не требуя запаса медицинских трупов.
VR также используется в лечении. Это может быть частью терапии, где дети с аутизмом обучаются социальным навыкам и навыкам преодоления трудностей. Он также использовался для облегчения когнитивно-поведенческой терапии (КПТ), чтобы помочь с хронической болью, тревогой и даже шизофренией, где были разработаны методы лечения, направленные на то, чтобы позволить больным справиться со своими страхами и психозом в безопасной и не угрожающей среде.
Количество применений дополненной реальности в здравоохранении также продолжит расти в 2022 году. Например, система AccuVein предназначена для того, чтобы облегчить врачам и медсестрам поиск вен, когда им нужно делать инъекции, путем обнаружения тепловой сигнатуры вены. кровотока и выделения его на руке больного. Система Microsoft HoloLens используется в операционных, где она позволяет хирургу получать информацию о том, что он видит, в режиме реального времени, а также делиться своим мнением с другими специалистами или студентами, которые могут наблюдать за операцией.
Медицинские приложения дополненной реальности для людей, не являющихся медицинскими работниками, также существуют, например, геоуровень AED4EU, который предоставляет в режиме реального времени указания к ближайшему общедоступному автоматическому дефибриллятору.
Осмысление медицинских данных с помощью ИИ и машинного обучения
Вариант использования ИИ высокого уровня в здравоохранении, как и в других секторах, заключается в том, чтобы помочь разобраться в огромном количестве беспорядочных, неструктурированных данных, доступных для захват и анализ. В здравоохранении это могут быть данные медицинских изображений — рентгеновские снимки, компьютерная томография и магнитно-резонансная томография, а также многие другие источники, включая информацию о распространении инфекционных заболеваний, таких как ковид, распространение вакцин, геномные данные живых клеток. , и даже рукописные записи врачей.
Современные тенденции использования ИИ в медицине часто связаны с расширением возможностей и повышением квалификации работников. Например, хирурги, работающие с помощью AR, упомянутые в предыдущем разделе, дополнены компьютерным зрением — камерами, которые могут распознавать то, что они видят, и передавать информацию. Еще одним важным вариантом использования является автоматизация первоначального контакта с пациентом и его сортировки, чтобы высвободить время врачей для более важной работы. Поставщики услуг телемедицины, такие как Babylon Health, используют чат-ботов с искусственным интеллектом, использующих обработку естественного языка, для сбора информации о симптомах и направления запросов нужным специалистам в области здравоохранения.
Например, хирурги, работающие с помощью AR, упомянутые в предыдущем разделе, дополнены компьютерным зрением — камерами, которые могут распознавать то, что они видят, и передавать информацию. Еще одним важным вариантом использования является автоматизация первоначального контакта с пациентом и его сортировки, чтобы высвободить время врачей для более важной работы. Поставщики услуг телемедицины, такие как Babylon Health, используют чат-ботов с искусственным интеллектом, использующих обработку естественного языка, для сбора информации о симптомах и направления запросов нужным специалистам в области здравоохранения.
Еще одна область здравоохранения, на которую в ближайшие годы сильно повлияет ИИ, — профилактическая медицина. Вместо того, чтобы реагировать на болезнь путем предоставления лечения постфактум, профилактическая медицина направлена на то, чтобы предсказать, где и когда возникнет болезнь, и принять решения еще до того, как она произойдет. Это может включать прогнозирование вспышек инфекционных заболеваний, показателей повторной госпитализации, а также факторов образа жизни, таких как диета, физические упражнения и окружающая среда, которые могут привести к проблемам со здоровьем в различных группах населения или географических районах (например, прогнозирование опиоидной зависимости в сообщества или какие пациенты, которые наносят себе повреждения, с наибольшей вероятностью попытаются покончить жизнь самоубийством. ) ИИ позволяет создавать инструменты, которые могут выявлять закономерности в огромных наборах данных гораздо эффективнее, чем традиционные аналитические процессы, что приводит к более точным прогнозам и, в конечном итоге, к лучшим результатам для пациентов.
) ИИ позволяет создавать инструменты, которые могут выявлять закономерности в огромных наборах данных гораздо эффективнее, чем традиционные аналитические процессы, что приводит к более точным прогнозам и, в конечном итоге, к лучшим результатам для пациентов.
Цифровые двойники и моделирование
Цифровые двойники быстро становятся популярными во многих отраслях промышленности, и эта тенденция включает создание моделей, основанных на реальных данных, которые можно использовать для моделирования любой системы или процесса.
В здравоохранении эта тенденция охватывает идею «виртуального пациента» — цифровых симуляций людей, которые используются для тестирования лекарств и методов лечения с целью сокращения времени, необходимого для получения новых лекарств от стадии разработки до широкого применения. .Первоначально это может быть ограничено моделями или симуляциями отдельных органов или систем.Однако наблюдается прогресс в создании полезных моделей, которые симулируют целые тела. Текущие исследования показывают, что это все еще далеко от реальной возможности, но в течение 2022 года мы продолжать видеть прогресс в достижении этой цели.
Текущие исследования показывают, что это все еще далеко от реальной возможности, но в течение 2022 года мы продолжать видеть прогресс в достижении этой цели.
Цифровые двойники органов и систем человека представляют собой более близкую перспективу, и они позволяют врачам исследовать различные патологии и экспериментировать с методами лечения, не рискуя причинить вред отдельным пациентам, а также снижая потребность в дорогостоящих испытаниях на людях или животных. Отличным примером является проект «Живое сердце», запущенный в 2014 году с целью использования краудсорсинга для создания цифрового двойника человеческого сердца с открытым исходным кодом. Точно так же проект Neurotwin — проект Европейского Союза Pathfinder — моделирует взаимодействие электрических полей в мозге, что, как ожидается, приведет к новым методам лечения болезни Альцгеймера.
Этот потенциал помочь отрасли здравоохранения в более быстром и экономичном создании методов лечения является причиной того, что технология цифровых двойников считается одной из наиболее важных технологических тенденций в здравоохранении на 2022 год.
Персонализированная медицина и геномика Лекарства и методы лечения были созданы по принципу «один размер подходит всем», а испытания были разработаны для оптимизации эффективности лекарств с участием наибольшего числа пациентов с наименьшим числом неблагоприятных побочных эффектов. Современные технологии, в том числе геномика, искусственный интеллект и цифровые двойники, позволяют применять гораздо более персонализированный подход, в результате чего лечение может быть адаптировано вплоть до индивидуального уровня.
Например, медицинский центр Empa в Швеции использует ИИ и программное обеспечение для моделирования, чтобы прогнозировать точную дозировку обезболивающих, включая синтетические опиаты, такие как фентанил, для отдельных пациентов. Они могут быть очень эффективными и изменить жизнь пациентов, страдающих хронической болью, но чрезвычайно опасны в чрезмерно высоких дозах.
Фармацевтическая компания Novo Nordisk объединилась с компанией по цифровому здравоохранению Glooko для создания персонализированных инструментов мониторинга диабета, которые предоставляют индивидуальные рекомендации по диете, физическим упражнениям и лечению их болезни на основе показателей сахара в крови и других специфических для них факторов.